今年の御用納はおでんでした。八丁堀界隈にも小粋なおでん屋さんがあります。席数わずかなので予約必至です。今年も社員のおごりでした。ごっつあんです。
 今年は色々と精神的に消耗する仕事が多かったように思います。他事務所から難しい案件が集中しました。例え弁護士であっても、すべての先生が後遺障害の調査・立証に精通しているわけではなく、被害者さんから経験不足を見抜かれてしまったようです。結果として、他事務所が手をこまねいていた、もしくは既契約先を見限って、一定数の被害者さんが秋葉事務所に辿りつきました。わざわざお切替え頂いたことは、技術・実力が評価されたのですから名誉なことだと思います。
今年は色々と精神的に消耗する仕事が多かったように思います。他事務所から難しい案件が集中しました。例え弁護士であっても、すべての先生が後遺障害の調査・立証に精通しているわけではなく、被害者さんから経験不足を見抜かれてしまったようです。結果として、他事務所が手をこまねいていた、もしくは既契約先を見限って、一定数の被害者さんが秋葉事務所に辿りつきました。わざわざお切替え頂いたことは、技術・実力が評価されたのですから名誉なことだと思います。
しかし、経営面からみれば激しい消耗戦にさらされることになります。難しい問題のない平易な案件は、それ程交通事故の経験がない事務所であっても、まぁ合格点の解決まで進めることができます。一方、重大・重傷事故、立証が困難なケガを伴う事故の場合、成果より経営効率を優先する事務所では限界があり、それこそ事務所・担当者の経験と技術の差が如実となります。それらは大変に手間がかかり、神経をすり減らす業務になります。つまり、費用対効果の低下は、事務所の体力を奪うことになるのです。
来年からは労働法の改正があり、「働き方改革」が叫ばれています。諸々の改定を簡単に言えば、「働く時間を減らせ!」でしょうか。昭和から平成への一番の変化は、右肩上がりの経済の終焉と言われています。今後、日本全体において劇的な経済発展が見込めないことから、個々の労働時間を減らしてワークシェアリング、賃金も物価も上昇せず、結果として安定的な経済力の後退を見据えているように思います。かつての栄華を誇った西欧諸国は日本のGDPより低く、労働時間も突出した日本より少ないものです。諸々の意識調査でもお馴染みの結果ですが、それでも人々の幸福度・満足度は日本より高いのです。先例や歴史に学べば、日本全体が”何事もそこそこの繁栄”、更には”物質的価値から時間的価値”へ、価値観の転換を迫られているのかもしれません。
翻って私共の事務所ですが、例え困難な事案であろうと被害者救済の推進力はいささかもセーブすることはありません。仕事の質を落とすことのない成長を目指せば、長期的な視野と日々のルーティンの徹底が欠かせません。目先の利益を度外視した長期間の経営計画と、効率に流されない堅実な仕事によって、世の中に必要な存在であり続ける・・これは今までも実践してきたと思います。そこに、更なる創意工夫を加えるためにも、わずかの余裕が必要と思う次第です。それは、一にも二にも人材です。新人の発掘と、自身を含めた社員の成長が鍵でしょうか。そして、次年度からは他士業への連携をより広げていくことも含みたいと思います。
「時代や環境に即すること、それでも譲れないこと」、「効率を求めること、時には非効率ながら突き詰める姿勢」、これら二律背反する目標を追う事は厳しい道です。それでも、交通事故被害者さん達の「納得」を仕事の到達点とすれば、自ずと打開できると考えています。

続きを読む »



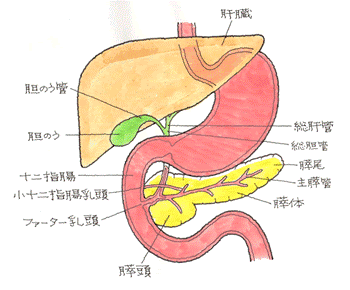
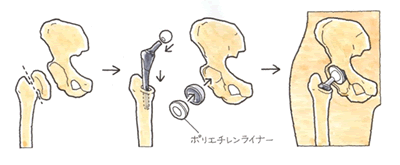 ※ ソケットとステムには、骨との親和性が高いとされるチタン合金、ライナーとボールにはポリエチレンとコバルトクロム合金の組み合わせが摩耗に強いものとして使用されているようです。
また、固定方法には大きく分けて「直接固定方法」、「間接固定方法」の2種類があります。
「直接固定方法」とは、大腿骨内部に空洞を作り、そこに人工股関節を挿入します。この場合に使用される人工関節の表面には特殊な加工が施されており、骨の成長によって結合がより進んでいきます。
「間接固定方法」とは、骨セメントと呼ばれる固定剤を人工関節と骨の隙間に流し込み、固定させます。骨の成長を待たずにしっかりとした固定性が得られることなどがあります。
※ ソケットとステムには、骨との親和性が高いとされるチタン合金、ライナーとボールにはポリエチレンとコバルトクロム合金の組み合わせが摩耗に強いものとして使用されているようです。
また、固定方法には大きく分けて「直接固定方法」、「間接固定方法」の2種類があります。
「直接固定方法」とは、大腿骨内部に空洞を作り、そこに人工股関節を挿入します。この場合に使用される人工関節の表面には特殊な加工が施されており、骨の成長によって結合がより進んでいきます。
「間接固定方法」とは、骨セメントと呼ばれる固定剤を人工関節と骨の隙間に流し込み、固定させます。骨の成長を待たずにしっかりとした固定性が得られることなどがあります。 そこで、性格変化の症状を必要になってくるのは、家族、特に同居している家族からの報告です。事故前と事故後の性格の違いを判断でき、さらに、医師や病院関係者、近所等の他人に対しては症状が出ないことがあるため、性格変化の症状を一番認識できるのは家族だけなのです。
高次脳機能障害によって性格が変わってしまった場合、これに対する治療方法は、投薬方法があげられますが、効き目は人によってバラバラです。また、投薬以外にできることはあまりありません。このことから、一部の医師は、性格変化について、日常生活に大きく影響しない場合は重く受け止めて頂けないことがあります。この点、性格変化が加齢等によるものであれば、やむを得ないこともあるかもしれません。
そこで、性格変化の症状を必要になってくるのは、家族、特に同居している家族からの報告です。事故前と事故後の性格の違いを判断でき、さらに、医師や病院関係者、近所等の他人に対しては症状が出ないことがあるため、性格変化の症状を一番認識できるのは家族だけなのです。
高次脳機能障害によって性格が変わってしまった場合、これに対する治療方法は、投薬方法があげられますが、効き目は人によってバラバラです。また、投薬以外にできることはあまりありません。このことから、一部の医師は、性格変化について、日常生活に大きく影響しない場合は重く受け止めて頂けないことがあります。この点、性格変化が加齢等によるものであれば、やむを得ないこともあるかもしれません。



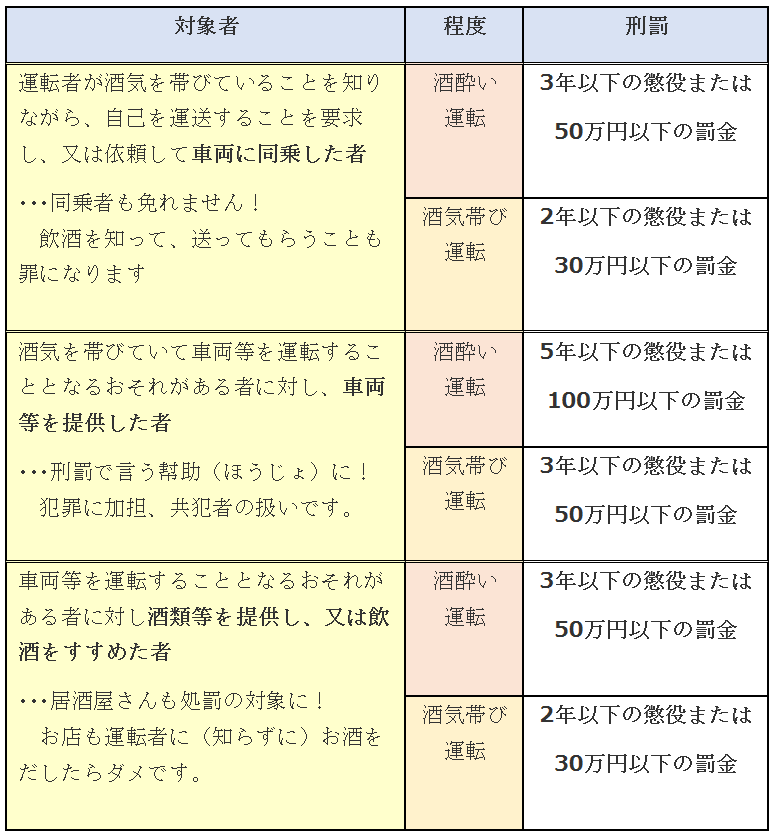 ※ ...
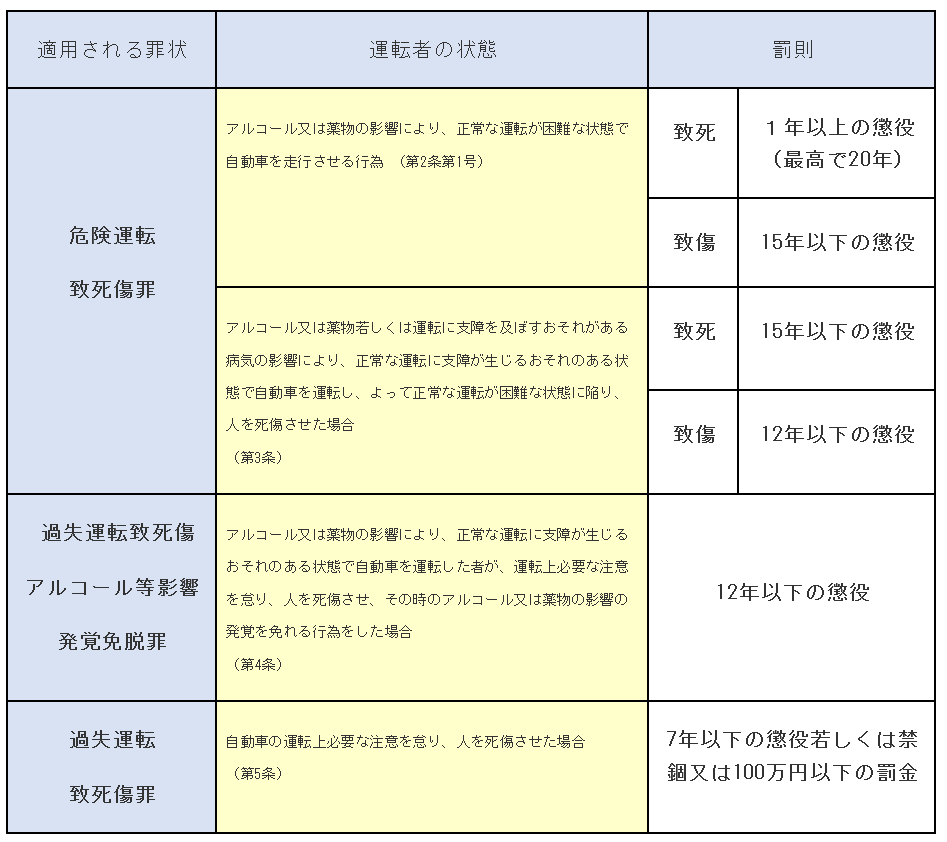
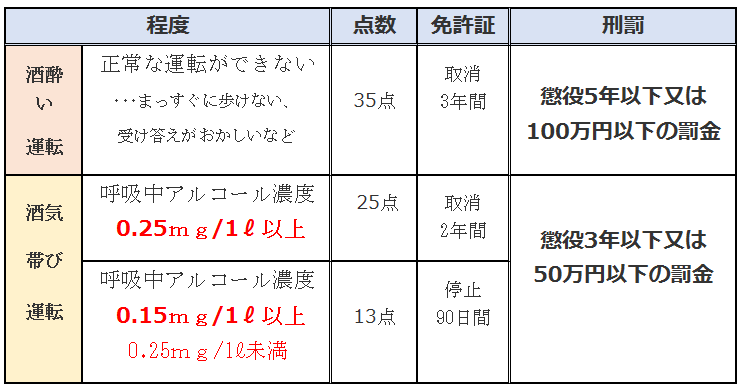
※ ...  近年の改正で処分・処罰の範囲が広がっています。まずは、飲酒運転者の基準について復習したいと思います。
近年の改正で処分・処罰の範囲が広がっています。まずは、飲酒運転者の基準について復習したいと思います。
 (4)外分泌機能と内分泌機能の両方に障害が認められる場合
(4)外分泌機能と内分泌機能の両方に障害が認められる場合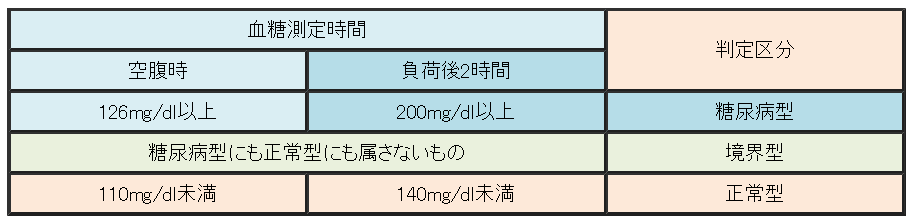 続きを読む »
続きを読む »
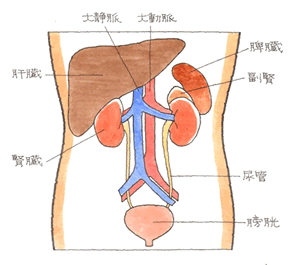

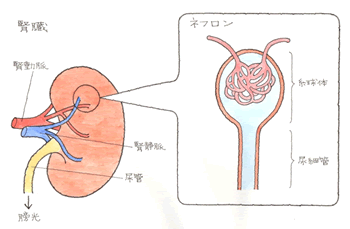
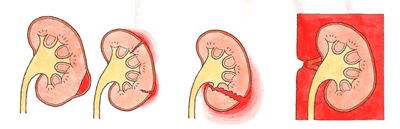
 昨日のテーマは、労災と自賠責保険の支給調整をメインに労災を特集しました。以前から、弁護士、社労士先生から要望の多かった、これぞ横断的知識とも言うべき支給調整、その計算式を皆さんと一緒に演習しました。難しい内容で、講師側も十分に練れてなかったと反省しきりでした。難しい事を”難しいまま”説明することは簡単です。いかに誰もが理解できるよう、易しく解説できるか、これが一番難しいのです。
昨日のテーマは、労災と自賠責保険の支給調整をメインに労災を特集しました。以前から、弁護士、社労士先生から要望の多かった、これぞ横断的知識とも言うべき支給調整、その計算式を皆さんと一緒に演習しました。難しい内容で、講師側も十分に練れてなかったと反省しきりでした。難しい事を”難しいまま”説明することは簡単です。いかに誰もが理解できるよう、易しく解説できるか、これが一番難しいのです。




