先の宮尾氏の実例、その詳細と顛末、そして教訓は以下の通りです。てんかんはそれなりに珍しく、相手損保も不慣れです。重傷例では、毎度のことですが、被害者さんは相手損保の対応に唯々諾々ではなく、よくよく考えて自ら判断し動く必要があります。
【宮尾氏の実例】外傷性てんかん2級1号
この事故は、1995-3、大阪の郊外で発生しました。被害者は39歳の男性です。4トントラックの荷台から運転席後部のはしごを伝って道路に降りる際、通りかかった2トントラックのバックミラーに跳ね上げられ、頭部から路面に落下しました。
加害者は後日に出頭しましたが、事故現場から逃走、いわゆるひき逃げ事故でした。傷病名は、脳挫傷・急性硬膜下血腫・頭蓋骨陥没骨折で、搬送先の病院でただちに開頭の上、骨片と血腫の除去、硬膜修復術を受けました。さらに、2カ月後に頭蓋骨形成術を行う極めつけの重篤でしたが、順調に回復し1995-6には退院までに漕ぎ着けました。
通院で左半身不全麻痺の猛烈なリハビリ訓練中の1995-10、最初のてんかん発作を発症したのです。意識喪失・尿失禁を伴う大発作です。この直後から、大阪大学医学部付属病院脳神経外科に転院、再入院となりました。病院では脳神経外科と神経内科が共同で治療に当りましたが、この被害者は症状固定の1999-5までの5年間にわたって苦しみ続けました。
私が彼を担当したのは、1998-12です。すでに事故から4年が経過していました。損保は、例によって休業損害の内払いを停止し、打ち切り攻勢です。治療は、労災保険の適用を受けていたので、私は労災保険の特別支給金の申請を急ぎました。12月中の支給は間に合いませんでしたが、翌年の1/末に振込みがなされました。特別支給金は、給与の20%に相当する金額です。損保から、休業損害の内払いを受けていても申請すれば支払われる労災保険独自の恩典なのです。しかし請求そのものは、2年で時効が成立するのです。
この被害者ですが、97、98年分は支給を受けたのですが、95、96年分、金額にして168万円は、時効成立により棒に振ってしまったのです。入院直後に治療先で、「治療費を労災保険の扱いにしてほしい!」 と懇願したのは相手損保です。その手続きを担当したのは、損保から依頼を受けたリサーチ会社です。「知らなかった?」 と言えば、それまでのことですが、大変やるせなくなりました。
もう一つあります。治療費は、初診の病院が労災保険の扱い、大阪大学医学部付属病院が健康保険の扱い、大阪大学医学部付属病院が指定した被害者の自宅近くの治療先はなんと自由診療の扱いです。どうして、そんなアホなことが?「転勤による担当者間の引き継ぎがうまく機能しなかった?」 相手損保の言い訳です。払わなくてもいい治療費を120万円も支払って、その後に20%の過失相殺を押し付けてきたのです。怒る気力も萎えてしまったのを、はっきりと覚えています。拒否したことは言うまでもありません。
泥縄の損保でしたが、1999-5、被害者と家族の同意を得て、症状固定を選択しました。被害者も弁護士に依頼し、後遺障害部分について、被害者請求の委任請求を実施したのです。等級認定までに5カ月を要しましたが、結果、2級1号が認められました。自賠責保険で2590万円を受領したのです。
この傷病の被害者の家族が気をつけなければならないのは、発作の回数にこだわるだけでなく、性格変化・人格低下について日常生活で十分なチェックをすることです。性格変化・人格低下は日常生活の中でよほど注意をしていないと見落としてしまうものなのです。私は仕事で、「小学校2年生程度の知能・情緒」と診断された、被害者の対応をなんども経験していますが、難しい政治や経済も普通に話し、どこから見てもごく普通の一般人が多いのです。なにかの決断に迫られたときに大きな段落に落ち込むとのことですが、分かりやすく表現すれば、なにから、なにまで小学校2年生ではないということです。
先の被害者は受傷から症状固定までに5年を要しました。てんかん発作を多発しておりましたので、やむを得ないと判断されます。これほどの外傷性てんかんを経験したのは30年間でたったの1回だけですが、発作に至らないものはそれこそ無数に経験しています。一般的に外傷性てんかんの症状固定は遅れがちであるとの印象を強く持っています。特に子どもさんの交通事故では、8年間のフォローも珍しくありません。しかし等級認定基準を理解すれば、賠償上の打ち切りは、もう少し早く持っていくのがポイントです。
つまり抗痙攣剤の内服は積極的な治療ではないのです。1カ月に1回程度の脳波検査と抗痙攣剤の内服を8年も続けたとしても、脳波が安定すれば、治癒したことになり、後遺障害部分の評価は0円になるのです。交通事故そのものは、加害者の不注意を原因として発生するものが大半です。しかしこうむった被害の回復は、被害者自身の力でつかみ取っていくものです。加害者や損保の対応に憤っているだけでは、何も前に進みはしないのです。私の持論ですが、ここのところは大変重要な示唆を含んでいるのです。
先の被害者は、2001-5、示談金9000万円で円満解決となりました。自賠分と併せて1億1590万円となりました。これ以外に労災からは月額30万円の障害年金が支給されており、これは一生涯続きます。今後も治療を継続していくのですが、それは労災保険が負担してくれます。てんかん発作の爆弾を抱え、就労のめどは全く立っていませんが、家族4人が生活できる基盤だけは確保できました。
てんかんのまとめ・後遺障害 ⇒ 続きを読む »
続きを読む »


 事務所の売り上げ表を見ては、毎月襲われる症状でもあります。
事務所の売り上げ表を見ては、毎月襲われる症状でもあります。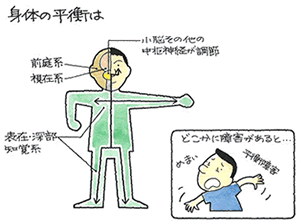
 続きを読む »
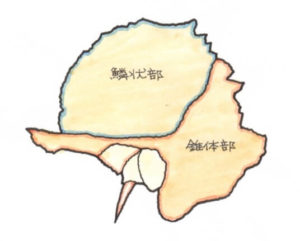
続きを読む »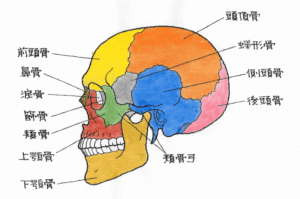
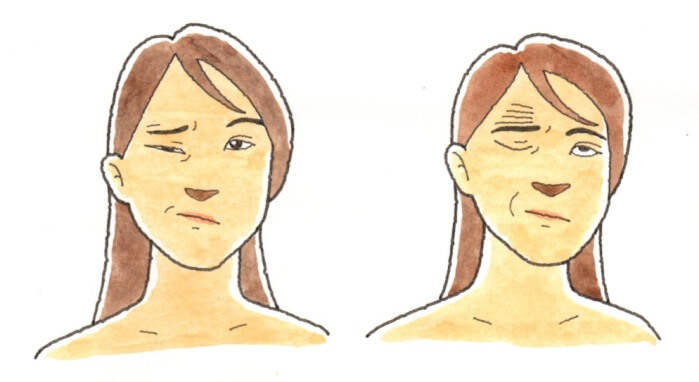
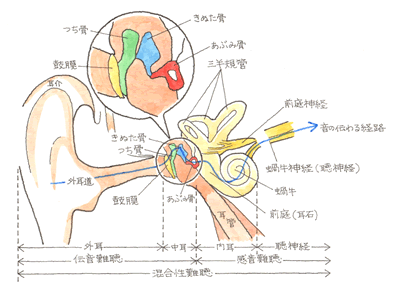
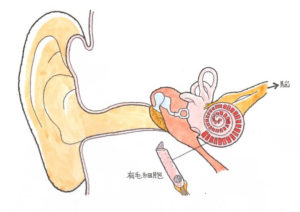
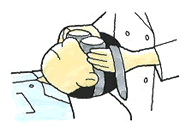 めまいの検査の定番は眼振検査です
○ 必要な検査
めまいの検査の定番は眼振検査です
○ 必要な検査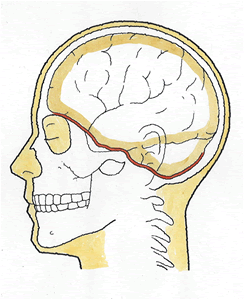
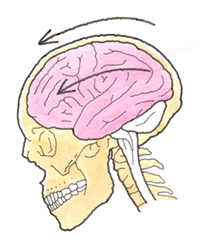


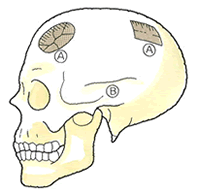
 ① 病態
① 病態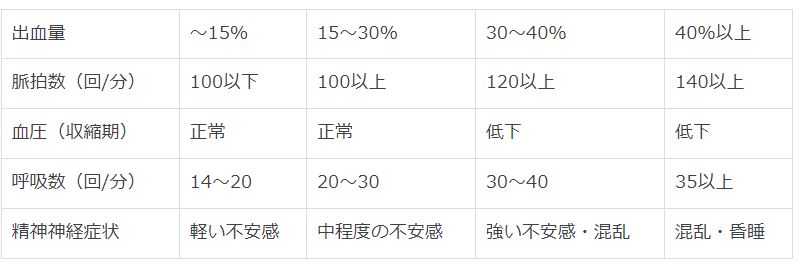 続きを読む »
続きを読む »
 2、肛門括約筋の随意収縮
2、肛門括約筋の随意収縮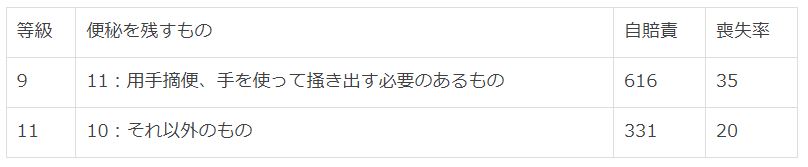
 ② 症状
② 症状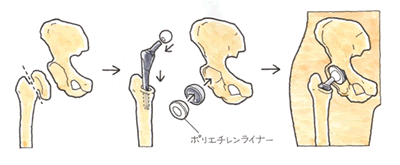 ④ 後遺障害のポイント
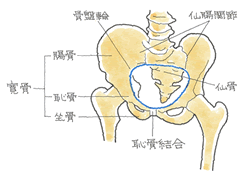
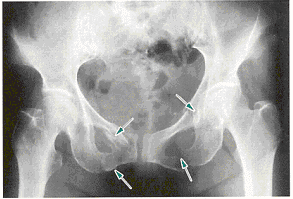
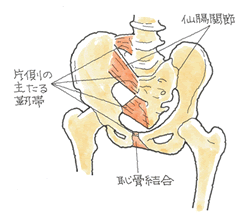
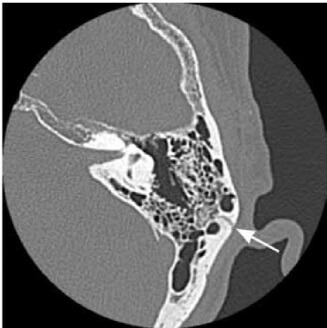
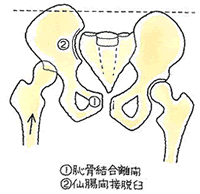
安定型の骨折でも触れましたが、骨盤の変形を問うことになります。そこを参照下さい。
👉
④ 後遺障害のポイント
安定型の骨折でも触れましたが、骨盤の変形を問うことになります。そこを参照下さい。
👉