 佐藤が担当しました
併合14級:頚椎・腰椎捻挫(40代男性・東京都)
14級9号:頚椎捻挫(40代男性・東京都)
併合14級:頚椎・腰椎捻挫(40代男性・埼玉県)
14級9号:頚椎捻挫(30代男性・千葉県)
佐藤が担当しました
併合14級:頚椎・腰椎捻挫(40代男性・東京都)
14級9号:頚椎捻挫(40代男性・東京都)
併合14級:頚椎・腰椎捻挫(40代男性・埼玉県)
14級9号:頚椎捻挫(30代男性・千葉県)
東京~首都圏の成果です。際どい認定が多かったように思います。

 佐藤が担当しました
併合14級:頚椎・腰椎捻挫(40代男性・東京都)
14級9号:頚椎捻挫(40代男性・東京都)
併合14級:頚椎・腰椎捻挫(40代男性・埼玉県)
14級9号:頚椎捻挫(30代男性・千葉県)
佐藤が担当しました
併合14級:頚椎・腰椎捻挫(40代男性・東京都)
14級9号:頚椎捻挫(40代男性・東京都)
併合14級:頚椎・腰椎捻挫(40代男性・埼玉県)
14級9号:頚椎捻挫(30代男性・千葉県)
東京~首都圏の成果です。際どい認定が多かったように思います。
接骨院偏重、通院日数が少ない、MRI検査が遅れた・・・これら認定上の不利を覆すものは、やはり、神経症状の有無と症状の信憑性です。認定されるべき被害者さんが等級を取りこぼさないよう、しっかりフォローしています。
14級9号:頚椎捻挫(40代女性・静岡県)
14級9号:頚椎捻挫(20代男性・埼玉県)
併合14級:頚椎捻挫・腰椎捻挫(30代女性・神奈川県)
 前回のつづき
今回は腱反射テストをご紹介いたします。この検査は行われることが非常に多いため、経験ある方も多いはずです。
腱反射テストとは、正式には深部腱反射テストといい、医師が書類に記載する際にはDTRとなっている場合もあります。(Deep Tendon Reflex)の略です。頚部の場合には上腕二頭筋、腕橈骨筋、上腕三頭筋の3か所を検査することが一般的です。上腕二頭筋はC5/6(主にC5)、腕橈骨筋はC5/6(主にC6)、上腕三頭筋はC6/7(主にC7)と言われています。
前回のつづき
今回は腱反射テストをご紹介いたします。この検査は行われることが非常に多いため、経験ある方も多いはずです。
腱反射テストとは、正式には深部腱反射テストといい、医師が書類に記載する際にはDTRとなっている場合もあります。(Deep Tendon Reflex)の略です。頚部の場合には上腕二頭筋、腕橈骨筋、上腕三頭筋の3か所を検査することが一般的です。上腕二頭筋はC5/6(主にC5)、腕橈骨筋はC5/6(主にC6)、上腕三頭筋はC6/7(主にC7)と言われています。
検査方法としては打腱器(ハンマーのようなもの)で対象となる腱を叩きます。叩くことによって腱が急激に伸張され反射が誘発されます。
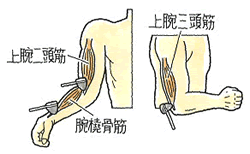
結果としては亢進、軽度亢進、正常、低下、消失の5パターンがあり、亢進(+++)、軽度亢進(++)、正常(+)、低下(±)、消失(-)で表示されます。 末梢神経に異常があるときには低下、消失が出現することが多く、脊髄に異常があるときには亢進、軽度亢進が出現することが多いとされています。
※亢進とは異常なほどに反応が出てしまうことを指します。
しかし、体質や個人差によって反応が出やすい方とそうでない方がいますので、14級であればあくまで参考程度でしか判断されないことが多いかと思われます。
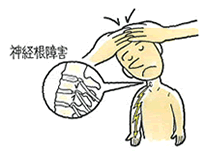
交通事故の後遺障害申請を行う大半の方が頚部痛、腰部痛いわゆるムチウチです。今回はムチウチの方が知っておくべき検査を記載いたします。 今回は一番行われているであろう「ジャクソンテスト」、「スパーリングテスト」をご紹介いたします。
「ジャクソンテスト」とは、神経根が通る椎間孔を圧迫して神経根症状が起こるかどうかを見るテストです。
医師が、患者の頭部を後ろに倒しながら、さらに頭部へ圧迫を加えます。この圧迫により、神経根の支配領域に放散痛があるかどうかを医師はみています。決して痛みのみをみているわけではないので、知っておきましょう。
また、医師が書類に(+)、(-)と記載する場合がありますが、(+)は陽性、(-)陰性を表しており、放散痛が出現している時には陽性となります。
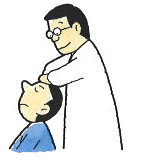 同様に「スパーリングテスト」とは、医師が患者の頭部を左右押して、圧迫を加えます。痛みや痺れがある側に圧迫を加えることにより放散痛があるかどうかをみています。この検査も上記にある通り、(+)が陽性、(-)が陰性を表しています。
同様に「スパーリングテスト」とは、医師が患者の頭部を左右押して、圧迫を加えます。痛みや痺れがある側に圧迫を加えることにより放散痛があるかどうかをみています。この検査も上記にある通り、(+)が陽性、(-)が陰性を表しています。
※ 椎間孔とは、椎骨と椎骨の間にできる空間であり、神経根の通り道のようなものです。
 続きを読む »
続きを読む »
 鬱じゃない方の山本です
交通事故で後遺障害として認定される可能性が一番高いのが14級9号です。
鬱じゃない方の山本です
交通事故で後遺障害として認定される可能性が一番高いのが14級9号です。
これは、交通事故で認められる後遺症の割合として大半を占めるのが、ムチウチや腰椎捻挫等であり、これらのうち14級9号が大多数で、12級13号が認められるケースは極少数だからです。
ムチウチ等で14級9号が認められず、非該当となる場合も多くあります。非該当のムチウチの相談者が相談会で多く見かけます。
ムチウチの多くは、骨折の場合と異なり、画像上明確な証拠がなく、症状が調査事務所に信用してもらえるかどうかにかかっています。
MRIなどの検査を実施、かつそれを提出しているのか?、通院回数は症状固定時までに相当数あるのか?、神経症状としてしびれ等があり、かつ診断書上で記載されているのかどうか?等を多角的に検討して、それが将来にわたって治らないか、治りにくい怪我・症状かどうかを調査事務所は判断します。
調査事務所が一度出した結論を覆すことは稀であることは前回述べました。ムチウチの場合も同じです。
そして、ムチウチの異議申立をする場合、症状固定後も通院しているかどうかは重要です。何故なら、後遺障害が認められる怪我というのは、上記したように、将来にわたって症状が治りきらない、または治りにくい症状を指すのであり、そのような怪我や症状に悩まされているムチウチの人は、症状固定後も自費(健康保険を適用して)で通院するのが自然と調査事務所はみているからです。
相談者の中には症状固定後には全く病院に行かなくなった方や、異議申立をするにあたって、病院に通うことに疑問を感じる方もいらっしゃいました。しかし、原則として後遺障害が認められる症状とは、残存した症状が将来にわたって治らないか、治りにくいレベルです。
繰り返しになりますが、明確な証拠が認められにくいムチウチの場合は、立証するにあたって、症状固定後の通院は重要な要素となります。
先日、病院同行にて主治医が患者さんにこのようなことを仰っていました。
「あなたは標準体型よりも太っているから、その分頚部に負担がかかっている。まずは減量をしてみてはどうか?頚部の痛み等も軽減する可能性がありますよ。」
このように仰ったあと、主治医は患者さんのBMIを計測し始めました。
BMIとは、Body Mass Indexの略で「ボディマス指数」や「体格指数」とも呼ばれているそうです。肥満度を表す指標として用いられます。肥満の基準は国によって異なりますが、日本の基準では以下のようになっています。
日本肥満学会の肥満度判定基準(出典:日本肥満学会)
BMI 肥満度判定 18.5未満 低体重(やせ) 18.5~25未満 普通体重 25~30未満 続きを読む »最近、依頼者との病院同行や相談会で静岡に行く事が多くなりました。依頼者様と一緒に整形外科を探すことがあったのですが、【交通事故】というワードを言っただけで断られてしまったり、「交通事故として通院しないのであれば診ます」というようなところが多いような気がします。東京と違い、地方では整形外科の数もそこまで多くないので選ぶことが難しいということもあり、毎回苦労しています。しかし、どこにでもたくさんあり、交通事故でも受け入れてくれるのが「接骨院や整骨院」です。被害者の皆様にとってはとても心強い存在でもあるのですが、一度通院してしまうと抜け出すのがさらに大変になってしますのです。
 先日、静岡の病院同行で、整形外科の中にこんな張り紙がしてありました。
先日、静岡の病院同行で、整形外科の中にこんな張り紙がしてありました。
「交通事故で通院される方へ 当院では、接骨院、整骨院との併用通院はご遠慮していただいております。併用されている場合には、交通事故としての書類等は記載いたしませんのでご了承ください。 また、事故から一定期間、接骨院や整骨院で治療された方は、交通事故との因果関係が不明瞭になってしまうため、当院での治療をお断りさせていただきます。」 確かに気持ちは分かりますが、少し大人気ないのでは?と思ってしまうのは私だけでしょうか。交通事故に遭い、一定期間の治療で完治するのであれば接骨院・整骨院はいいと思います。腕のいい先生もたくさんいらっしゃいますし、夜遅くまで営業しているため仕事終わりに通院出来ます。
しかし、交通事故においては整形外科をお勧めします。機械でのリハビリが主ですが、中には柔道整復師や理学療法士が勤務していて、マッサージ等をしている整形外科も増えてきています。やはり、まずは医師の診断(判断)のもとで治療を受けていただく事が大事です。ご自身の治療ないしは、後遺症が残った場合の障害認定や賠償問題に、その治療実績が生きてくるのではないでしょうか。
続きを読む »保険会社は任意、自賠に関わらず、頚椎と腰椎についての保険金支払いを「1回だけ」としているようです。これは、年齢を重ねれば、ケガがなくても頚部由来の痛みやしびれを発する人が多いこと、国民病と呼ぶべき誰もが経験する腰痛など、既往症と切っても切れない症状だからです。
つまり、事故で発症しなくても、いずれ、慢性的な症状になる人が多いからです。転んで腰を打って、通院し、傷害保険を請求したとします。保険会社は1回目は普通に支払いますが、2回目3回目と続く、同部位の請求に対し、明らかに渋面となり、次年度の契約更新を謝絶してきます。
これは後遺障害の認定でも同じような様相を呈します。つまり、1回目の頚椎捻挫、腰椎捻挫は割りと寛容ですが、2度目の事故で申請した場合、加重障害と判断します。加重障害で「1回目の認定で既にあなたは14級の障害者です。さらに同じ障害が加算されても0円評価ですよ」となります。
そこで、1回目の事故で14級9号を得た被害者は、数年後、残った腰で申請するわけです。このような申請に対して、自賠責は「味をしめやがったな」とでも思うのでしょうか、首と腰は1回目の認定で終わりにしたい=なんとか加重障害としたいのです。そこで、頚椎捻挫で認定する場合、腰もついでに認定しておこうと考えているのではないかと・・
頚椎(もしくは腰椎)単独の14級9号でも、両部位が認定された併合14級でも、保険金は75万円で一緒です。14級の「併合」はサービスでもなんでもありません。
今年の流行語となるであろう、”ゲス”(下衆)の勘繰り でしょうか。何故か頚椎と腰椎の併合14級が容易に認定されるように感じてしまうのです。本例も腰だけでは14級は認められなかったはず・・の案件です。少なくとも、首と腰の両方を申請すると、どちらかが認定されるのであれば、片方も容易に併合認定される傾向があり、自賠責の方針ではないかと思います。
・・考えすぎでしょうか?
【事案】
自動車搭乗中、赤信号で停車中に後方から追突される。直後から頚部痛のみならず、手のしびれ、頭痛等、強烈な神経症状に悩まされる。
【問題点】
通院している整形外科が自宅の隣で、お仕事が昼夜逆転していることもあり、日課のようにほぼ毎日通院していた。整形外科も休診日がないこともあり、通院日数がゆうに200日を超えていた。また、診断名が頚椎・腰椎捻挫であったが、MRI撮影は頚椎のみであった。完璧な通院実績が、かえって心配。
【立証ポイント】
通院日数が不自然に多すぎても疑われる可能性があるため、すぐに同行し症状固定に進める。本人は腰部も痛いとのことだったが、頚部の方がひどいと主治医から伺っていた。念のため腰椎も神経症状等を診察して頂いたが、やはりMRIを撮影するほどではないとの見解のため、今回は腰部のMRIは撮らずに頚部のみで申請をかけることにした。
当然ながら、頚椎捻挫で14級9号認定を得た。しかし何故か、MRIを撮影していない腰椎にまで14級9号が認定された。自賠責調査事務所の深い考え(?)を勘ぐる認定結果となった。
本例は症状固定後、等級申請する直前に相談会に訪れた被害者さんに、急ぎ対応しました。割りと類似例の多い1パターンです。
多くの整形外科では、初診で骨折がないかレントゲンだけは撮ります。結果として骨に異常がなければ、投薬と理学療法を継続するだけです。その経過の中で、神経症状の発露を診断し、MRI検査に進める医師は稀だと言うべきでしょう。
後に後遺障害等級の審査に及んだ場合、骨折のない捻挫程度では後遺症の判定は難度が高いものになります。そこで、MRI検査の有無が問われます。仮に画像上、異常なし、これと言った所見がなくても審査側は「医師が神経症状の予断をした」と、症状の信憑性を感じるわけです。
だからこそ、本例は弊事務所が強引に受任、症状固定後であってもMRI検査を強行の末に申請を行ったのです。結果はご覧の通り。
【事案】
自動車搭乗中、高速道路で後続車の追突を受け、玉突き衝突となる。直後から頚部痛のみならず、手のしびれ、頭痛等、強烈な神経症状に悩まされる。
【問題点】
秋葉事務所では、目、耳、鼻、口など、感覚器の障害で多くの立証に成功しています。
特に器質的損傷のない、多くはムチ打ちなど頚椎捻挫 由来の症状について、粘り強く認定を引き出しています。これは簡単なことではありません。
確かに顔面部の骨折や、明らかな脳損傷、脊髄損傷があれば、「視野が狭くなった、難聴になった、匂いや味がしなくった」事について、因果関係に疑いはありません。しかし、「ムチ打ちで嗅覚が無くなった?」事を信用していただくのは本当に大変、茨の道なのです。
本例も秋葉事務所、山本の執念で認定を勝ち取りました。長期にわたる慎重な審査で、症状を「信じて」頂いた、自賠責・調査事務所にも毎度、感謝しています。
【事案】
旅行先でレンタカー搭乗中、直進道路で信号待ちしていたところ、後続車の追突を受ける。直後から頚部痛、手のしびれ、頭痛、耳鳴り等の他、異常に鼻づまりが生じ、しばらくしてから嗅覚や味覚が喪失していることに気が付く。
続きを読む »
患者と医師の関係は、後遺障害の認定にとても大切です。信頼関係がなければ、診断書に症状を克明に記録していただけません。私達は毎度医師との折衝に心を砕いていますが、順調に進むか否かは今まで通ってきた被害者さんの態度次第なのです。
本件は相当の苦戦を覚悟しましたが、医師の協力であっさりと等級認定を得ました。医師の本音は「診断書など面倒」なのです。その点、運が良かったのかもしれません。被害者さんは常に自己責任においてよいドクターを選び、関係を良好に保たねばなりません。

【事案】 自動車運転中、交差点で右折のため一時停車中、後続車の追突を受ける。直後から頚部・腰部痛、手・足のしびれ、頭痛や吐き気等の神経症状に悩まされる。
【問題点】
むち打ちながら、事故から10ヶ月近く治療費を相手方保険会社から支払って頂けたが、保険会社もこれ以上は出せないという通知が届き、相談に来られた。 すぐに症状固定して後遺障害申請をする方針で固まったが、主治医との関係があまりよろしくない様子。また、6ヶ所近くもこれまで病院を転々としてきており、診断書や画像等の集積、分析が困難であった。
【立証ポイント】
医師は患者に対してあまり好意的ではないような印象であったため、心して病院同行を望んだが、案に反して後遺障害診断書に画像所見の記載や神経学的検査を丁寧に実施してくださった。また、相談者の今後の仕事の復帰を望んでいることなど、今後どのような治療を目指せばいいのか丁寧に説明して頂けた。
続きを読む »
ムチ打ち、腰椎捻挫など、器質的損傷を伴わない症状の場合、MRIを提出しないで14級9号が認定されることは、0とは言いませんが極めて稀です。
本件は被害者請求を選択しながら、MRIの提出を漏らしてしまい、苦労して異議申立てを行い、14級認定となりました。単なる捻挫ではない、神経症状が生じたからこそ後遺障害として判断していただけるのです。その場合、医師の指示でMRI検査を行うことに大きな意味があります。
事前認定では、提出書類の集積を相手保険会社に任せることになります。仮にMRIや必要な資料の提出を漏らして非該当となっても、原因はわからないままでしょう。そのような意味からも、被害者請求は手続きに透明性があると言えます。
【事案】
自動車搭乗中、直進道路脇で一時停車の際、後続車の追突を受ける。直後から頚部痛、腰部痛に悩まされる。 半年後に後遺障害を申請したが、結果は非該当であった。
【問題点】
診断名は、首はむち打ち、腰の方は打撲であった。医師はMRI撮影を頚、腰双方で実施しており、かつ通院回数も100回を超えていた。しびれなどの神経症状は顕著ではなかったが、申請すれば14級が認められたであったと考える。話を聞いてみると、被害者請求を相談者自らが行っていたが、MRI画像を提出していない可能性が浮上してきた。
【立証ポイント】
MRIの提出漏れが原因と考えられる。しかし、異議申立を成就する為には、MRI画像を新たに提出するだけではなく、症状固定後も症状が残存していること、継続していることを医師に診断して頂く必要がある。
本件では、事故当初から通院していた主治医に継続的に見て頂いていたが、診断書を書くことに消極的で、書類完成に非常に時間がかかること、病院同行も拒否する問題先生。仕方なく治療先を変更させた。診断書完成後、MRI画像と共に提出した結果、首だけでなく、打撲と診断された腰痛も信用してくださり、併合14級が認定された。
保険会社の治療費打切り攻勢の次に待っているのは、治療費の支払いストップはもちろん、弁護士の介入です。
加害者側の弁護士から「これからは当方が交渉窓口です」と宣告文が届きます。これに対して、強く治療費支払いの継続を求めれば、「これ以上、治療費が欲しくば、法定で待っている」と逆訴訟されます。
さて、この場合、被害者さんはかなり苦境に立ちますが、症状が続いているのであれば、粛々と健保を使って通院し、頃合をみて後遺障害の申請を行えば良いのです。
相手に弁護士介入で万歳をしてしまう被害者さんが少なくありません。タイトルにある通り、自賠責に「普通に申請」して等級を固めてから、交渉再開するだけのことなのです。
【事案】
一人は自動車運転、もう一人は同乗、信号待ちしていたところ、直進道路で後続車の追突を受ける。双方共に、直後から頚部痛、腰痛のみならず、手のしびれ、下肢のしびれ等、神経症状に悩まされる。
【問題点】
共に事故から8ヶ月後に保険会社が治療費を打ち切り、しかも、その後通院をしていない。さらに、相手方保険会社が弁護士を入れてきた。内一人は数年前にも事故にあっており、腰椎捻挫で非該当となっていた。
相手保険会社にかなり症状を疑われているよう。もはや、受任を躊躇うほどの赤信号状態である。
【立証ポイント】
医師に急いで症状固定して頂き、後遺障害診断書を依頼する運びとなった。通院をやめてから期間が空いているため、症状固定日をどうするかを検討しなければならない。この点、本件では幸いにも、事故から8ヶ月経過後に通院をやめており、かつ通院回数も100を超えていた。病院は交通事故として診察していたのが8ヶ月間であったことから、症状固定日は通院をやめた最後の日にして頂くことにした。後遺障害診断書がそれぞれ完成したので、双方を同時に申請にあげた。
結果、症状が信用されて、併合14級が双方に認められる。
続きを読む »
以前に交通事故で自賠責の等級認定を受け、新たな事故で後遺症を負った場合、それが同じ部位ならば、加重障害として扱われます。その障害の程度が同じ位なら、自賠責保険金は差引き0円とされます。また、前回の症状を上回れば上位等級が認められますが、前回支払われた保険金は差し引かれます。
この自賠責の加重ルールの適用により、救済される被害者もいますが、14級9号の審査では非該当とされることが大多数です。やはり、器質的損傷のない、いわゆるムチウチや腰椎捻挫は「1度目で味をしめた?・・2度目はダメよ」と言わんばかりに再認定はかなり困難なのです。
中には34年前の14級認定を持ち出してきて、非該当とされたケースもありました。それでも前回の事故で逸失利益が5年で解決していれば、6年目から治ったとして、障害はないことになります。理論的にはそうですが、裁判判例でも個別判断、結果は一律ではありません。
症状の軽重を計り、いつもより精密な説明を添えた申請を試みます。まさに、本件のようなチャレンジが成功することもあります。やはり、加重の判断も症状次第であり、被害者さんの訴えの信憑性が検討されます。
【事案】
自動車搭乗中、信号のない交差点で左折車に衝突される。直後から頚部痛・腰部痛のみならず、手足のしびれ、頭痛等、強烈な神経症状に悩まされる。
【問題点】
8年前にも頚椎・腰椎捻挫で併合14級が認定されていた。自賠責調査事務所は過去に同じ部位で等級認定を受けている場合には、加重障害として扱い、仮に完治していても、なかなか新たに等級を認めない傾向にある。加重障害で0円評価はもちろん、普通に非該当も覚悟していた。
また、相手が無保険であったこともあり、十分な補償が得られない可能性が高い。幸い治療費は業務中の事故なので、労災を使って11ヶ月間通院した。
【立証ポイント】
本人の人柄が功を奏し、医師との信頼関係が構築されていた。そのため、医師も患者の為になるのであればと、詳細な診断、書類作成に尽力頂いた。また、自覚症状を本人に詳細に聞き取る等、緻密な立証を重ねた。
頚椎捻挫は案の定、加重障害となったが、腰椎捻挫は加重されることなく新たに認められ、ギリギリの14級9号認定となった。「人」が審査している以上、加重の適用も症状次第、ケースbyケースといったところでしょうか。
交通事故外傷で悩ましいのは、骨折など器質的損傷がないが、神経症状が重篤なケースです。相手保険会社は「捻挫ごときでなんで半年も通うのか?」との目で被害者を心因性患者とみなし、治療費を打ち切ってきます。
確かに心因性の疑いも捨て切れません。しかし、一定数の被害者さんは、事故を契機に頚部痛や上肢の痺れだけではなく、頭痛やめまい、自律神経失調症のようにあらゆる不調が起きます。そして、自身の症状が回復しない被害者さんは、色々な傷病名にすがる様に転院を繰り返し、心因性疾患の烙印を押されてしまいます。
間違った方向へ行かないよう、しっかり被害者さんに寄り添います。時には症状固定をするよう説得し、後遺障害認定によって、今後の治療費の確保を図ります。「治るまで症状固定しない」では結局、金銭面だけではなく、精神面としても望ましくありません。

【事案】
横断歩道を歩行横断中、対抗右折自動車の衝突を受けて受傷。直後から頭痛・めまい、左上肢の痺れを始め、様々な神経症状に悩まされる。
【問題点】
頭部外傷の懸念から脳神経外科、その他、複数の病院、接骨院に通うも回復は進まない。自覚症状は非常に重篤ながら、器質的損傷ははっきりしない。治療を出来るだけ続けることを希望するが、相手保険会社は1年で治療費を打ち切ってきた。
【立証ポイント】
打ち切られたらしょうがない。健保で納得のいくよう転院を重ねた。しかし、経験上、神経症状がある日ぴったり止むことは少ない。打切り後の半年間、治療先へ同行して丁寧に追いかけて行った。やはり、ドクターショッピング(転院を繰り返す)は望ましくない。
その後、被害者を説得する形で症状固定し、しっかり14級を確保させた。
月1回整形外科で診察、リハビリは整骨院(接骨院)
この治療計画でも神経症状が医師から明確に診断され、症状の一貫性があれば、14級9号が認められます。しかし、私の経験では外傷性頚部症候群・頚椎捻挫・むち打ち患者の90%が、画像所見は年齢変性のもので、腱反射や各検査上、神経学的所見も明確にでません。したがって、この計画は14級9号の認定を目指すなら、止めた方が良いと断言しています。
症状が長引いているなら、整形外科でのリハビリを強く推奨します。整骨院・接骨院でのリハビリは施術と呼ばれます。通院「実績」としては非常に軽く見られます。なぜなら、それら院は”商売上か、施術の必要上か”わかりませんが、「痛かったら毎日来なさい」と患者を誘致するからです。対して、整形外科は建前でも医師の判断・指示でリハビリを重ねた「実績」となります。治療の妥当性・・ここに、大きな差があるのです。
困ったことに最近は整骨院・接骨院と連携している弁護士・行政書士が提携先の院に被害者を誘致、後遺障害の認定をダメにしている?ことです。もちろん、後遺障害認定を視野に入れず、整骨院・接骨院での完治を目指すなら良いと思います。しかし、「後遺障害診断書を書いてもらうための整形外科・月1診察」つまり、「治らなかった場合を想定しての、アリバイ作りの整形外科・月1回診察」、これはもう、自賠責側もしっかり把握している、あざとい計画なのです。
最近もこの計画をある事務所から勧められて、非該当となった被害者さまの相談を受けました。通院すべてを整形外科にしていれば、14級が認められたと思います。いくつかの事務所は間違った誘導によって、罪な事をしているのかもしれません。

【事案】
自動車搭乗中、直進道路で右側から無理な割り込み車に衝突される。直後から頚部痛・手のしびれ、腰部痛・足の痺れの神経症状に悩まされる。
【問題点】
相談を受けたのが受傷4ヶ月後だったが、受傷直後から整形外科(月数回)より整骨院(月の半数以上)に偏重して通院していた。 また、通勤事故ではあるが、車での出勤を会社には黙っていたために労災の適用ができない。さらに、MRI撮影をしておらず、症状固定の6ヶ月を目前にしていた。
【立証ポイント】
この不利な局面を覆させなければならない。まず、整形外科(月半数以上)と整骨院(月数回・最終月は無)の通院回数を真逆にした。また、休みが取りづらい環境ということで、丸一日空けてもらい、紹介状の入手、MRI検査を全てその日に終わらせた。その後、医師に具体的な自覚症状や細かい検査結果・画像所見を記載頂き、14級9号となった。
続きを読む »
ムチ打ち、頚椎捻挫で治療が長引いた場合、相手保険会社は後遺障害の申請を勧めてきます。捻挫で半年以上の治療など、医学的に非常識であると考えるからです。
そこで、後遺障害の14級9号が認定されれば、まとまった賠償金を得ることができますので、それなりに納得のいく解決となるはずです。問題は当然ですが「等級が認定されるか」でしょう。本シリーズは近時の認定例で、「これは難しいな」と非該当を覚悟してもらった案件です。幸い認められましたが、薄氷を踏む思いです。なんとか逆転させることができましたが・・早めの相談をお願いします。 本日の案件、この特殊性は、本来うるさく治療打ち切り、続いて示談を迫ってくるはずの相手保険会社が、何も言ってこず、ほっとかれた例です。担当者も忙しいのでしょうが、やはり人間のやること、稀にこのような放置案件もあります。これも、必要な検査が遅れる、通院の空白期間が開くなど、後遺障害認定に不利に働くことは間違いありません。
【事案】 原動機付自転車搭乗中、交差点で右折車の衝突を受ける。直後から足の痛み、頚部痛のみならず、手のしびれ、頭痛等、強烈な神経症状に悩まされる。
一番重い症状は靭帯損傷であったが、長年の治療によって完治していた。残るは頚椎の立証しかなかった。
【問題点】
相談に来たのが遅く、受傷から2年が経過、症状固定すらしていなかった。絶望的なのは最終の4か月間は通院しておらず、しかも、未だにMRI撮影を行っていなかった。
【立証ポイント】
すぐに病院へ同行し、症状固定の旨、MRI撮影の必要性を医師に説明。次回の診察前にMRIを撮影し、その画像を見ながら後遺症診断をして頂けることになった。
また、空白の期間に数回だけ治療院に通っていたことが分かり、通院の証明を記載頂いた。通常では非該当確実とも思われるケースだが、自賠責の調査事務所の恩情を感じた14級9号認定となった。続きを読む »
 最近、頚椎捻挫・腰椎捻挫の被害者様を多く担当させて頂いているのですが、実務をこなせばこなすほど14級の謎が深まるばかりです。過去に14級が認定された方が事故に遭い、同じ部位を負傷した場合の再度の申請は難しいと聞いた事があるかもしれません。やはり既に痛めやすくなっていることや、14級の賠償金に味を占めて、再度チャレンジしてくる方が多いこと等が主な理由かと思います。
最近、頚椎捻挫・腰椎捻挫の被害者様を多く担当させて頂いているのですが、実務をこなせばこなすほど14級の謎が深まるばかりです。過去に14級が認定された方が事故に遭い、同じ部位を負傷した場合の再度の申請は難しいと聞いた事があるかもしれません。やはり既に痛めやすくなっていることや、14級の賠償金に味を占めて、再度チャレンジしてくる方が多いこと等が主な理由かと思います。
しかし、「約10年を過ぎると、再び申請して14級を認定される可能性がある」このような事を耳にします。しかし…30年以上前に14級が認定されていて、本人も覚えていないような遠い過去の等級認定を理由に非該当をしてくるケースがあるのです。
もちろん、前述した高額の賠償金に味を占めた方が多いことによって、自賠責調査事務所が非該当にする気持ちも分からなくはありませんが、一定数、本当に苦しんでいる方がいるのも事実なのです。被害者救済のためにもなんとかならないのかと模索の日々です。

後遺症が嘘偽りなく残存しており、医師が正確な診断書を作成すれば・・私達の仕事など必要なく、等級認定はされるでしょう。しかし、いつだって理想と現実は違うものです。
被害者が正しく症状の説明ができない、医師が症状を見落とす、認定に必要な検査が実施されていない、診断書に認定上必要な記載がない、理由は様々ですが、むしろ正確な後遺障害診断の方が少ないように思えます。それでも自賠責・調査事務所は、”与えられた情報”から認定をしていくしかありません。被害者側の立証作業が必要な場面は多々あるのです。
しかし、本件は主治医の独壇場でした。この医師は治療のみならず、後遺障害認定まで、なかなかに上手く進めてくれました。心配は相手保険会社との摩擦のみ、ここは慎重に経過を追っていきました。認定までヒヤヒヤしました。
【事案】
自動車搭乗中、直進道路で後続車の追突を受ける。直後から頚部痛、腰痛のみならず、手のしびれ、足のしびれ等の神経症状に悩まされる。
【問題点】
事故から半年が経過してもまだ症状が残存したため、症状固定の話を主治医にしたところ、主治医は保険会社から治療費が出ている間はなるべく症状固定をしたくないご様子。さらに、保険会社にも積極的に連絡をする医師らしく、こちらから話をしても、保険会社との折衝を気にしておられていた。保険会社としては、なるべく早めに症状固定することを望んでいるのが通常であるが、このような医師なので保険会社との交渉がうまいのか、さらに2カ月近くまでは治療費を出して頂けることになった。なお、保険会社は通販系の保険会社であった。 その後、症状固定するため診察の予約を入れたところ、症状固定の診察をご丁寧にも、3回に分けて行った。
【立証ポイント】
主治医に後遺障害診断を書いて頂く必要があるため、事故から半年以上経過してもリハビリ等の治療をこれまで通り継続し、症状がどのように変化(緩和したのかどうか)していったのかを注意深く本人から聞き、最終的にどのような症状が残存したのかを確認し、後遺障害診断書に自覚症状を丁寧に記載して頂いた。
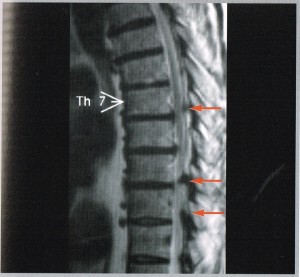
 前回述べた3つの靭帯が骨化していく病気について、簡易にではありますがまとめました。
前回述べた3つの靭帯が骨化していく病気について、簡易にではありますがまとめました。
これらの病気のうち、特に後縦靭帯骨化症と黄色靭帯骨化症は、せき髄を圧迫する病気であり、これらを患っている方が交通事故に遭われた場合、ムチウチ等の症状と同様、ないしはそれ以上に辛い症状がでることがあります。
※ 前縦靭帯骨化症の場合、せき髄を圧迫しないので前述したように症状が出ることはあまりありませんが、後縦靭帯骨化症が併発しているケースが多いです。
しかし、一部症状がムチウチの症状と酷似しているため、事故によるものか、病気によるものかの区別ができない場合が多くあります。また、調査事務所もムチウチの後遺症(後遺障害)については症状が信用できるかどうかでみております。MRI画像上で後縦靭帯骨化症等が判明すれば、「既往症あり」として、等級を認めないケースもあります。
それでは、交通事故に遭われた場合、完全に等級が認められないのでしょうか。
結論として、事故前から症状があり、症状が交通事故後によりひどくなった場合に、既存障害を前提として等級を認めてもらうように申請をする場合があります。
例えば、まず交通事故以前に後縦靭帯骨化症を診察されていれば、その時の症状と交通事故後の症状とを比較し、前者が14級9号レベルの症状であった場合で、かつ後者の症状が12級13号レベルの症状であった場合、12級13号を現存障害とし、14級9号を既存障害として認められることがあります。これは自賠独自の「加重」の計算で、
現存障害(12級の224万円)- 既存傷害(14級の75万円)=149万円の保険金支払い となります。
裁判上でもこの計算方式が踏襲されることが多くなります。したがって、この差分を前提に裁判基準へと計算し直し、弁護士は相手方保険会社に対して請求する傾向です。
 続きを読む »
続きを読む »