左右の瞳の色が違う、一瞬、異様な印象を受けますが、実に魅力的です。交通事故外傷で、眼球の障害は珍しい部類に入ります。強いてあげると、虹彩離断があります。
外傷による眼球の障害 👉 虹彩離断(こうさいりだん)
オッドアイには先天性と後天性があります。外傷によるものは、後天性になります。虹彩離断は手術である程度の改善が見込めます。しかし、視力や視界に問題がなければ、そのまま(保存療法)もあるようです。
 猫ちゃんによくみかけます。ワンちゃんでは、シベリアンハスキーに多いようです。
以下、少し調べてみました。
<Wikipediaさま、その他文献より>
(1)概要
猫ちゃんによくみかけます。ワンちゃんでは、シベリアンハスキーに多いようです。
以下、少し調べてみました。
<Wikipediaさま、その他文献より>
(1)概要
虹彩異色症(こうさいいしょくしょう)、英語ではヘテロクロミア(Heterochromia)は、左右の眼で虹彩の色が異なる、もしくは、一方の瞳の虹彩の一部が変色する形質のこと。俗にオッド・アイ(odd-eye)とも呼ばれる。名称だけでなく発症割合としても、ヒトよりもイヌやネコが発症する場合が多い。
ネコの場合、日本では、一方が黄色(銅の色)、他方が青色の虹彩を持つ場合、金目銀目とも呼ばれる。白猫に多く発症し、青色の側に聴覚障害を併発している場合もある。タイ王国では「白い宝石」を意味する「カオマニー(Kaomani)」の名で呼ばれ、瞳については特に「ダイヤモンドの瞳」と称される。イヌの場合、シベリアンハスキーに限っては虹彩異常ではない。
ヒトの場合は、先天的な特徴として現れるほか、ワールデンブルグ症候群、まだら症・ぶち症(英語版)等の遺伝子疾患、後天的にはホルネル症候群、虹彩毛様体炎、緑内障、または、虹彩萎縮や、放射線などによる虹彩の損傷等の要因によって現れる。また、先天性虹彩異色は白人に多いという傾向が指摘されている。また、虹彩異色毛様体炎等によっても、両方の虹彩の色が異なったりする。 (2)オッドアイになる原因
左右の眼のメラニン色素の量の違いです。眼のメラニン色素の量が異なる場合に生じます。
① 先天性の場合



 なかなか取れない肋骨変形、弊所では3例目の成功です
なかなか取れない肋骨変形、弊所では3例目の成功です
 あらゆる保険請求、ご相談下さい
あらゆる保険請求、ご相談下さい
 👉
👉  わずかでもお役に立ちたいと思っています
わずかでもお役に立ちたいと思っています
 等級は程度に応じて、
等級は程度に応じて、
 胸骨での認定は少ないものです
胸骨での認定は少ないものです
 だから、早めのご相談をお願いします。
だから、早めのご相談をお願いします。
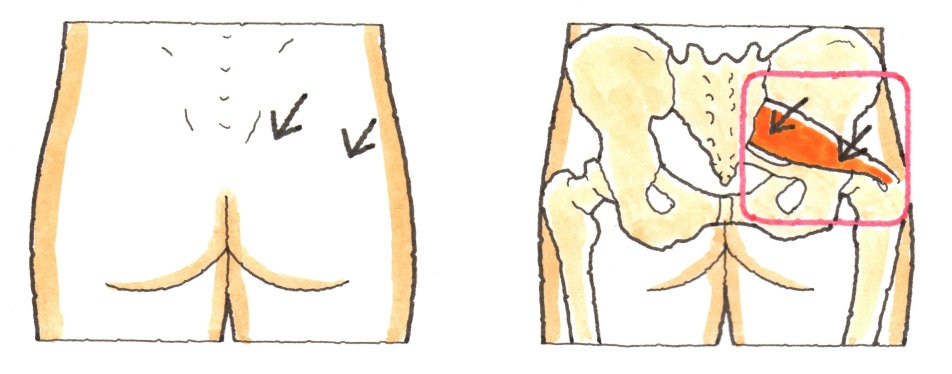
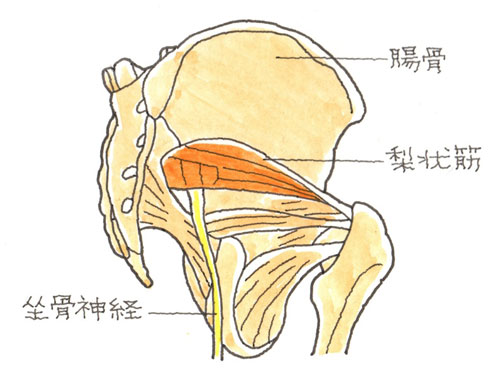
 顔面の溶血と腫脹
顔面の溶血と腫脹
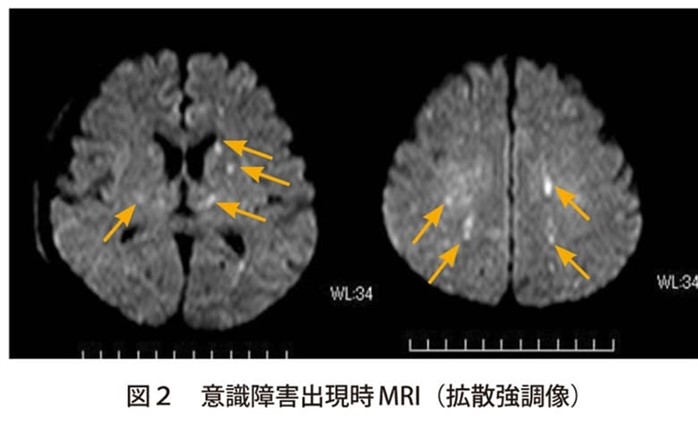
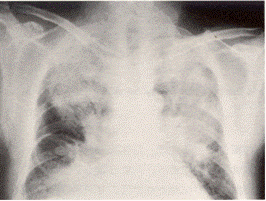 肺に塞栓が認められるケースでは、肺のXPで、両肺野に特有の snow storm =吹雪様の陰影が見られ、脳内に塞栓が生じたときは、MRIで、急性期には点状出血に一致してT2強調で白質に散在する高信号域の小病巣がみられます。
肺に塞栓が認められるケースでは、肺のXPで、両肺野に特有の snow storm =吹雪様の陰影が見られ、脳内に塞栓が生じたときは、MRIで、急性期には点状出血に一致してT2強調で白質に散在する高信号域の小病巣がみられます。
 続きを読む »
続きを読む »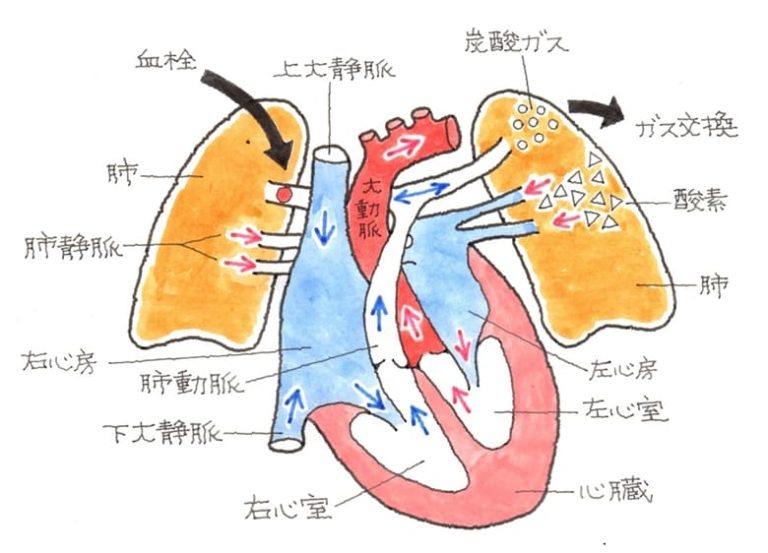
 ついでの認定かな?
ついでの認定かな?



