前回 👉 後遺障害診断書に無駄な記載 ①
③ 職業
これは無駄と言うか、無理に書かれない方が良い情報です。このシリーズに挙げることをためらいましたが・・あえて書きましょう。
医師によっては、患者の名前や住所、生年月日を事務方や患者本人に、あらかじめ記載させる院もあります。そのような患者情報の欄の中で、職業欄はそう重要ではないため、空欄のままとする医師が多いものです。私共も空欄だからと言って、「先生、職業欄に”会社員”と記載が漏れています」など、わざわざ言わないものです。ところが、訴えの信憑性が検討される”むち打ちの14級9号”では、少し気を遣います。例えば、以下の職業はそのまま書くより、書かない方が良いと・・
〇 タクシー運転手
おそらく、保険会社の社員では、タクシーの運ちゃんに偏見を持っている人が多いと思います。内心、「タクシー運転手は事故慣れしているので、嘘くさく半年も通ったのでは?」と、疑念される事を懸念してしまうのです。むち打ちですぐ温泉療養をしたがるので、保険会社から嫌われています。
 〇 生保外交員
〇 生保外交員
保険慣れしており、生保のおばちゃんは、都合よく会社員と自営業者の立場をとります。何より、外務員(ほぼ自由業)ですから、通院日数を稼ぎやすいのです。通院の傷害保険に入っていれば、〇日いくらで保険金がでますので、頑張って通うのでは・・と思われます。どうしても、過剰通院と思われる危機感を覚えてしまうのです。
〇 水商売全般
こちらも残念ながら、保険会社から疑念を持たれがちです。とくに、休業損害で、自分で書いたいい加減な(お手盛り)休業損害証明書が上がってくれば、胡散臭い被害者成立です。源泉徴収票のない自営業者全般に言えますが、第3者の証明が乏しいのです。まして、税金の申告をしていないキャバ嬢(自営業者が多いのです)は、その休業の証明に受任した弁護士も苦慮します。かつて、病院に通って休業しているはずが、(店とグルで)出勤していた方もおりました。
やはり、お堅い会社員や公務員の肩書が安心できます。職業によっては、あまり具体的に書きたくありません。せいぜい自営業と記載頂くようにしています。
〇 一部上場企業
逆に、「〇紅」「〇下電器」「〇ニー」など、名の知れた大企業の方は、その信用は絶大です。1日あたりの給与が3万円以上あるような方は、慰謝料や保険金の為に、必死に通院日数を稼ぎません。そもそも、多忙で責任のある部署についていれば、通いたくても通えないのです。そのような身分の方が、業務時間を削ってまで何日も通っている・・症状の深刻度・信用度は爆上がりです。そこで、職業欄にあえて企業名を記載頂いたこともありました。
画像に写る骨折など、はっきりした証拠のない、自分が「痛い」と言っているだけの打撲捻挫での申請には、この職業欄にちょっと気を付けることになります。もちろん、有名企業以外の職業の被害者さんであっても、いたって真面目な方で、ひどい症状に悩まされての申請もあります。そのような人達の信用を担保しなければなりません。そこで、医師が職業欄にタクシー運転手と書こうとした瞬間、「先生、簡単に”会社員”でいいです」と言いたくなるのです。
続きを読む »




 前置きが長くなりましたが、私共のような業者、もちろん保険会社からの請求も多いと思いますが、それらに対して異常に高額な請求をする病院が存在します。確かに昔はレントゲンフィルムをコピーする手間があり、フィルム代も安くはないので、画像1枚=1000円程度は普通でした。しかし、現在はディスクに焼くだけ、パソコンのひと操作で完了するのです。それを、未だに画像1枚当たり=〇〇円で計算する院が残っています。レントゲン数枚ならまだしも、CTやMRIは言わば連続写真のようなもので、一部位の画像が数十枚になるのです。数度にわたり検査したとすれば、100枚を超えることは珍しくありません。
前置きが長くなりましたが、私共のような業者、もちろん保険会社からの請求も多いと思いますが、それらに対して異常に高額な請求をする病院が存在します。確かに昔はレントゲンフィルムをコピーする手間があり、フィルム代も安くはないので、画像1枚=1000円程度は普通でした。しかし、現在はディスクに焼くだけ、パソコンのひと操作で完了するのです。それを、未だに画像1枚当たり=〇〇円で計算する院が残っています。レントゲン数枚ならまだしも、CTやMRIは言わば連続写真のようなもので、一部位の画像が数十枚になるのです。数度にわたり検査したとすれば、100枚を超えることは珍しくありません。
 最寄り駅はゆりかもめの市場前です。セカンドオピニオン外来でしたので、予約通りにスムーズに受診できました。ビル内の新しい病院ですが、院内は従来の病院とかけ離れたもので、ホテルのような内装でした。
さて本件ですが、開放骨折を伴う難治性の骨折の治療は、時間がかかります。ひと昔前なら切断肢のレベルだったと思います。専門医の説明によると、骨癒合が進むまで、変形を矯正する為の再手術はしばらくできないそうです。しかしながら、変形・湾曲した長管骨は再骨折の可能性が高く、再骨折すれば直ちに骨の形成術が可能となるそうです。
難治性骨折の治療は長期戦です。幸い労災治療なので、相手保険会社のプレッシャーは弱く、じっくり治療を進め、再手術と症状固定の前後やタイミングを検討することができます。本件は相手が一方的に悪い事故ながら、労災治療のメリットを活かしています。
最寄り駅はゆりかもめの市場前です。セカンドオピニオン外来でしたので、予約通りにスムーズに受診できました。ビル内の新しい病院ですが、院内は従来の病院とかけ離れたもので、ホテルのような内装でした。
さて本件ですが、開放骨折を伴う難治性の骨折の治療は、時間がかかります。ひと昔前なら切断肢のレベルだったと思います。専門医の説明によると、骨癒合が進むまで、変形を矯正する為の再手術はしばらくできないそうです。しかしながら、変形・湾曲した長管骨は再骨折の可能性が高く、再骨折すれば直ちに骨の形成術が可能となるそうです。
難治性骨折の治療は長期戦です。幸い労災治療なので、相手保険会社のプレッシャーは弱く、じっくり治療を進め、再手術と症状固定の前後やタイミングを検討することができます。本件は相手が一方的に悪い事故ながら、労災治療のメリットを活かしています。

 〇 生保外交員
〇 生保外交員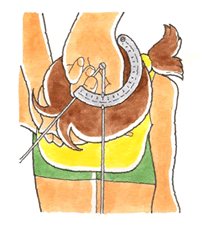
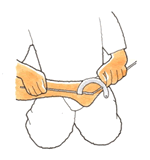 ① ②いずれも、医師によっては「通例として、受傷箇所の計測・記録はするもの」と律儀に考えます。その場合は従うようにしています。
つづく 👉
① ②いずれも、医師によっては「通例として、受傷箇所の計測・記録はするもの」と律儀に考えます。その場合は従うようにしています。
つづく 👉 



 ほとんどの医師は忙しくても、なんとかご記載下さいます。しかし、だらしないを通り越して、↑ 2位の医師も存在します。知人の医師は、「患者を治すことが仕事で、診断書を書くために医師になったのではない!」と言い切りました。診断書など書きたくない、これが本音なのかもしれません。医師も人間なので、すべてが誠実とは言えず、残念ながら人間性に問題がある医師も存在します。そのような医師にあたってしまった患者、被害者さん達は大変なのです。もちろん、秋葉事務所の青筋も立ちっぱなしです。
ほとんどの医師は忙しくても、なんとかご記載下さいます。しかし、だらしないを通り越して、↑ 2位の医師も存在します。知人の医師は、「患者を治すことが仕事で、診断書を書くために医師になったのではない!」と言い切りました。診断書など書きたくない、これが本音なのかもしれません。医師も人間なので、すべてが誠実とは言えず、残念ながら人間性に問題がある医師も存在します。そのような医師にあたってしまった患者、被害者さん達は大変なのです。もちろん、秋葉事務所の青筋も立ちっぱなしです。
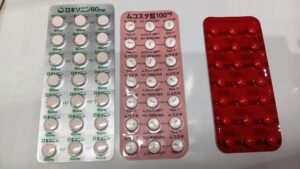 ロキソニンとムコスタは常備しておきたいお薬です。
ロキソニンとムコスタは常備しておきたいお薬です。
 大谷選手、50-50達成祈願!
大谷選手、50-50達成祈願!