昨日につづいて、実例をお話ししましょう。
変なおじさん

私が中学生の頃、通学路に昼間から働くでもなし、ふらふらしているおじさんがいました。おじさんといっても20代後半くらいでしょうか。おでこにケガの跡があって、いつも意味不明の言葉を通行人や通学中の小中学生に話しかけています。そうです、「変なおじさん」です。
心配する生徒の父兄が、町内会に問い合わせをしたそうです。変なおじさんの正体が判明しました。何でも、交通事故で頭を打って、体は回復したのですが、精神に障害が残ってしまったそうです。仕事に復帰できず、ご家族で面倒をみていたようです。気ままにふらふら近隣を歩いているようですが、他人に迷惑をかけることはないとのことです。今思えば、変質者や認知症患者とは違う様相でした。その後、学生・学童に何かしたわけでもないので、「変なおじさん」は「可哀想なおじさん」に変わりました。 このおじさんの障害について、私なりの見立てでは、まず見当識、認知能力に問題があり、軽度の言語障害(ウェルニッケ型)、遂行能力の低下、注意障害もあるはずです。おそらく性格変化(羞恥心の欠如、易疲労性)もあるかと思います。記憶障害、その他の障害についてはわかりません。これだけでも、高次脳機能障害5級以上は明らかです。 当時は「「高次脳機能障害」という診断名はなく、単に、「外傷性精神障害」などと診断されていました。行政における、つまり自治体の補償・福祉制度や労災は未整備で、自賠責保険の審査基準も未熟だったはずです。自賠責保険で高次脳機能障害の審査会が設置されたのは平成13年です。それまでは単なる脳外傷と扱われ、治癒後、精神障害の残存について、審査が徹底されていなかったかもしれません。多くの脳神経外科でも新しい分野であり、神経学的検査の方法なども周知されていなかったと思います。
おそらく見た目(頭や体)のケガは治ったので、悲しいくらいの賠償金、もしかしたら後遺障害すら認定されていなかったのかもしれません。 これは昭和の話ですが、最近の数年間でも見逃された例をいくつか経験しています。これは明日に。 ⇒ やっぱり見逃されていた高次脳機能障害



 続きを読む »
続きを読む »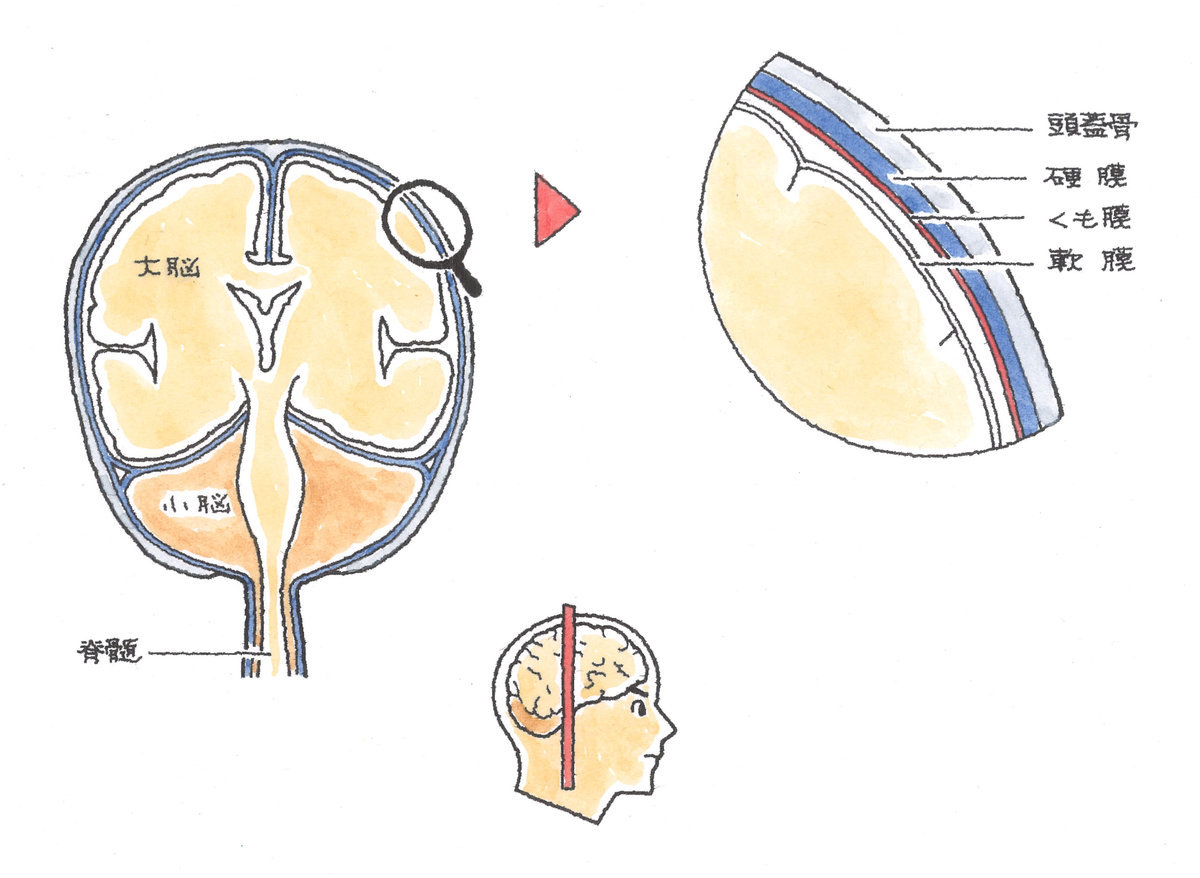 貯留した血液(血腫)量が少なく、脳に対する圧迫が軽度であれば深刻な症状とはなりませんが、血腫が増えて脳実質を強く圧迫するようになると、半身麻痺や言語障害などの神経症状を呈し、高次脳機能障害の原因となります。受傷初期では意識障害を来たし、圧迫が増大し続ければ命を落とします。
貯留した血液(血腫)量が少なく、脳に対する圧迫が軽度であれば深刻な症状とはなりませんが、血腫が増えて脳実質を強く圧迫するようになると、半身麻痺や言語障害などの神経症状を呈し、高次脳機能障害の原因となります。受傷初期では意識障害を来たし、圧迫が増大し続ければ命を落とします。



 ...
... 




