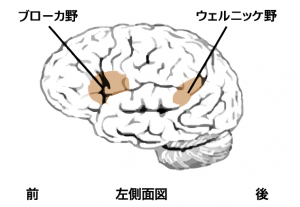
知能検査、いわゆるIQの検査はWais(ウェイス)と呼ばれています。現在は改訂版のWaisⅢが主流です。waisは高次脳機能障害の知能検査でお馴染みですが、単にIQの高い低いを判定するものではなく、数値をどう解釈するかが重要です。
まず、前提として、知能指数の優劣に個人差があります。元々、IQ140の人もいれば、IQ80の人もいます。さらに、検査値を二分する「言語性IQ」と「動作性IQ」、このどちらが得意で苦手か、これら項目ごとのIQも個人の能力・個性に依拠するものです。当然、他人との比較は意味を成しません。標準値(≒正常値・平均値)はIQ100と設定されており、比較上の参考になりますが、そもそも、事故前に検査をしたことがある人など希少で、事故前後を比較できません。
単純比較できない数値ながら、自賠責の高次脳審査会はどのように読み解いているのでしょうか。審査上、被害者が訴える記憶障害、遂行能力、注意機能など、waisの項目ごとの成績の比較と日常の観察の整合性をみていると思います。例えば、読み書きや学習能力の低下がない人は「言語性IQ」が比較的高く、それに比べて、急な変化についていけない、段取りが悪い、判断が遅いなどの症状は「動作性IQ」が低いはずです。これは双方のIQの偏差が顕著な場合、どちらかの能力の低下をみる上で、うなずけるデータとなります。
秋葉事務所では、waisの数値を見て、その偏差に注目、劣っている部分をより顕在化するために追加検査の依頼を検討します。ただし、本件の被害者さんの能力が回復傾向であり、症状も微妙であるが故、全般的に再検査の高得点が予想されました。そこで、自賠責がどのようなデータを要求するか?様子をみるようですが、自賠責からの再検査の要請を覚悟の申請としました。案の定、Waisのみですが、再検査のリクエストがきました。予想通り、総合IQは高い数値となりましたが、項目ごとの偏差から、かえって細かな症状・変化を裏付ける結果となりました。これにて、自賠責は迷いをふっきったと思います。またしても、申請側(秋葉)の思考と審査側(自賠責)の思考がシンクロしたと言えます。
 現在、高次脳案件を9件受任中、事務所内研修でもwais検査を実施予定です。
現在、高次脳案件を9件受任中、事務所内研修でもwais検査を実施予定です。
5級2号:高次脳機能障害(10代男性・宮城県)
【事案】
自転車走行中、交差点で自動車と出会頭衝突したもの。脳挫傷、頭蓋骨骨折、外傷性くも膜下出血の診断で救急搬送、その後、保存的加療で改善が進んだ。
まず、弁護士に相談があり、後遺障害の立証について協力の要請を受けた。
【問題点】
左半身に軽度の麻痺が残るも、リハビリでの改善は良好。学校成績もほぼ復調に。子供特有の回復力は何よりであるが、例によって、周囲から障害の残存が理解されない。しかし、親からのシビアな観察では、記憶力や注意力の低下、怒りっぽい(易怒性)、幼児低下があり、さらに、疲れやすく(易疲労性)、運動神経の低下、巧緻運動の低下がみられた。これら微細な症状、潜在的な症状を克明に立証する必要がある。
【立証ポイント】
仙台で2度、リハビリ科の主治医と打合せを行った。既に実施されたWaisⅢ(知能検査)のIQは正常どころか、むしろ高いレベルを維持しており、waisや他の再検査をしても正常値、高得点が予想された。これは医師の見解とも一致した。そこで、検査数値に表れない家族の観察・エピソードを徹底的に集積し、日常生活状況報告と学校生活状況報告の別紙にまとめた。これらの情報を積み重ねた上で、医師に診断書を記載頂き、提出した。自賠責も判定が難しくなったはず。
提出後、危惧してはいたが、やはり自賠責はWaisの再検査を要求してきた。医師に再検査の意味合いを説明した手紙を託し、実施に及んだ。高得点は予想通りであるが、本人の学力を反映する「言語性IQ」が高数値を維持するも、比して「動作性IQ」が低く、両者に極端な差が現れた。また、「言語理解IQ」が平均以上に高いにも関わらず、「作動記憶」や「処理速度」の低さが目立った。これは、注意機能の低下や易疲労性を裏付ける結果になったと思う。


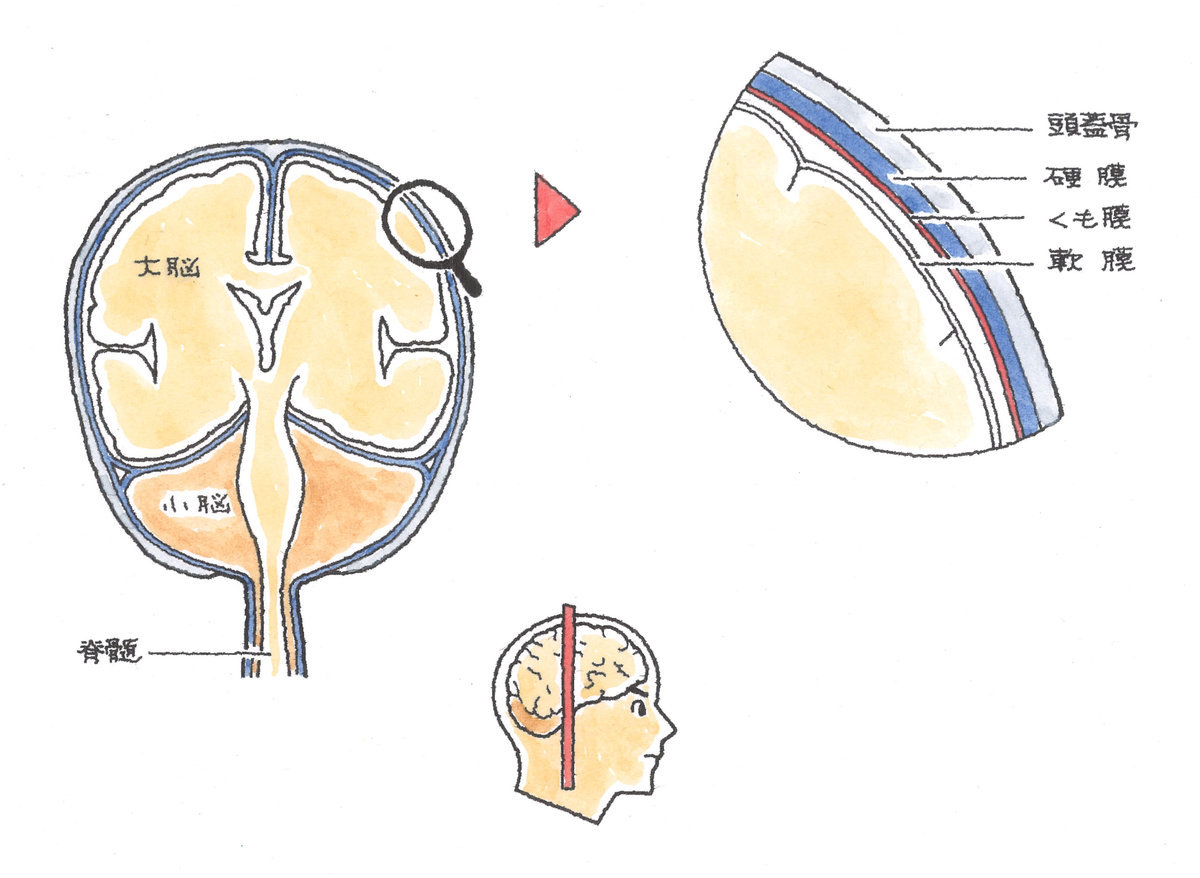 まさに、脳外科医による救急救命を象徴するシーンでした。専門用語が飛び交いましたが、一つ、疑問が。脳圧上昇の原因を「脳腫脹」と。私はそこで「脳浮腫(のうふしゅ)」では?と思いました。どうも知識が曖昧です。そこで、早速調べてみました。
まさに、脳外科医による救急救命を象徴するシーンでした。専門用語が飛び交いましたが、一つ、疑問が。脳圧上昇の原因を「脳腫脹」と。私はそこで「脳浮腫(のうふしゅ)」では?と思いました。どうも知識が曖昧です。そこで、早速調べてみました。

 続きを読む »
続きを読む »

 続きを読む »
続きを読む »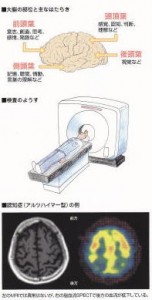


 高次脳機能障害の患者で易怒性を発露するケースを多く経験しています。怒るようなことでもないことに激怒する、いったんキレると収まりがつかない、突然キレる、暴言、物に当たる、興奮して奇行を行う、人見知りが極端・・このような症状を示します。家族は事故前後の変化に戸惑い、または精神的に追いつめられていきます。実際、被害者が暴れだして警察を呼ぶような騒ぎに発展したり、対処する家族がノイローゼ気味になるなど、非常に危険な状況に陥るのです。これら家族の苦痛は医師や周囲の人にはなかなか伝わりません。
高次脳機能障害の患者で易怒性を発露するケースを多く経験しています。怒るようなことでもないことに激怒する、いったんキレると収まりがつかない、突然キレる、暴言、物に当たる、興奮して奇行を行う、人見知りが極端・・このような症状を示します。家族は事故前後の変化に戸惑い、または精神的に追いつめられていきます。実際、被害者が暴れだして警察を呼ぶような騒ぎに発展したり、対処する家族がノイローゼ気味になるなど、非常に危険な状況に陥るのです。これら家族の苦痛は医師や周囲の人にはなかなか伝わりません。
![dakisimetai]](https://www.jiko110-akb.com/wp-content/uploads/2014/12/dakisimetai.jpg)