① 真性の腱板損傷:後遺障害10級レベルの立証
本件では可能性が極めて低いのですが、もし、事故受傷による棘上筋断裂であれば、肩の専門医の診断を乞います。肩関節の1/2制限など、本来、手術が適用される重度損傷です。
秋葉事務所が指定した専門医のもと、すでにMRI撮影済みでも再度3.0テスラMRI検査、あるいはエコー検査を重ね、専門医の診断(書)と検査所見を完備します。
それまで通院した小池クリニックの診断や、精度の低いMRIは、あくまで治療経過を辿るものとして補強的な医証へ下げます。そして、間違いのない10級、あるいは12級レベルの医証を固めてから弁護士につなぎます。
具体的には、専門医の診断書とMRI・エコー画像に、治療経過としての診断書・MRIを揃え、説得力のある受傷機転の説明を加え、可動域制限を裏付けるリハビリ記録、手術を検討するカルテの記述など、あらゆる証拠を収集します。これは、ある意味、審査側をも助ける作業になるはずです。
② 陳旧性の腱板損傷:現実的戦略と回復努力
被害者さんの受傷機転と直後の治療経緯から 、恐らく陳旧性の病変と予測できた場合。被害者さんのスポーツ歴、職歴を尋ね、確信を得たら、元々事故前から肩に変性があったと説明、枝野さんの理解を促します。
ここでもし本当に肩関節の可動域に2分の1制限があったとしても、10級を主張すれば詐病者扱いになる場合があるのです。
肩関節:外転80°の計測記録でも・・・最悪、「非該当」の結果が返ってきます。自賠責の怒りを買った結果です。可動域の数値通りに肩関節の障害とみてくれません。
そんな、無謀な申請は敬遠させます。先日の説明通り、自賠責の視点を知っているからです。受傷後の肩関節の痛みから、あまり動かさずにいた為に関節拘縮が進んだ場合であれば、専門医へお連れして、理学療法を工夫して継続、可動域の回復へ向かわせます。お金を取ることだけが秋葉事務所の仕事ではありません。
このように、被害者さんに現実的な等級認定・解決への理解と、回復への努力を促します。そして、次の③に進ませます。
③ 事故直後から肩の痛みが発症した場合・・後遺障害14級9号だけでも確保
陳旧性損傷や年齢変性であっても、事故以前は何ともなく、事故後から痛みを発症するケースもあります。これはムチウチに同じく、引き金論(元々あった損傷が事故を契機に痛みを発症)として、医学的に説明がつきます。事故の衝撃でインピンジメント症候群を発症したケースも数件、経験しています。簡単に言うと、歳をとって棘上筋等のささくれが肩関節を動きを邪魔し、場合によっては関節部に石灰化が起き、中高年のいわゆる四十肩・五十肩の症状となります。これは経年性の内在的な病変ですが、運悪く、事故を契機に痛みを発することがあります。これを、続きを読む »




 後遺障害が見逃される典型例です
後遺障害が見逃される典型例です
 「依頼者は無理難題をおっしゃる」
再登場、クアトロ佐藤(カズレーザーじゃないよ)
「依頼者は無理難題をおっしゃる」
再登場、クアトロ佐藤(カズレーザーじゃないよ)
 鬱の検査シリーズ
QIDS-Jとは、Quick Inventory of Depressive Symptomatology(※JはJapaneseのことだと思います。)の略で簡易抑うつ症状尺度と呼ばれています。この検査は、16項目の自己記入式の評価尺度で、うつ病の重症度を評価できるほか、アメリカ精神医学会の診断基準DSM-IVの大うつ病性障害(中核的なうつ病)の診断基準に対応しているという特長を持っているようです。世界的に知られた精神科医ジョン ラッシュ先生によって開発され、世界10ヵ国以上で使用されています。尚、日本語版は慶応大学医学部の藤澤大介先生のグループによって作成されました。
それでは、質問について記載していきます。
鬱の検査シリーズ
QIDS-Jとは、Quick Inventory of Depressive Symptomatology(※JはJapaneseのことだと思います。)の略で簡易抑うつ症状尺度と呼ばれています。この検査は、16項目の自己記入式の評価尺度で、うつ病の重症度を評価できるほか、アメリカ精神医学会の診断基準DSM-IVの大うつ病性障害(中核的なうつ病)の診断基準に対応しているという特長を持っているようです。世界的に知られた精神科医ジョン ラッシュ先生によって開発され、世界10ヵ国以上で使用されています。尚、日本語版は慶応大学医学部の藤澤大介先生のグループによって作成されました。
それでは、質問について記載していきます。 鬱の検査です
交通事故では、精神面にも影響が出てしまうことがあります。後遺障害申請の場面で必要とすることはあまりないかもしれませんが、精神科の病院などを受診すると、入口としてこの検査を実施することがあるようです。
鬱の検査です
交通事故では、精神面にも影響が出てしまうことがあります。後遺障害申請の場面で必要とすることはあまりないかもしれませんが、精神科の病院などを受診すると、入口としてこの検査を実施することがあるようです。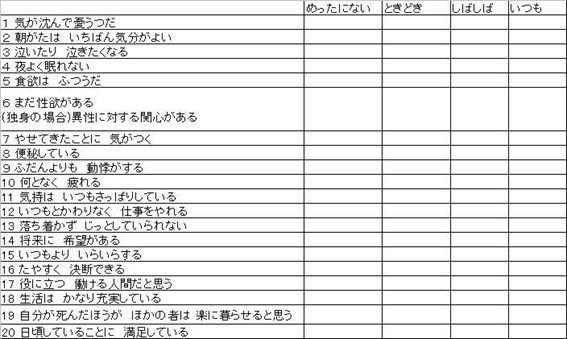 続きを読む »
続きを読む »
 今回3つのパターンを紹介しますが、⑴、⑵の先生に依頼すると残念な結果と迷走が待っています(弁護士名は仮名です)。
(1)交通事故経験の少ない弁護士:甘利先生
今回3つのパターンを紹介しますが、⑴、⑵の先生に依頼すると残念な結果と迷走が待っています(弁護士名は仮名です)。
(1)交通事故経験の少ない弁護士:甘利先生
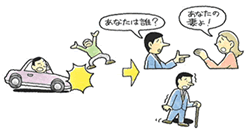 相貌失認を取り上げたドラマ、映画はいくつかあるようです。注目はその映像化で、障害者からどのように観えているのか、色々と工夫しています。先のキムタクのドラマでは、奥さんや実子の顔を含め、人の顔がすべて仮面に見えていました。実際、このように見えているのかどうか、障害者じゃないと分からないでしょう。ラジエーションハウスでは、顔全体、顔の一部にもやもやしたモザイクをかける映像処理でした。これですと、人の区別や表情の読み取りが困難で、視聴者にとって、障害者の視点がわかり易かったと思います。
相貌失認を取り上げたドラマ、映画はいくつかあるようです。注目はその映像化で、障害者からどのように観えているのか、色々と工夫しています。先のキムタクのドラマでは、奥さんや実子の顔を含め、人の顔がすべて仮面に見えていました。実際、このように見えているのかどうか、障害者じゃないと分からないでしょう。ラジエーションハウスでは、顔全体、顔の一部にもやもやしたモザイクをかける映像処理でした。これですと、人の区別や表情の読み取りが困難で、視聴者にとって、障害者の視点がわかり易かったと思います。


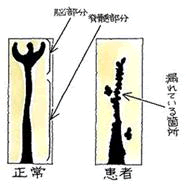
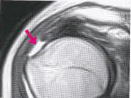
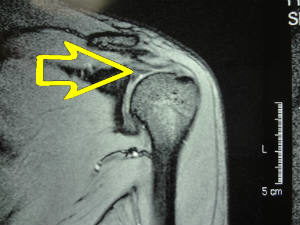 ←関節唇(MRI・T1冠状断)
←関節唇(MRI・T1冠状断)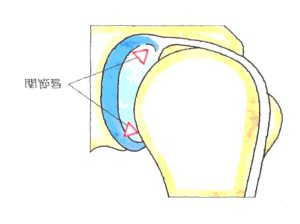 続きを読む »
続きを読む » 行書だもの(by ゆうじ)
行書だもの(by ゆうじ)
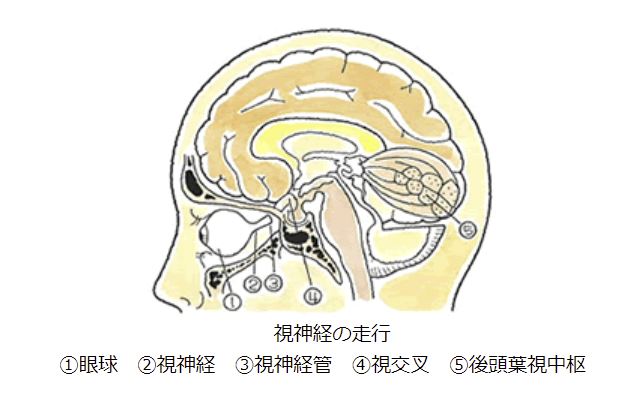 続きを読む »
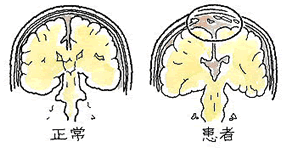
続きを読む »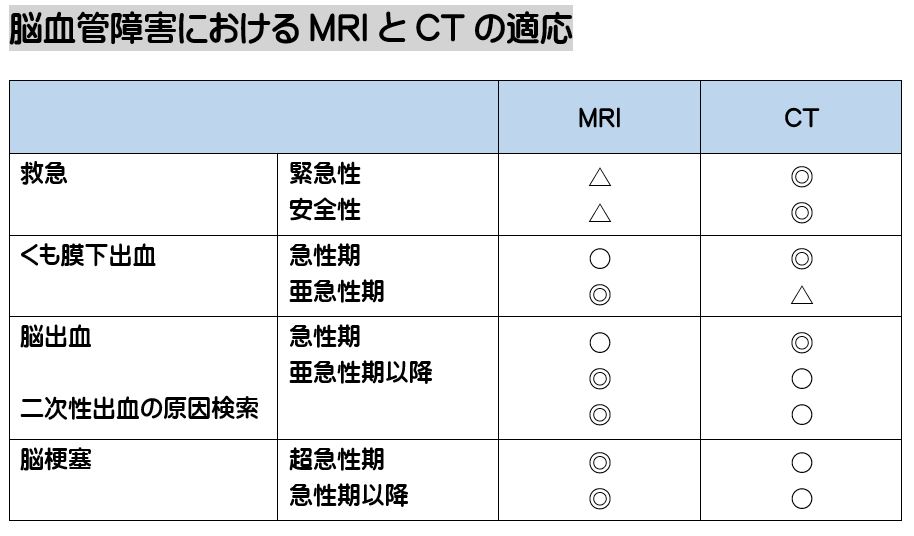 (井田 正博 先生 他:脳血管障害 日本医師会雑誌2018:137(5)957-962より改変)
(井田 正博 先生 他:脳血管障害 日本医師会雑誌2018:137(5)957-962より改変)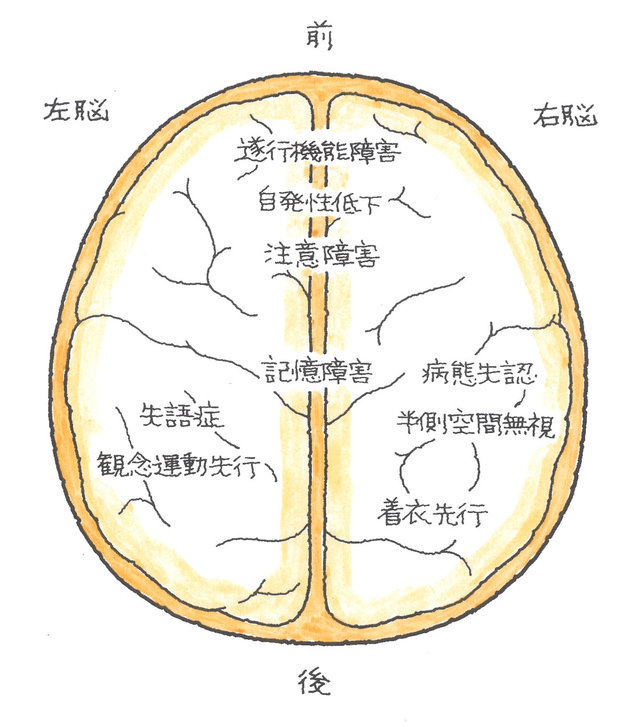 2、立体的に病巣範囲が構成できるか?
2、立体的に病巣範囲が構成できるか?




