前日のRBMT(リバーミード行動記憶検査)は、文字通り「行動」に対して記憶しているかどうかを問う検査です。さらに細かい検査になりますが、「聴覚」や「視覚」に焦点を当てた記憶検査もあります。
例えば、聞いたことをその場では理解したようでも、5分後には「聞いていない」と言ったり、まったく違う言葉に置き換えてしまうなど、会話の内容を忘れている。このような症状には「聴覚」に特化した記憶検査をします。
また、一度見た物を覚えられないので、何度も訪問した家に「この家に初めて来た」と言う、「丸い大皿を取って」と言われても、四角い小皿を渡してしまう、これらは「視覚」検査を徹底すると数値にはっきり表れます。
③ 三宅式記銘検査
ある単語と単語のペアを聞かせ、それを覚えているかをみます。その単語のペアは、関連する組みあわせ(有関連追語)と、まったく無関連な組み合わせ(無関連対語)で、それぞれ10組行います。
<有関連対語> ・・連想ゲームです
まず「煙草」→「マッチ」といったの関係するペアの単語を聞かせます。その後「煙草」と言ったら「マッチ」と答えられるか3回テストします。
他に「家」→「庭」、「汽車」→「電車」 など10組で10点満点です。
障害のない人は3回目までで、ほぼ全問正解となります。平均値は 1回目8.5点 – 2回目9.8点 – 3回目10点
<無関連対語> ・・暗記力が問われます
「入浴」→「財産」、「水泳」→「銀行」、「ガラス」→「神社」・・・関係のない言葉の組み合わせに、健常者でも苦戦しそうです。
平均値は 1回目4.5点 - 2回目7.6点 - 3回目8.5点
障害者は無関連追語で特に点数が悪くなります。1回目から3回目まで点数が上がらない、つまり、学習能力の低下を表します。
◆ 現在、三宅式の単語が(作成当時の言葉から)古くなったので、SP-A 検査 にリニューアルされています。
 ④ ベントン視覚記銘検査
④ ベントン視覚記銘検査
視覚性注意、視覚性記憶、視覚認知、視覚構成能力の4つの観点で評価します。
○、△、□などの3つの図形が書かれた見本を見せて、その後それを同じ形、同じサイズ、同じ並び方で書かせます。これを10枚繰り返します。
![]() 続きを読む »
続きを読む »



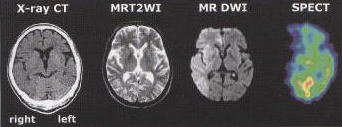 <まとめ>
<まとめ>
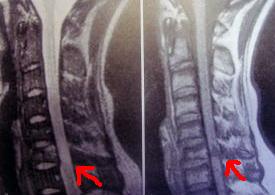
 ■ 星状神経節ブロック
■ 星状神経節ブロック
 続きを読む »
続きを読む » ④
④  本記事をアップデートしています 👉
本記事をアップデートしています 👉