開放骨折の場合は、骨が皮膚の外に出てしまいます。これは骨の中にばい菌が入り、感染を起こす可能性が非常に高くなります。処置はデブリードマンと言って、傷口はおろか骨までガリガリ削るように洗浄します。それで一安心ではなく、その後も骨折部位に直接にプレートや髄内釘を接触させた結果、感染を起こし化膿性骨髄炎を引き起こす可能性を残します。ひどいと切断の可能性も予想されます。
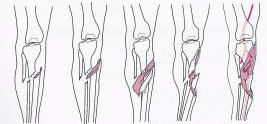 開放骨折のガステロ分類
感染症はMRSA(methicillin‐resistant Staphylococcus aureus メチシリン耐性黄色ブドウ球菌)と呼ばれ、抗生物質が効きづらいので、開放骨折の場合は医師から最も警戒されます。
開放骨折のガステロ分類
感染症はMRSA(methicillin‐resistant Staphylococcus aureus メチシリン耐性黄色ブドウ球菌)と呼ばれ、抗生物質が効きづらいので、開放骨折の場合は医師から最も警戒されます。
 ○ 黄色ブドウ球菌は、基本的に弱毒菌のため、私たちの抵抗力がしっかりあれば、特に重症化することはありません。 MRSAはこの黄色ブドウ球菌の仲間で、性質は黄色ブドウ球菌と一緒ですが、耐性遺伝子を持っており、抗生物質が効きにくくなっています。その為、治療が思うように進まず、患者の抵抗力だけが頼りになる場合が多いのです。重症化すると敗血症、髄膜炎、心内膜炎となり、骨髄炎などに陥って死亡する事もあります。
○ 緑膿菌は土壌・水中・植物・動物(ヒトを含む)などあらゆるところから分離される常在菌で、ヒト・動物はもちろん、植物にも病気を起こすことがありますが、その病原性は低く、抵抗力のある人はデブリ洗浄で傷口をきれいにすれば、通常は発病することはありません。
○ 黄色ブドウ球菌は、基本的に弱毒菌のため、私たちの抵抗力がしっかりあれば、特に重症化することはありません。 MRSAはこの黄色ブドウ球菌の仲間で、性質は黄色ブドウ球菌と一緒ですが、耐性遺伝子を持っており、抗生物質が効きにくくなっています。その為、治療が思うように進まず、患者の抵抗力だけが頼りになる場合が多いのです。重症化すると敗血症、髄膜炎、心内膜炎となり、骨髄炎などに陥って死亡する事もあります。
○ 緑膿菌は土壌・水中・植物・動物(ヒトを含む)などあらゆるところから分離される常在菌で、ヒト・動物はもちろん、植物にも病気を起こすことがありますが、その病原性は低く、抵抗力のある人はデブリ洗浄で傷口をきれいにすれば、通常は発病することはありません。
続きを読む »
以前、同業の先輩先生に「正確な後遺障害診断書を書いていただくために、気心通じている整形外科に誘致するか、できるだけ通院先で書いていただくか」について意見交換をしました。
その先輩先生は「なるべく通院中の病院で」と断言しました。”自然が一番派”でしょうか。一方、医療機関との連携を誇示している(弊事務所もそうですが)先生は、気安い病院へ転院させて医証を仕上げることを売りとしています。確かにこれは楽な道です。毎回、未知の病院・医師と折衝することは大変な緊張を強いられます。
では、私達の姿勢を言いましょう。ずばり、”無形の位”です。柳生新陰流の奥義です。これは剣をだらりと下げて、一見構えをとりません。ノーガード戦法が思い浮かびます。この奥義は先に形を決めず、相手に応じて”後の先”を取る事です。”後の先”とは剣道では”出小手”、ボクシングではカウンターに例えられるでしょうか。
 どんな医師であっても誠意をもって説明すれば、それなりの診断書は上がります。より積極的に、関節可動域の測定や検査に立ち会うこともあります。また、面談せずとも手紙で診断書依頼、記載事項を訴えることもよく行います。患者に事前に説明して医師へ伝達することもあります。それでもどうしてもこの病院に通ってはいけないと判断した時は転院させます。それは全体の5%に満たない珍事です。
どんな医師であっても誠意をもって説明すれば、それなりの診断書は上がります。より積極的に、関節可動域の測定や検査に立ち会うこともあります。また、面談せずとも手紙で診断書依頼、記載事項を訴えることもよく行います。患者に事前に説明して医師へ伝達することもあります。それでもどうしてもこの病院に通ってはいけないと判断した時は転院させます。それは全体の5%に満たない珍事です。
医師との折衝にはおよそ10パターンもの手段を駆使します。つまり、”無形の位”とは臨機応変を指すのです。どのような相手、状況であっても最善の対応をすることです。例えば、「医師面談は有効か無効か?」など、方法論を議論しているようではアマチュアです。どちらが正しいかではなく、「この場合、どちらを選択するか」がプロの判断です。所詮、目的は間違いのない等級認定、方法は単なる手段に過ぎません。
医療立証の業務に熟達した者は”無形の位”を会得しています。
弊事務所では、新人を教える際、何をもって免許皆伝とするか・・この”無形の位”が出来るようになった時と判断しています。ワンパターンで対処する仕事はビジネス効率としては有効でしょう。これはマニュアルの作成・実行で済むからです。しかし、被害者からはもちろん、弁護士事務所、保険会社、病院、交通事故に関わるあらゆる機関から信頼を得るメディカルコーディネーターはマニュアル人間では勤まりません。
どのような仕事でも臨機応変が望まれます。残念ながらこれが出来る人と出来ない人に分かれます。その人の資質に大いに負託するからです。それでも、少なくともこれができなければ、私達の仕事は単なる「交通事故ビジネス」に成り下がるでしょう。
来週は珍しく転院ミッションが控えています。
用語説明です。
病院や介護施設における医療介護情報提供書のことを指します。入院中の患者の治療や経過、検査結果など、すべての診察内容の記録を要約したものであり、別の機関への申し送りを円滑に行うため、看護サマリーや退院サマリーなど様々な種類があります。 診察内容の記録の要約ですが、具体的には退院後、転院後の患者への処置を指示したものや、検査結果の数値及び説明などが書かれることがあります。
検査先の病院と診断先の病院を結ぶ、このサマリーが後遺障害の立証上、大変重要な書類となります。高次脳機能障害の場合は特に治療や診断をする病院と検査を行うの病院が違うことが多くなります。検査先の病院で行った神経心理学検査等の資料を回収し、診断先の主治医に託すことになります。この橋渡しはメディカルコーディネーターが担うことになります。 今日の病院同行でも、まず担当医 → OT(作業療法士)の説明 → CT(臨床心理士) → ST(言語聴覚士)と 院内を被害者家族と共に面談、各担当に「サマリーをよろしく!」と言って回りました。
本件も高次脳機能障害の客観的なデータを確保しました。材料の揃った状態でシェフに料理をオーダー、つまり、後は主治医に診断書を記載していただくのみです。
今朝は新幹線で宇都宮、先ほど帰宅。ここ数日の医師面談から・・
事前に「怖い先生」「厳しい先生」と聞いていました。しかし、毎年200回以上、医師面談をしていれば、どんな先生であろうと今更びっくりはしません。本件も実際にお会いして、お話をした結果、すんなり診断書の記載を了解していただけました。修正・追記も了解いただけました。特に難しい先生とは感じませんでした。
やり取りはわずか3~5分です。医師は多忙で患者の診断に分刻みですから、だらだら話をすることを嫌います。理路整然と要望を伝え、無駄を極力排した折衝としなければなりません。医師も人間、色々なパーソナリティーがあって当然です。私達、メディカルコーディネーターの「コーディネーター」とは調整役という意味です。あらゆる相手・条件・場面でも調整し、まとめ上げるのがプロの仕事です(たまに失敗もありますが)。
中には上手く医師と折衝して診断書を記載依頼できる患者さんもいるでしょう。しかし、現実は患者さんが医師と上手に話をまとめることは難しく、特に口下手な患者さん、遠慮がちな患者さん、気の短い患者さん、いずれも上手く交渉ができません。多くは、医師のとの相性で運命が左右されてしまうものです。結果として良い診断書が仕上がりません。やはり、少なからず専門家の手助けが必要です。交通事故賠償の世界では、メディカルコーディネーターは潜在的に望まれている、隠れた仕事と思います。人知れず頑張らねばなりません。
診断書の記載依頼、これは書類のやり取りだけでは埒が明きません。医師にしっかり説明・申告しなければ、不正確で内容の乏しいものとなります。それで等級を取りこぼしては泣くに泣けません。医師面談が決め手となることが多いのです。
すでに審査中の案件ですが、未提出画像の追加提出を調査事務所からリクエストされることがあります。当然ですが、全画像を完璧に提出しなかった当方に落ち度があります。
 画像検査の記録を見落としてしまったのか?それとも病院側がCDに焼きもらしたのか?多くは些細なミスです。もっとも困るのは病院に問い合わせたところ・・・「その画像は存在しません」です。大病院の場合、文章課や開示記録係といった窓口で問い合わせます。しかし画像が無いと回答された場合、自賠責調査事務所にそのように回答するしかなくなります。しかし画像検査の記録が残っている場合、調査事務所も引きません。つまり板挟みの状態に陥るのです。
画像検査の記録を見落としてしまったのか?それとも病院側がCDに焼きもらしたのか?多くは些細なミスです。もっとも困るのは病院に問い合わせたところ・・・「その画像は存在しません」です。大病院の場合、文章課や開示記録係といった窓口で問い合わせます。しかし画像が無いと回答された場合、自賠責調査事務所にそのように回答するしかなくなります。しかし画像検査の記録が残っている場合、調査事務所も引きません。つまり板挟みの状態に陥るのです。
めったにあることではありませんが、事前認定を進める保険会社の担当者や被害者請求手続きをする私のような業者は画像の取集で苦労しています。最近はCD-ROMが中心なので、焼きもらしが画像不足の主な原因です。しかし数年経過したフィルムの場合は画像倉庫に保存されますので、病院の担当者さんに一苦労をかけてしまいます。そして医師法上の保存期間は5年です。
医証は時間が経てば経つほど散逸しがちです。それは障害の立証を科せられた被害者側に不利に働きます。書類・画像の確保の意味からも、事故の解決は早めに進めるべきです。
毎度のことですが早めの相談で早めの申請、そして異議申し立てをすることがないよう、初回で完璧に書類を揃え、万全の申請をしなければなりません。
熱を下げたり、痛みをやわらげるお薬です。風邪をひくと処方されます。成分はアセトアミノフェンです。
 続きを読む »
続きを読む »
逆流性胃炎による胃痛が続いております。珍しく、内科を受診しました。ムコスタではなく、最適なネキシウムを処方されました。しかし、毎日行っている整形外科と違い、胃腸科の女医さんはとても優しいです。
 【効果】
【効果】
胃酸は本来、胃腸に侵入してくる“ばい菌”を殺菌する大切な役目をしています。しかし胃壁が弱っていると、胃粘膜を傷つけ胃潰瘍の原因にもなりかねません。また、胃酸が逆流すると、食道を荒らし ひどい胸焼けを起こしたりします。ネキシウムは酸分泌の抑制薬です。胃酸の分泌を強力におさえ、胃酸の悪い影響をなくします。結果的に、胃潰瘍や逆流性食道炎の治りがよくなり、胃痛や胸焼けもやわらぎます。鎮痛薬(非ステロイド性抗炎症薬)が原因の胃潰瘍にも有効です。
そのほか、胃炎や胃潰瘍をはじめとする さまざまな胃病変の原因菌“ヘリコバクター・ピロリ”の除菌にも用います。この場合、他の2種類の抗生物質と併用します。この薬で胃酸を少なくすると、胃内での抗生物質の効き目がよくなり、除菌成功率が高まります。 【薬理】
胃酸を分泌する最終段階である「プロトンポンプ」という機能をじゃまして、胃酸の分泌をおさえます。胃酸による胃粘膜への刺激が弱くなるので、胃潰瘍や十二指腸潰瘍の治癒につながります。
セカンドオピニオンとは主治医の診断や治療方針を聞くだけではなく、他の医師の診断、意見を聞くことです。かなり一般的になってきたと思います。ただしその意義や重要性が広く浸透した一方で、「主治医に失礼」「心証を悪くする」といった不安から、躊躇(ちゅうちょ)する患者が多いもの事実です。また経験上、セカンドオピニオンに寛容、積極的な医師は診断書の記載や後遺障害立証への理解があり、患者おもいで協力的です。逆にセカンドオピニオンでへそを曲げる医師はまったく協力をしてくれません。
2月21日発売の週刊朝日MOOK「手術数でわかる いい病院2014」はその辺の事情を特集していました。記事から引用します。
医師に遠慮する患者さんの気持ちはわかるし、伝わってもきます。でも、こちらはまったく気にしていないし、それで万一の見落としが防げるならそのほうがいい」 そう言い切るのは日本医科大学武蔵小杉病院脳神経外科講師の太組一朗医師だ。もしセカンドオピニオンで異なる治療方針が提示されたら、患者の意見を尊重しながら治療方針を立てていくという。
 では、患者がセカンドオピニオンを取りたいと申し出て、医師は絶対に腹を立てないのかといえば、必ずしもそうとはいえない。一部の年配の医師や、若くても一つの術式にばかりこだわっている、言い換えれば、自分に自信がありすぎるような医師の中には、機嫌を悪くする医師が存在するのも事実だ。
では、患者がセカンドオピニオンを取りたいと申し出て、医師は絶対に腹を立てないのかといえば、必ずしもそうとはいえない。一部の年配の医師や、若くても一つの術式にばかりこだわっている、言い換えれば、自分に自信がありすぎるような医師の中には、機嫌を悪くする医師が存在するのも事実だ。
しかし、相手が医療の専門家である医師だからといって、何ものにも代えがたい健康や生命を預けるのは患者の側だ。「俺の言うこと」に従って命を差し出さなければならない理由などない。セカンドオピニオンを申し出て嫌な顔をされたら、それは医師を代えるチャンスと考えるべきだ。自分の考えだけを押し付ける医師とは、信頼関係が築けないだろう。
あるアンケートでは、セカンドオピニオンを取った経験のある人の7~8割が、「セカンドオピニオンを取ったことで主治医(元の医師)との信頼関係が深まった」と答えている。セカンドオピニオンは「疑い」ではなく「信頼」を得る手段なのだ。
では、どうすればセカンドオピニオンに好意的な医師と巡り合えるのだろう。前出の太組医師は苦笑しながらこう語る続きを読む »
清々しい天気でした。山梨遠征はいつも好天に恵まれています。
さて本日の内容は、中学生の骨端線損傷の異議申立についてです。既に事前認定で「非該当」なっております。自賠責保険の回答は「骨折等、器質的損傷がない・・」ことを理由に、疼痛と可動域制限を否定しています。しかし事故後1年以上も症状が収まりません。おそらく自賠は「成長痛」によるものと判断しているようです。
成長痛を少し調べてみましょう。
成長痛
12歳未満の小児に多く、4人に一人の頻度で起きると言われています。特に原因なく夜間、両下肢に痛みが生じ、翌日になると痛みが軽快して障害などは全くなく普通に歩けるようになります。。痛みの出現は両側で、大腿、膝、下腿など下肢に多く出現します。時に前腕、頭部などの痛みを伴ないますが、下肢の痛みと同時に出現します。
成長痛の特徴として、筋肉、関節、骨などには異常を一切認めません。仮に異常があれば別の疾患となりますので、鑑別疾患を疑う必要があります。仮に異常があれば捻挫、打撲、骨折など別の疾患を考える必要があります。
治療は保存療法です。傷病ではないのでそのままにするしかありません。疼痛の緩和のために投薬やマッサージも有効ですが、中学校を卒業するまでにほとんどが消失します。 このように成長期の子供さんにとっては「既往症」なのでしょう。しかし本件の場合は受傷した右脛骨・腓骨の遠位端、つまり右足首のみに疼痛が出現しています。両足ではないのです。単なる成長痛で諦めるわけにはいきません。なんらかの器質的損傷があったのかもしれません。これについて骨端線の観察、関節裂隙の左右比較を主治医に主張し、原因究明のため両足のXP 、ヘリカルCT検査を快諾して頂けました。これから専門医の読影を乞い、画像の解明作業です。
「不全」・・・・【意味】物事の状態や活動のしかたが完全でないこと。十分でないこと。また、そのさま。不完全。
交通事故外傷名によく見たれる言葉で「不全」があります。
不全骨折、不全麻痺、不全損傷 ・・・ 重いケガではないようです。中途半端なケガかな?
この「不全」が診断名の頭に付くと障害の想定は少し慎重になります。よくあるケースで説明します。むち打ちで整形外科医が患者の訴える痛み、痺れを聞いて診断名を付ける時、その診断名は大きく三つに分かれます。
1、頚椎捻挫 → おもに痛み(とりあえずこれで大間違いとはならない診断名です)
2、外傷性頚部症候群 → しびれ等、神経症状を伴うもの(実は曖昧な診断名)
3、頚髄損傷 → かなりひどいしびれを訴えたとき(詳しく聞くと「頚髄損傷の疑い」となります)
ここで問題なのは3の頚髄損傷です。これは上肢、下肢が麻痺して動かなくなるほどの重篤な傷病名です。しかしMRIやシンチグラフィーなどの検査もせずに安易に診断名を付ける医師が珍しくありません。もちろん患者は痛みや痺れがひどくても歩いて通院しています。すると診断名が「不全麻痺」、「頚髄損傷の疑い」とトーンダウンしてきます。ちなみにこの診断名のみを信じてまともに損害賠償請求を起こす法律家が後を絶ちません。医師の主観で決めた診断名のみでは立証も何もありません。 話を戻します。この場合の「不全麻痺」は「頚髄損傷の疑い」と同じように思われがちですが、医学上は意味が違います。「不全」とは完全麻痺ではなく神経作用の残存が認められる状態を指します。例えば上肢にしびれがあるもののなんとか日常動作は確保している、しかし下肢は動かず車イス・・・これも不全麻痺と言えます。簡単に言いますと神経が完全にやられてしまって動かないわけではなく、動作の一部が確保されていれば不全麻痺です。麻痺の具合が軽いという意味ではないのです。手がまったく動かない完全麻痺に対して、しびれがある程度は軽度麻痺であって、不全麻痺との表現は医学的には違います。 不全を曖昧な意味で捉えると正確な診断がぼやけます。不全を正しい解釈で理解すること、そして医師が正しい意味で使用しているかを確認しなければなりません。
言語聴覚士(ST=Speech Therapist)
言語聴覚療法は、脳卒中の後遺症や外傷による高次脳機能障害、構音障害(うまく話せない)、失語症(言葉が出てこない)、摂食・嚥下障害(食べたり飲んだりすることがうまくできない)のある患者さんを中心に各種検査ならびに訓練を行います。
STは言語及び聴覚に障害を持つものに対して訓練等の業務をおこなう者です。治療内容は脳卒中の後遺症や外傷による高次脳機能障害で構音障害(うまく話せない)、失語症(言葉が出てこない)、摂食・嚥下障害(食べたり飲んだりすることがうまくできない)のある患者さんを中心に各種検査ならびに訓練を行います。
高次脳機能障害の立証で行う神経心理学検査には欠かせない専門職です。 「言語聴覚士法」(平成9年12月制定)
臨床心理士(CP=Clinical Psychologist)
臨床心理学に基づいた知識と技術で援助する専門職は、日本では、心理カウンセラー、サイコセラピスト、心理士、心理相談員など、さまざまな名称で呼ばれています。
CPは心の問題で不適応に陥っている人、病気やけがなどをしている人への心理的援助が中心です。心理テスト、心理療法のほかに、デイケアやコンサルテーションなどの活動も行います。活動場所は病院に限らず市町村の公共施設、学校、刑務所・少年院など多肢にわたります。
治療内容は主に心理カウンセリング、心理学系の検査、リハビリ指導です。臨床心理士は(財)日本臨床心理士資格認定協会の認定を受けた者です。近年、国家資格化も検討されています。 ※ 2005年、国家資格(認定心理士)として国会で承認されました。
リハビリテーションを行う病院ではリハビリを専門とした準医師ともいうべきスタッフがおります。それぞれ国家資格者で厚生大臣の免許が必要です。
やはり英語二文字で呼ばれることが多いようです。整形外科やリハビリ科を出入りすることが多い私達も覚えておかねばならない知識です。2回に分けて整理しておきましょう。
理学療法士 (PT=Physical Therapist)
理学療法は、身体の機能回復に加え、基本的な動作(起き上がり・座位・立位・歩行等)の運動を指導および介助方法の指導を行います。整形外科の病院ではおなじみで、多くのクリニックにリハビリ科が併設されています。
PTとは、何らかの疾病や傷害(スポーツを含む)などに起因する後遺症を持つ方に対し、徒手療法および物理療法(温熱、水、光線、電気治療)を用いて、諸機能の改善を図るものです。
治療内容は能力障害が残ったとき、基本的動作や日常生活活動を改善するための指導、そして社会生活を送る上で不利な要素を少なくするための福祉用具の選定や住宅改修・環境調整、在宅ケアなども行います。近年では、生活習慣病の予防・コントロール、障害予防も理学療法の対象になっています。 「理学療法士及び作業療法士法」(昭和40年6月制定)
作業療法士 (OT=Occupational Therapist)
作業療法とは、疾病や事故で心身に障害が生じた方々に、作業活動などを用いて訓練を行い、日常生活や社会的な自立を援助する、リハビリテーション医療の一専門分野です。
OTは身体又は精神に障害のある者に対して、主に応用的動作能力又は社会的 適応能力の回復を図るため、作業療法の治療・指導・援助をおこなう者です。
治療内容としては、身体機能(関節可動域訓練や巧緻動作訓練、利き手交換訓練など)や高次脳機能へのアプローチを行います。急性期リハビリテーションとして日常生活活動 (Activity of Daily Living:ADL)、つまり食事や更衣などの身辺動作がなるべく早く自立できるような視点を持って様々な作業活動を用いながら援助します。 「理学療法士及び作業療法士法」(昭和40年6月制定)
残念ながらすべてのお医者さんが優れているわけではありません。
公務員、警察官、営業マン、社長さん、弁護士、運転手、職人さん、世にあるすべての職業に言えますが、優秀な者とダメな者、普通の者、つまりレベルの差があるのです。私の仕事は病院、弁護士、警察官、保険会社、市町村職員はもちろん、あらゆる職業の被害者さん・・・たくさんの職業の方と接します。その経験から切にそう感じます。
交通事故で被害者となった方は病院との関係では患者です。日々の病院同行の中で治療やリハビリにおいて適切な判断、処置がなされているとは言い難いケースに出くわします。「レントゲン検査するも骨折を見逃している」、「靭帯断裂なのに捻挫でしょうと湿布だけだされた」、「神経症状が顕著なのに的外れな薬が出された」・・・整形外科でもこのような誤診?的外れな対応を多く目にします。医師と言えども人間、間違いは(あってはならない!のですが)あります。問題はその後の対処です。即治療内容を修正するか、検査を実施するか、場合によっては他院での検査や治療の紹介を進めるか、このような医師の対応が望まれます。
 しかし頑固な先生もいるもので、「俺の診断に間違いはない!」、「検査の必要などない」、「他院へ紹介?俺の診断が気に入らないのか!」、このように感情的になる先生がいるのです。(年間数人ですが実在します。)
しかし頑固な先生もいるもので、「俺の診断に間違いはない!」、「検査の必要などない」、「他院へ紹介?俺の診断が気に入らないのか!」、このように感情的になる先生がいるのです。(年間数人ですが実在します。)
断言します、診てもらってはいけない医師が存在します。症状によっては専門医の受診に切り替える必要があります。そして医師との人間関係も重要です。気の合う医師、どうも関係が悪くなりそうな医師・・・やはりこの部分も大事です。 そうなると患者は自身の治療のために医師を選ぶ必要があります。危険を感じたらなるべく早く見切りをつけるべきです。「お医者様なのだから」→「間違いはないはず」と甘い認識のまま漫然と通院を続けた結果、回復状態も悪く、また補償問題でも協力が得られずに立ち往生してしまうことになります。早期に転院し、事なきを得た患者はきちんと見極めをしています。
いつも言っていますが治すのは患者自身の自己責任です。病院との関係は治療のみならず、後の損害立証、賠償交渉までずっとついて回りますよ。
少し特殊な撮影法に入ります。以下の3つは高次脳機能障害の立証に重要な意味を持ちます。単なるMRIでは病変部を見逃すこともあるので、被害者、関係者には必須の知識です。
F L A I R 画像:Fluid Attenuated Inversion Recovery(水抑制画像)
FLAIR(フレアー)画像は、基本的には水の信号を抑制したT2強調画像(脳室が黒く見えるT2WI風の画像)であり、脳室と隣接した病巣が明瞭に描出される。ラクナ梗塞(細い血管(動脈)が詰まってしまうことで起こる小さな脳梗塞のこと)に代表されるかくれ脳梗塞や血管性認知症にみられるビンスワンガー型白質脳症(高血圧や脳の動脈硬化などにより脳の血流障害のため大脳白質(脳表面より深い部分)が広範に障害されることによって認知症が現れること)などの慢性期の脳梗塞部位(白色に描出される)確認に有用です。 <高次脳機能障害では> 脳損傷後の脳萎縮、脳室拡大の経過観察に用いられます。脳内出血や硬膜下血腫など血だまりが発生した場合、脳外科医は受傷から翌日、3日後、1週間後、1か月後、3か月、半年後とこのMRI検査を継続します。再出血への警戒はもちろん、脳の器質的変化を監視するためと思います。
T2*強調画像:T2star weighted image (T2 star 強調画像)
T2*強調画像(T2スター)は出血性病変の検出力が極めて高く(黒色に描出される)、過去に発症した出血巣の確認や無症候性微小出血の検出に優れています。 <高次脳機能障害では> 高次脳機能障害の診断「びまん性軸索損傷」の病原部として、微細な出血痕(点状出血)の描出に有効です。T2スターで点状出血を発見!をよく経験しています。また受傷後2年経過した場合でも、脳のわずかな出血部、損傷部の痕跡を発見できるのも特徴です。
DWI:Diffusion weightedimage (拡散強調画像)
DWI(ディフージョン)は水分子の拡散運動(自由運動度)を画像化したもの。拡散が低下した領域が高信号として描出されます。急性期の脳梗塞では、拡散が低下してくるため、超急性期の脳梗塞の部位判定(白色に描出される)に有用です。T2スターでも見逃す細かな損傷でも描出可能です。
<高次脳機能障害では>
T2スター同様、「びまん性軸索損傷」における点状出血、または微細な損傷の確認に有用です。違いはより微細な出血も見逃さないが、受傷直後に限定されることです。脳外傷が軽度でも意識障害や半身麻痺がみられ、また相当の脳障害が残りそうな患者の場合は早めに手を打つ必要があります。既存のMRIで脳損傷が発見できなかったときは急ぎ「DWI(ディフージョン)でお願いします!」と医師にリクエストしなければなりません。このまま損傷部が映らなければMTBI(外傷性軽度脳損傷)の扱いとなり、後の障害が否定されてしまうからです。
続きを読む »
MRI(magnetic resonance imaging)とは、体に強力な磁気を通し、体の水分の濃淡から磁気共鳴の差が生じ、それを画像にする技術です。詳しく解説するとより難解になってしまいますので、あとは専門書に譲ります。
 さてMRIにも様々な撮影法があります。病態の解明について、同一か所にそのいくつかの撮影法、描出法にて解析します。交通事故被害者や立証側が知っておきべき撮影法について解説します。
さてMRIにも様々な撮影法があります。病態の解明について、同一か所にそのいくつかの撮影法、描出法にて解析します。交通事故被害者や立証側が知っておきべき撮影法について解説します。
まずは基本の2種。ほとんどの場合、このT1とT2はセットで検査されます。簡単に言いますと病変部を示す部分がそれぞれ黒と白となり、コントラストが逆になります。
(1)T1強調画像:T1 weighted Image(T1WI)
T1では水は黒く低信号で描出され(脳室は黒色)、CTとよく似た画像を呈し、大脳皮質と白質などの解剖学的な構造が捉えやすいという特徴があります。
(2)T2強調画像:T2 weighted image(T2WI)
T2では水は白く高信号で描出され(脳室は白色)、多くの病巣が高信号で描出されるため、病変の抽出に有用とされている。以下T1とT2の画像上の特徴を整理します。
続きを読む »
これまで大勢の整形外科医の診断に立ち合ってきました。当然、打腱器を使った腱反射テストも頻繁に目にしています。むち打ちや腰椎捻挫で、腱反射に反応がある患者さんは相当に重篤と言えます。むち打ちの患者さんの多くは、「痛い」という自覚症状だけですから、これは他覚的な検査として貴重と思います。
基本的な反応として、左右どちらかの神経根に圧迫のある方は概ね反応(左右の差)が低下、「低下」・「消失」します。また、脊髄圧迫(正中型)では「亢進」といって反応が大きくでます。
 医師によってやり方は違うようですが、気になることがあります。それは「コン!」と一回叩く先生と、「トントン」と短く2回叩く先生に分かれることです。私も整形外科医から教わりながら、相当練習を積んできました。私の好みとしては、ピンポイントに一発「コン!」派ですが、反応が鈍い場合、コンコンと2~3回叩く方法も試みます。
医師によってやり方は違うようですが、気になることがあります。それは「コン!」と一回叩く先生と、「トントン」と短く2回叩く先生に分かれることです。私も整形外科医から教わりながら、相当練習を積んできました。私の好みとしては、ピンポイントに一発「コン!」派ですが、反応が鈍い場合、コンコンと2~3回叩く方法も試みます。
続きを読む »
下肢骨折後の変形を立証すべく、XP(レントゲン)検査の手配を行いました。通常、医師は骨折の癒合状態を確認するために骨折箇所のみを撮影します。至極当然なことですが、下肢全体の変形を確認するためには左右差をみる必要があります。つまり両下肢共に一枚のフィルムに撮影しなければ比べることができません。そこでXPをフィルム化するサイズが問題となります。脚全体など長いサイズをフィルム化する場合、ロールフィルム撮影という方法があります。しかしこれを備えている病院は大学病院などそれなりの規模です。ロールフィルムがない場合は、何枚かのフィルムをつなげて確認することになります。
 良い機会ですので今日はフィルムのサイズについて調べてみました。
良い機会ですので今日はフィルムのサイズについて調べてみました。
種類
続きを読む »
湿布には冷感湿布といったひんやりするもの、温感湿布といった温かく感じるものの2種が市販されています。それ以外に医師の処方箋が無ければ原則手に入らない経皮鎮痛消炎テープ剤があります。これは交通事故外傷での消炎鎮痛に処方されることが多く、モーラステープがお馴染みです。少し湿布を整理しましょう。
冷感シップ(冷シップ)
冷感シップには、炎症を抑える消炎鎮痛剤とメントール等の冷感の刺激がある成分が入っています。保湿性があり、貼ったときからひんやり冷たい感じがします。
主に、急な痛みや炎症に使います。患部を冷やし、シップに含まれている鎮痛薬で痛みを抑えます。
温感シップ(温シップ)
一見冷シップと同じような感じですが、中に唐辛子エキスなど温かく感じる温感刺激をもつ成分が入っています。人によっては、ピリピリとした刺激でかゆみ、発疹が出ることもあります。
腰痛などの主に慢性的な痛みや熱や腫れが引いた後の痛みに使います。患部を温めることで血行がよくなります。また、筋肉の緊張が和らぎます。
経皮鎮痛消炎テープ剤 (モーラステープ など)
主に肌色で、薄いテープのような貼付剤です。経皮鎮痛消炎剤といって、皮膚から吸収されるタイプの鎮痛剤が効果を発揮します。メントール等のひんやりする成分も入っていますが、シップと異なり貼った瞬間は冷たい感じがしません。しばらく経ってからスーッとしてきます。最近は、シップのように貼り付け可能なテープ剤も販売されています。
急性期・慢性期と分けることなく使われているようです。シップと異なりはがれにくく、伸びやすいことからよく動かす関節部分や、外出時に使われることが多いようです。
 注意:このモーラステープを貼ってから1~3週間は強い日光を浴びてはいけません。紫外線で皮膚炎になるケースが多く報告されています。貼付部位に紅斑や発疹・腫脹・強いカユミ・水疱など、さまざまな症状が現れるようです。
注意:このモーラステープを貼ってから1~3週間は強い日光を浴びてはいけません。紫外線で皮膚炎になるケースが多く報告されています。貼付部位に紅斑や発疹・腫脹・強いカユミ・水疱など、さまざまな症状が現れるようです。
本日は埼玉の病院同行、春日部ですが気温が36°まで上昇、埼玉も暑いです。その後打ち合わせで高崎、翌日は相談会で長野入り、少し涼しいと予想します。今日の整形外科医は神経学に造詣が深く、説明がとてもわかり易いGood Dr.でした。 整形外科医の良し悪しは神経学的所見を診るか否かでわかれるような気がします。
むち打ちや腰椎捻挫で痛み、とくにしびれが半年以上長引く被害者がいます。通常、打撲捻挫の類であれば消炎鎮痛処置を施し、3か月ほどで治ります。しかし単なる筋肉、靭帯の炎症では済まず、頚部や腰部の神経に刺激が加わったことによって、神経因性の疼痛、しびれが長引くケースとなります。これは交通事故の後遺障害において最大勢力である、「局部に神経症状を残すもの」に該当する可能性があります。 しかし神経症状を示す診断なければ保険会社は単なる打撲・捻挫と判断します。そして3か月以上も通っていれば「捻挫でなんでそんなに長く通っているのよ!」と怒り心頭に達します。しかし神経症状を示す診断や画像、検査数値があれば一定の理解を得ることができます。つまり医師が長引く症状を打撲・捻挫の類と診断するか、神経症状と診断するかにかかっているわけです。
年間100人以上の医師と面談していると、医師の診断、特に整形外科の医師の判断のバラつきを感じます。以下典型的な2タイプの医師が存在します。
<町で1軒のおじいちゃん医師 A>
 「レントゲンで骨折はなかったよ。捻挫だねぇ。湿布を出しておきましょう。痛かったらロキソニンを飲んで」と診断し、「リハビリで牽引をやってみる?」、そして指先のしびれを訴えても、毎回「様子をみましょう」。こうしてだらだら月日が経ちます。
その後保険会社から打切り打診があると、「痛みは心因性だから、痛いと感じるから治らないんだよ」など意味不明の言葉を残し症状固定とします。
「レントゲンで骨折はなかったよ。捻挫だねぇ。湿布を出しておきましょう。痛かったらロキソニンを飲んで」と診断し、「リハビリで牽引をやってみる?」、そして指先のしびれを訴えても、毎回「様子をみましょう」。こうしてだらだら月日が経ちます。
その後保険会社から打切り打診があると、「痛みは心因性だから、痛いと感じるから治らないんだよ」など意味不明の言葉を残し症状固定とします。
<有名医大で学んだ若手医師 B>
「(レントゲンで)頚椎の隙間が狭いので頚部の神経に圧迫があるかもしれません」と説明し、腱反射、ホフマン・トレムナー、知覚検査を行います。腰部であればSLRなどで神経症状を 有無、程度を調べます。そして早期にMRI検査を行い、神経の圧迫部を確認します。急性期の頭痛、めまい、耳鳴りがあれば神経科の受診を勧め、神経ブロックを施します。理学療法も症状に合った内容を試し、効果のあるものを理学療法士と相談し進めていきます。牽引やカラー固定などは敬遠します。処方薬も「手指に末梢神経障害がありますのでリリカを出しましょう。」と神経性の疼痛に対処します。 保険会社から症状の照会があれば、「頚部C6/7左神経孔に椎間板圧迫」など具体的な説明を記載します。つまり打撲・捻挫ではない、神経症状による痛み、しびれの診断が成されるのです。
有無、程度を調べます。そして早期にMRI検査を行い、神経の圧迫部を確認します。急性期の頭痛、めまい、耳鳴りがあれば神経科の受診を勧め、神経ブロックを施します。理学療法も症状に合った内容を試し、効果のあるものを理学療法士と相談し進めていきます。牽引やカラー固定などは敬遠します。処方薬も「手指に末梢神経障害がありますのでリリカを出しましょう。」と神経性の疼痛に対処します。 保険会社から症状の照会があれば、「頚部C6/7左神経孔に椎間板圧迫」など具体的な説明を記載します。つまり打撲・捻挫ではない、神経症状による痛み、しびれの診断が成されるのです。
結果としてA医師にかかれば早期に治療費を打ち切られ、後遺障害は認定されません。B医師にかかれば一定期間の治療費は確保され、後遺障害の認定も受けやすくなります。 被害者の運命を変える医師・・・被害者には「医師選び」が必要です。厳しい言い方をすれば最適な環境で治すことも患者の自己責任です。自分は被害者だから・・・甘えは通用しないのです。
本来、胃潰瘍のお薬ですが、整形外科でもロキソニンのお供に処方されることになります。 ロキソニン ⇒ 薬シリーズ2 ロキソニン
レパミピド(ムコスタ)
■ 適用
胃酸の分泌抑制、胃粘膜の血行改善、粘液の分泌増加、胃粘膜の障害修復といった作用があり、潰瘍)の発生を抑え、潰瘍の治癒を促進させます。胃潰瘍の治療、急性胃炎の他、慢性化した消化性潰瘍の治療に用いられます。
また胃に負担のかかる薬を服用する際、一緒に処方されます。交通外傷の場合、ロキソニン(痛み止め)が処方されると必ずセットでついてきます。各製薬会社で扱っていますが、大塚製薬の「ムコスタ」の名の方が有名でしょうか。
胃粘膜プロスタグランジンE2増加作用や胃粘膜保護作用により胃粘膜傷害を抑制し、胃粘液量や胃粘膜血流量の増加で血行動態の障害を改善し、炎症を抑えて胃粘膜を修復します。すなわち胃酸分泌をコントロールするのではなく、防御機構を回復させることで胃潰瘍を治療する。 ■ ...