高次脳機能障害の研修会での質問から~「神経心理学検査の成績には年齢差、個人差があると思いますが、良い悪いはどうのように判断されるのでしょうか?」。
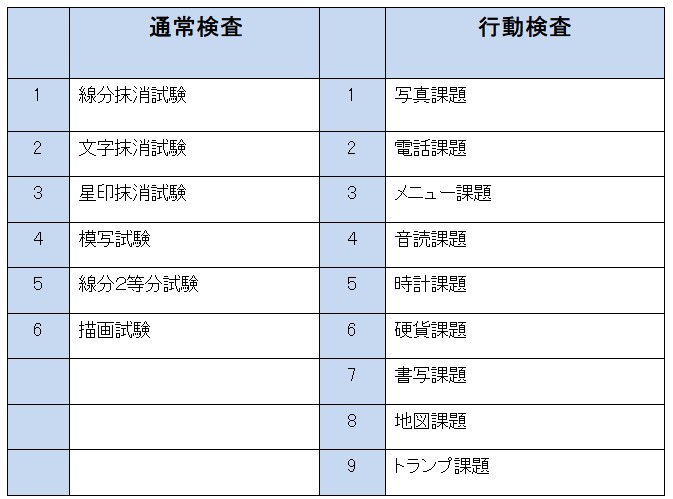
なるほど・・・神経心理学検査の多くは年齢別平均点数、もしくはカットオフ値が設定されています。年齢ごとに平均値がありますので年齢による数値修正は可能です。カットオフ値は「この点数以下は障害あり」となる目安です。そしてこの点数自体は障害の絶対的な判断基準とはなりません。これら数値を分析し、診断につなげるのは脳神経内科医、脳神経外科医の仕事です。加えて検査をしたST(言語聴覚士)のレポートも重要な分析となります。
しかし個人差まではいかがでしょう?これは難しい問題です。実例から説明しますと・・・
Aさんは現場の肉体労働です。子供の頃から体育が得意で勉強は苦手でした。そして17歳で就職、現場でバリバリ活躍しています。
Bさんは小学校から常に学年トップの成績、そしてパソコンが大得意です。大学を卒業し大手企業に就職、プログラマーとして活躍しています。
さて、この同世代(年齢差は3歳)の両者が高次脳機能障害となってしまいました。知能検査であるWais(IQ)の成績をみてみましょう。
Aさん IQ70 平均以下です。 Bさん IQ100平均値です。 Aさんの方が重い障害かな・・・しかし!
Aさんは元々のIQ90位?(やや平均以下)、BさんはIQ140(入社試験でやったそう)
だとしたらどちらが重い障害でしょうか?
それ以外の検査もAさんの方が数値が低いのですが、元々の能力を考えるとBさんの方が能力の落ち込みが大きいと思えてなりません。
つまりIQ100=平均値だから日常生活に困らない、平均的な能力を保っている、と判断されては困るのです。事実Bさんはシステムのプログラムを制作する仕事へ復帰すべく努力を重ねています。しかし短期記憶障害、ワーキングメモリー(日常や仕事上のごく短期間の暗記)障害でそのような高度な仕事はまったく無理です。メール、ワープロ程度しかコンピューターが扱えません。一方Aさんはコンピューターなどからっきしダメです。それは事故前も後もかわりません。
日常生活を基準に考えればAさんの方が重い障害、しかし元々の能力を基準とすればBさんの方が重い障害に?。しかし事故前の知能検査の数値が残っていた!なんてことは一度もありません。
う~ん、悩んでしまうところです。
 研修の質問によって浮上した課題がいくつかあります。それらを立証マニュアルに加筆掲載していきます。締切は明日!徹夜必至です。
研修の質問によって浮上した課題がいくつかあります。それらを立証マニュアルに加筆掲載していきます。締切は明日!徹夜必至です。
続きを読む »



 ...
... 




