3月1~2日東京、29~30日大阪で弁護士向け研修会を実施します。今回は「実戦力」がテーマです。実際に被害者が事務所に相談に訪れた時に的確な対応ができるかを訓練します。
先駆けて今日から高次脳機能障害のチェック項目について概要を押さえていきましょう。
(1) 事前チェック (書面チェック)
相談者から基本的な事故情報を事前に聴取、できれば書面で確認します。高次脳機能障害を予断する場合、以下の3項目が必須の情報となります。
☐ 診断名は?
傷病名が脳挫傷、びまん性軸策損傷、びまん性脳損傷、急性硬膜外血腫、急性硬膜下血腫、外傷性くも膜下出血、脳室出血であること。
骨折後の脂肪塞栓で呼吸障害を発症、脳に供給される酸素が激減した低酸素脳症も含みます。
では逆に危険な診断名を挙げます。頭部打撲、頭部挫傷、脳震盪、頚椎捻挫・・・これらの診断名をもって脳障害の症状を訴えても、障害とは認定されません。そしてMTBI(外傷軽度脳損傷)が診断されても、自賠責保険・労災は高次脳機能障害とは認めません。臨床上そのような症状が報告されていますが、行政上では存在自体を疑問視されており、はっきり区別されています。
☐ XP、CT、MRIの画像で確認できているか?
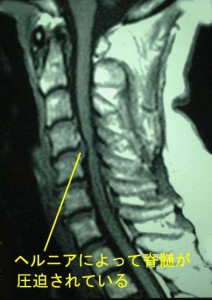
受傷直後に急性の血腫が生じた場合は明確に画像が残ります。それは局所性の損傷として重要な画像所見となります。さらにMRIのT2フレアで脳萎縮、脳室拡大の進行が時系列で描出されていれば決定的な画像所見となります。
びまん性脳損傷の場合は点状出血を探すことになります。微細な出血は見逃される危険性がありますので、精密なMRI検査(DWI:ディフージョン)が望まれます。時間が経ってしまった場合はT2スターなどを追加検査する必要があります。
このように「どのような脳損傷の形態か?」を把握し、「どの時期にどのような画像検査をすべきか?」これを相談者に指し示すことができなければ取り返しのつかないことになります。つまり画像所見がないために障害が認められなくなってしまうのです。
☐ 頭部外傷後の意識障害が少なくとも6時間以上続いていたか?もしくは健忘症あるいは軽度意識障害が少なくとも1週間以上続いていたか?
意識障害(半昏睡~昏睡状態で呼びかけに開眼・応答しない状態)、JCSが3~2桁、GCSが12点以下の状態が少なくとも6時間以上続いていること。
または軽度意識障害としてJCSが1桁、GCSが13~14点の状態、もしくは健忘症が少なくとも1週間以上続いていることが認定要件となっています。
通常、脳に器質的なダメージが加われば意識障害の状態に陥ります。意識障害も程度の差があり、完全に意識が喪失している場合、朦朧とした状態が数時間~数日続く場合があります。明確な画像所見があれば、障害の存在は否定されません。しかし画像所見が不明瞭、もしくは脳萎縮・脳室拡大の器質的変化が乏しい場合は、意識障害の有無・度合いが脳損傷の有無を推定させる一つの要素となります。
相談を受けた法律家は画像所見が決定的ではない場合、画像の追加検査はもちろん、なるべく急ぎ、「頭部外傷後の意識障害についての所見」(専用診断書)を初診の病院に記載依頼して下さい。救急救命科で記録してあるはずですが、命を左右する場面で正確な記録が脳神経外科に引き継がれていない危険性があります。また事故から時間が経っていれば、主治医の転勤等でカルテの記録(ものすごく達筆)しか残っておらず、正確な数値が曖昧となってしまうことも多々あります。急がなければならないのです。
画像も不明瞭、意識障害もなし・・・万事休す。障害は否定されます。
続きを読む »
 ☐ 昨夜、夕食は何を食べましたか?事故以来、物忘れがひどくなっていませんか?
☐ 昨夜、夕食は何を食べましたか?事故以来、物忘れがひどくなっていませんか?


 続きを読む »
続きを読む »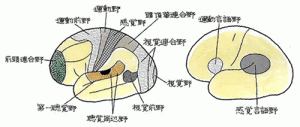


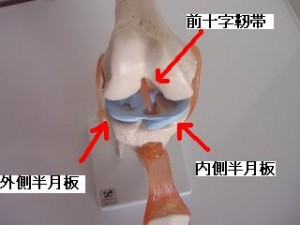
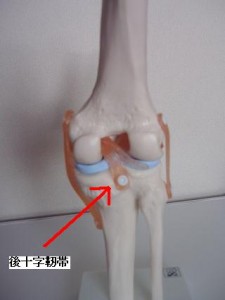

 続きを読む »
続きを読む »
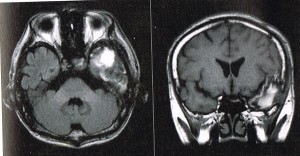
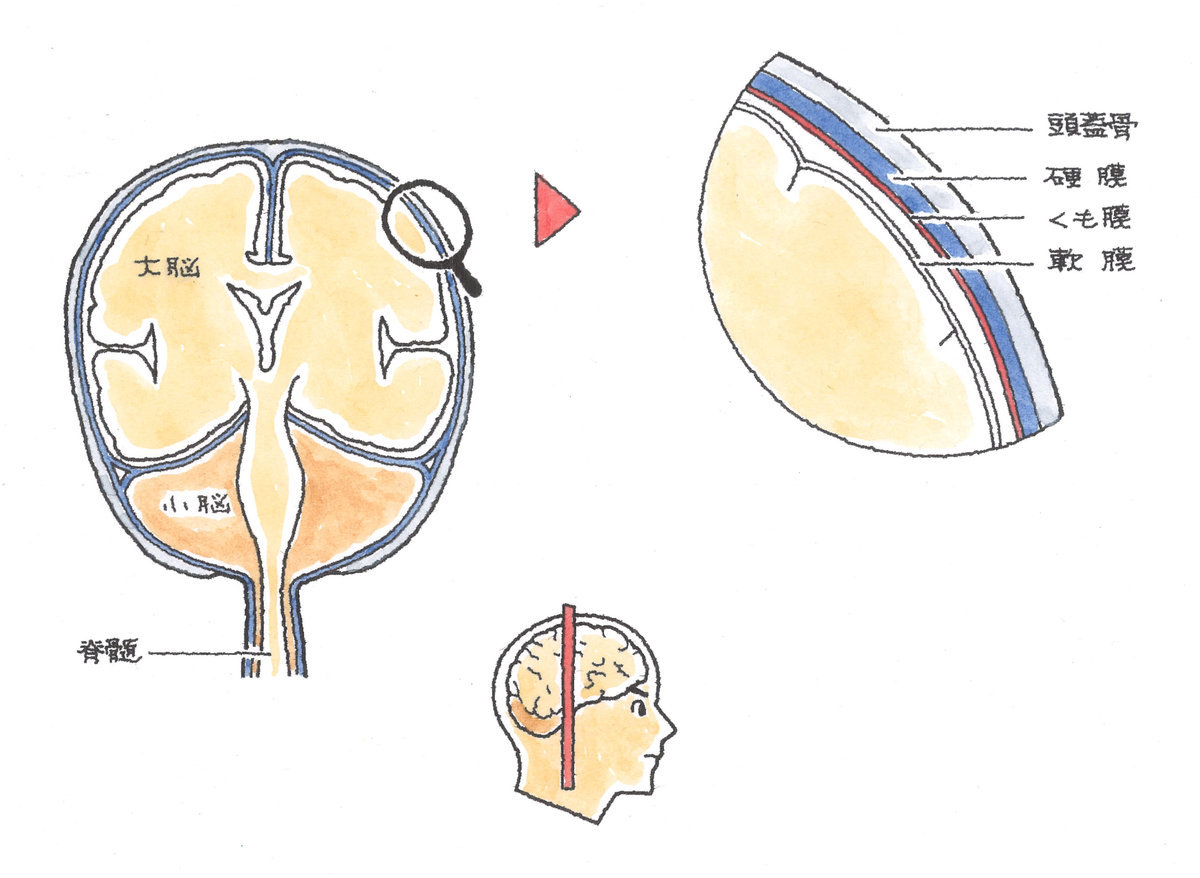 貯留した血液(血腫)量が少なく、脳に対する圧迫が軽度であれば深刻な症状とはなりませんが、血腫が増えて脳実質を強く圧迫するようになると、半身麻痺や言語障害などの神経症状を呈し、高次脳機能障害の原因となります。受傷初期では意識障害を来たし、圧迫が増大し続ければ命を落とします。
貯留した血液(血腫)量が少なく、脳に対する圧迫が軽度であれば深刻な症状とはなりませんが、血腫が増えて脳実質を強く圧迫するようになると、半身麻痺や言語障害などの神経症状を呈し、高次脳機能障害の原因となります。受傷初期では意識障害を来たし、圧迫が増大し続ければ命を落とします。
 このように程度の差はありますが心を病んでいる人は多く、3人に1人という臨床上の統計データが存在します。実数のカウントが非常に難しい疾病ですが、通院や薬を服用するほどでもない、軽度の鬱やノイローゼの人は確かに多いようです。
このように程度の差はありますが心を病んでいる人は多く、3人に1人という臨床上の統計データが存在します。実数のカウントが非常に難しい疾病ですが、通院や薬を服用するほどでもない、軽度の鬱やノイローゼの人は確かに多いようです。
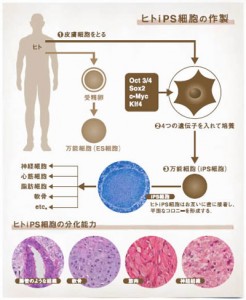 iPS細胞は受精卵のように体を構成するすべての細胞に分化できる能力を持っている。そして患者の皮膚細胞から作製したiPS細胞を、治療に使う神経や筋肉などの細胞に分化させ、患者に移植することで病気や怪我で失われた機能を回復させることが可能になる。皮膚という完全に分化した状態の細胞に4つの遺伝子を組み込むことによって受精卵のような状態に戻し、受精卵と同様の万能性を作りだしたことが画期的とされ、生物学の常識を覆したと言われている。
iPS細胞は受精卵のように体を構成するすべての細胞に分化できる能力を持っている。そして患者の皮膚細胞から作製したiPS細胞を、治療に使う神経や筋肉などの細胞に分化させ、患者に移植することで病気や怪我で失われた機能を回復させることが可能になる。皮膚という完全に分化した状態の細胞に4つの遺伝子を組み込むことによって受精卵のような状態に戻し、受精卵と同様の万能性を作りだしたことが画期的とされ、生物学の常識を覆したと言われている。