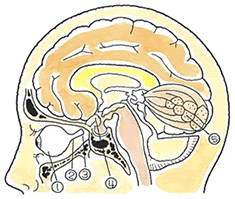
視神経の走行
① 眼球 ② 視神経 ③ 視神経管 ④ 視交叉 ⑤ 後頭葉視中枢
(1)病態
視神経管骨折とは、眼と脳をつなぐ視神経を包み込んでいる視神経管に骨折が生じたもので、外傷の衝撃で、視神経の周囲の骨が骨折し、視神経の圧迫や切断が予想される傷病名です。眉毛の外側部を強打することで、視神経管の骨折が多発しています。
交通事故では、歩行者、自転車やバイクの運転者の転倒、墜落により発症しています。以前は、車VS車の正面衝突で、運転者がフロントガラスに突っ込み、視神経を切断することもあったのですが、シートベルトの普及により、これは激減しています。
(2)症状
視神経管骨折では、視神経の損傷により、直後から、視力低下や視野狭窄、直接対光反射の減弱の症状が出現し、目からの大量出血、激痛、目の腫脹が見られ、重度では、意識障害やショック状態を呈します。
(3)診断と治療
ペンライトで瞳孔に光を入れる対光反射検査、細隙灯顕微鏡検査、眼底・視力・視野の検査、さらに視神経管撮影、頭部のCT、MRIなどの画像診断で骨折や出血を確認、診断します。視神経周囲の骨が、視神経を切断しているときは、24時間以内にオペを実施しても、予後は不良で、高度の視力障害を残す、あるいは失明となります。
視神経周囲の骨の断片が、神経を圧迫しているときは、オペにより、圧迫の骨片を除去します。放置しておくと、視神経は委縮し、こうなると失明は確定的です。
※ 視神経萎縮
直像鏡で眼底部をチェックすると、視神経は、血色が悪く、黄色味がなくなり、白く変化しています。これを視神経萎縮と言い、視神経の切断では、2、3週間の放置で視神経萎縮は完成します。骨折がなく、視神経の周囲が出血したときは、視力は低下しますが、失明の危険はありません。
(4)後遺障害のポイント
視神経管骨折では、骨折部をターゲットCTで立証し、失明しているときは、眼底カメラで視神経萎縮を、視力低下のときは、VEP検査で視力を立証すれば完了です。
Ⅰ. 失明の立証
失明とは、①眼球が摘出されたもの、②明暗を区別できないもの、③ようやく明暗を区別できるもの、つまり矯正された視力で0.01未満をいいます。

イラストは手動弁と指数弁を表示しています。手動弁とは、被害者の眼前で手を上下左右に動かし、動きの方向を弁別できる能力をいいます。指数弁とは、被害者に指の数を答えさせ、距離によって視力を表します。1m/指数弁=視力0.02、50cm/指数弁=視力0.01に相当します。
暗室において被害者の眼前で照明を点滅、明暗を弁別させる光覚弁(明暗弁)がありますが、いずれも失明の検査となります。視神経管骨折で、1眼が失明、または1眼の視力が0.02以下になったものは 、8級1号となります。
その実例 👉 8級1号:視神経管骨折・失明(30代男性・千葉県)
Ⅱ. 視力低下の立証
眼の直接的な外傷による視力障害は、① 前眼部、② 中間透光体、③ 眼底部の検査で立証します。前眼部、中間透光体は、細隙灯顕微鏡により、眼球内の外傷性異常を見つけ出します。② 眼底部の外傷性異常所見は、眼底カメラで検査します。
ちなみに、成人病検査で空腹時血糖値あるいはghA1Cが高値で、糖尿病が疑われる場合に眼底カメラは推奨されます(糖尿病網膜症 ※)。秋葉も眼底カメラ検査を経験しました。
眼底カメラ
※ 糖尿病網膜症・・・糖尿病の合併症として、腎症や神経障害とともに糖尿病の三大合併症のひとつとして知られています。糖尿病の血管障害として、網膜に病変を起します。最近の厚生労働省の調査では、国内の糖尿病が強く疑われる方は1000万人を越えていると推定されます。糖尿病の患者さんのうちのおよそ3分の1、約300万人が糖尿病網膜症に罹患していると推計されております。糖尿病網膜症は無症状で進行することが多く、最悪、失明に至るります。眼底カメラを使い、網膜の出血の有無などの観察が必要です。
1,視力検査は先ず、オートレフで裸眼の正確な状態を検査します。例えば、水晶体に外傷性の異常があれば、エラーで表示されるのです。
オートレフ
オートレフによるシンプルな立証 👉 8級1号:視力障害(50代男性・長野県)
・・本件は脳外傷の重傷ですから、ベーシックな視力検査のみで視力低下が信用されました。
3,その後、万国式試視力検査で裸眼視力と矯正視力を計測します。前眼部・中間透光体・眼底部に器質的損傷が認められるとき、つまり、眼の直接の外傷は、先の検査結果を添付すれば後遺障害診断は完了します。
4,視覚誘発電位・VEP検査
これは眼球の外傷ではなく、視神経損傷が疑われるときの検査で、網膜から後頭葉に至る視覚伝達路の異常をチェックします。光刺激によって後頭葉の脳波を誘発し記録します。
VEP
5,ERG、電気生理学的検査
最後に、視力の低下を立証する検査として、ERG、電気生理学的検査があります。ERGは、網膜電位と訳すのですが、網膜に光刺激を与えたときに現れる網膜の活動電位をグラフにして記録したもので、被害者が意識的にごまかすことができません。
ERG
実際に、複数回を経験しているのですが、視力が悪いのに良く見せることはできませんが、実際は良く見えているのに、「見えません」となると、これを見破ることは困難です。詐盲(※)を防止する必要から、自賠責調査事務所も、ERGの検査結果を重視していると予想しています。
とくに、頭蓋骨・眼窩底骨折、脳損傷など器質的損傷がないのに視力低下を訴える申請は、オートレフだけでは信用されません。先の実例「8級1号:視力障害(50代男性・長野県)」は例外なのです。
※ 詐盲・・・見えない、あるいは視力低下を装う事。多くは補償(金銭)を目的に故意にそれらの視機能が重度に障害されているように訴えたり、振る舞うこと。
賠償保険である自賠責に比べて、身体障害者手帳、障害年金は公的補償制度ですから審査が緩やかなのか、よく詐盲者がまぎれます。数年前の盲目のミュージシャンの件は象徴的でした。
次回 ⇒ 外傷性白内障







