前回の外傷性鼓膜穿孔はじめ耳の中耳器官、内耳器官の損傷によって引き起こされた難聴、脳損傷による難聴、神経系統のダメージによるもの、原因不明や単に老化現象(加齢性難聴)によるもの・・実に様々な難聴を経験してきました。 頭部や耳に直接の損傷があれば、仮に検査が遅れても難聴は信用されます。ただし、むち打ち等、打撲・捻挫程度の診断名から難聴を訴える場合、その立証は困難を極めます。受傷初期からの訴えに加え、専門科の受診と検査の実施が必須です。
耳鼻科の受診が初期からで、症状の一貫性があれば、それなりに信憑性は保ちますので、等級級認定の余地を残します。逆に、3カ月も過ぎてからの耳鼻科受診では赤信号です。総じて、相談の遅れから手遅れになることも多いのです。 (1) 難聴の種類
難聴には「感音性」、「伝音性」、「混合性」、「機能性」があり、後遺障害診断書では、「機能性」以外の3つしか記載がありません。機能性は心因性と判断されます。そうでなければ、詐病も疑われます。 ○ 感音性難聴とは、内耳やそれよりも奥の中枢神経に障害がある場合に起こるとされています。特徴としては、高音域の音が聞こえにくくなったり、複数の音を一度に聞いたときに特定の音を聞き分けることが困難になります。主な原因としては先天性や老化、騒音によるもの、薬の副作用、頭部外傷、メニエール病などが考えられます。感音性難聴は治療によって回復することがあまりなく、補聴器を使用しても聴力を補うことは難しいとされています。 ○ 伝音性難聴とは、外耳や内耳が正常に機能しなくなり音が伝わりにくくなるものをいいます。中耳炎など主に内耳の疾患が原因とされていますが、耳小骨の奇形など先天的な原因も挙げられます。特徴としては、耳の閉塞感や通常の音が聞こえにくくなる(ただし、大きな音は聞こえることが多い)といった症状があります。伝音性難聴は手術や治療によって回復する可能性がありますし、補聴器などを使用すれば問題なく生活できるようです。 ○ この感音性と伝音性の要素を持ち合わせているのが混合性難聴です。 ○ 機能性難聴とは、器官に障害がないにもかかわらず、聞こえが悪くなるものをいいます。不安やストレス、自律神経の乱れなどが原因とされていますが、よく分かっていないのが現状です。一過性のものが多く、投薬などで経過をみることになります。自賠責の認定も遠くなります。 (2)難聴の後遺障害等級表
<難聴の後遺障害等級表>
続きを読む »


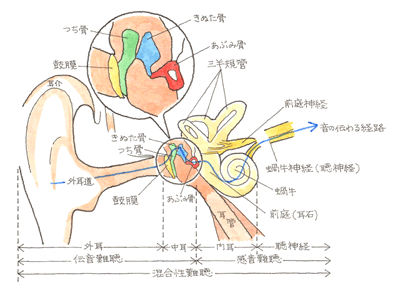
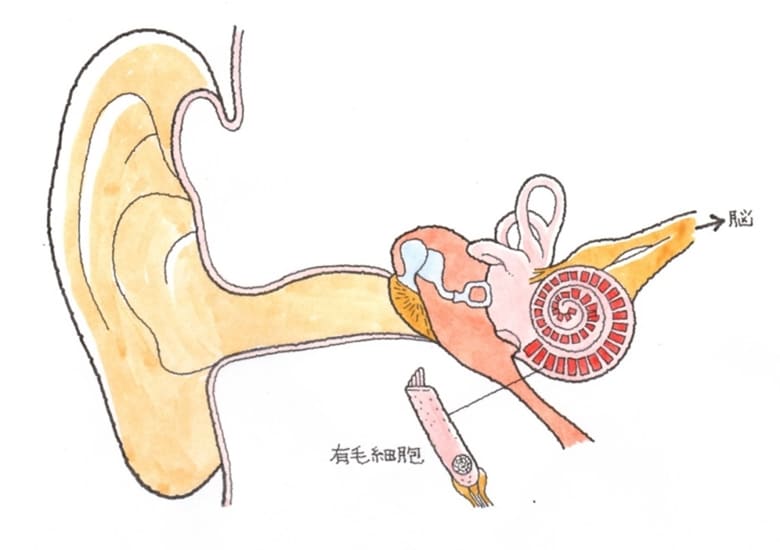
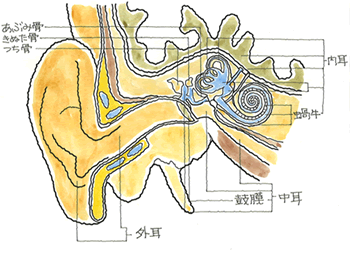 そして、耳鳴りとは、実際に、ジンジン、キィーンの音が鳴っているのではなく、脳が音を感知できないことにイライラし、電気信号を増幅しているのです。つまり、ヒトは、脳が反応して送り出している電気信号を耳鳴りと感じているのです。したがって、耳鳴りの基礎には、「聞こえないこと=難聴」が存在しているのです。
そして、耳鳴りとは、実際に、ジンジン、キィーンの音が鳴っているのではなく、脳が音を感知できないことにイライラし、電気信号を増幅しているのです。つまり、ヒトは、脳が反応して送り出している電気信号を耳鳴りと感じているのです。したがって、耳鳴りの基礎には、「聞こえないこと=難聴」が存在しているのです。


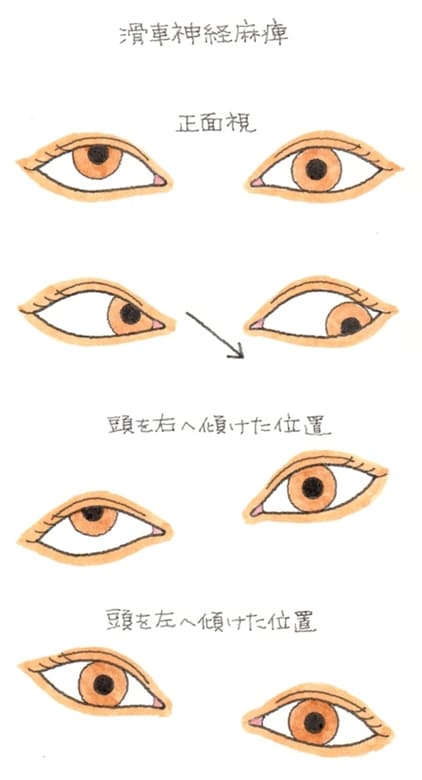
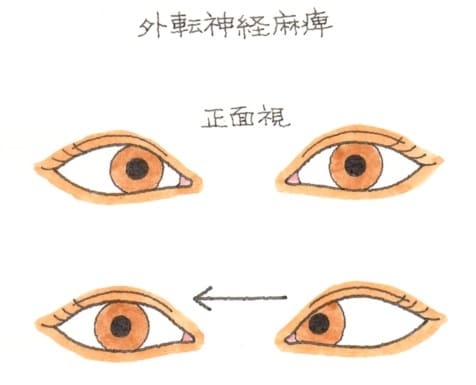
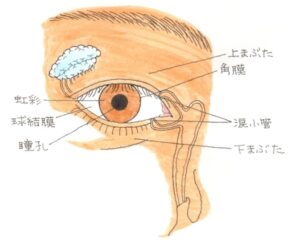
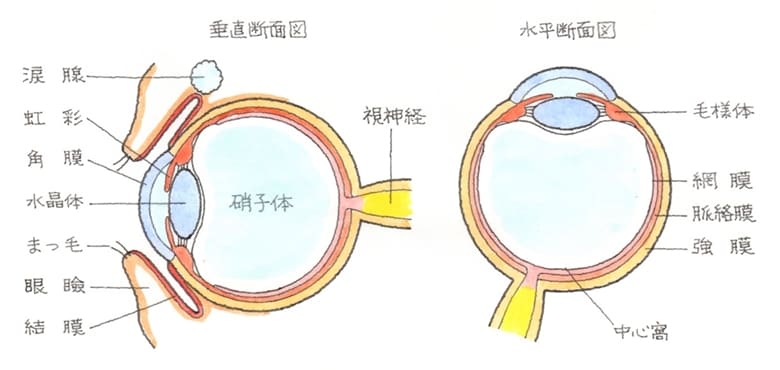
 検査には、ヘスコオルジメーター=ヘススクリーンを使用し、複像表のパターンで判断します。
検査には、ヘスコオルジメーター=ヘススクリーンを使用し、複像表のパターンで判断します。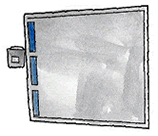
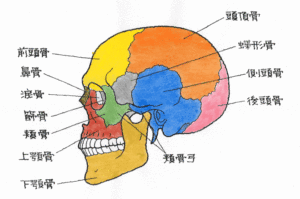
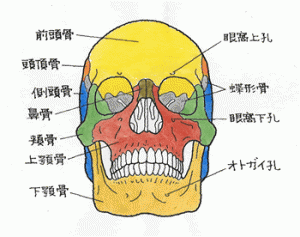
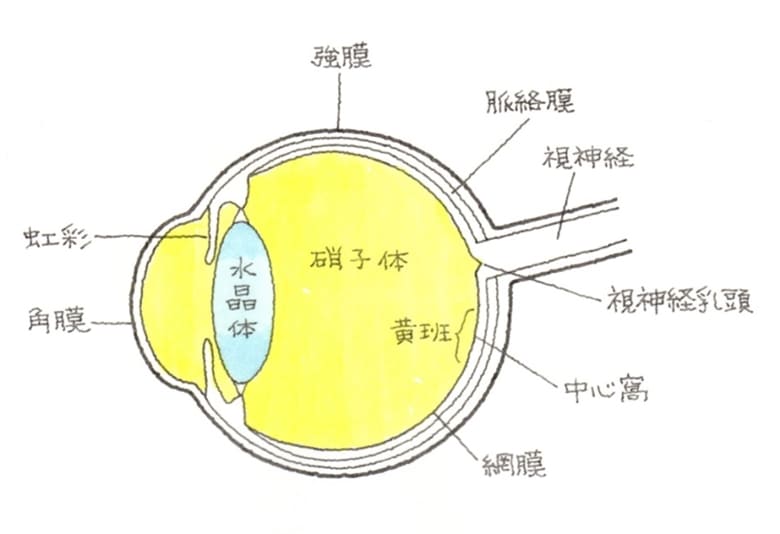
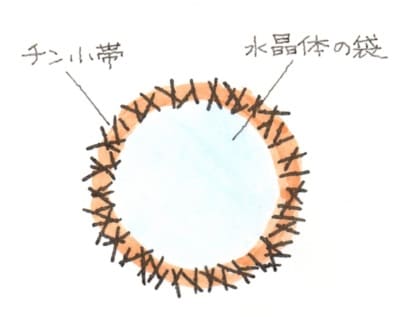
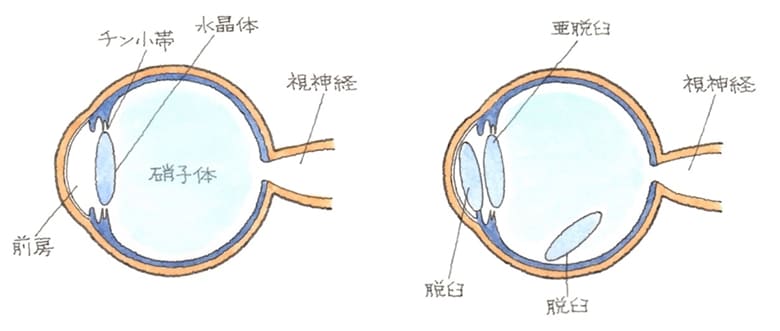

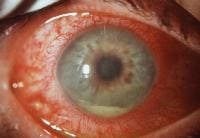
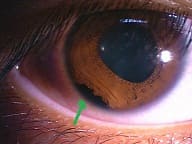 ↑ 茶目=虹彩が断裂しています
↑ 茶目=虹彩が断裂しています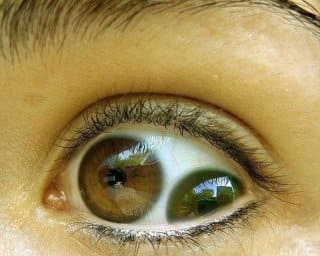
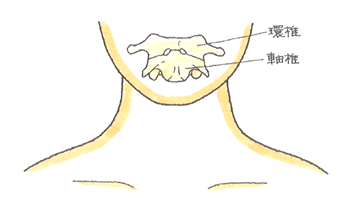
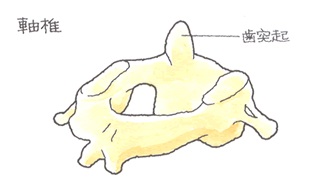 本件、完全な癒合をみなかったところから、穏当に脊柱の変形に収めました。一歩間違えば命に係わる部位の骨折です。11級で済んで不幸中の幸いかもしれません。
本件、完全な癒合をみなかったところから、穏当に脊柱の変形に収めました。一歩間違えば命に係わる部位の骨折です。11級で済んで不幸中の幸いかもしれません。

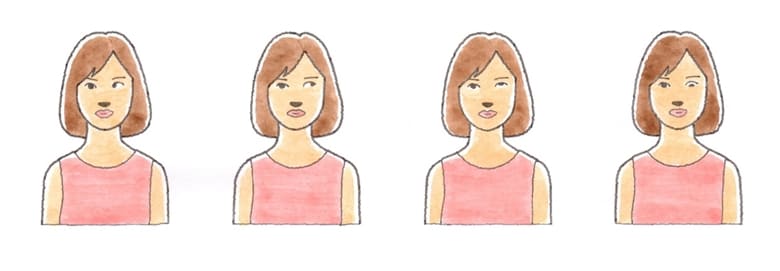 左から内斜視・外斜視・上斜視・下斜視
左から内斜視・外斜視・上斜視・下斜視