高齢者が転んで入院すれば、即に認知症を発症するか症状が進行します。脚を骨折すれば二度と歩けなくなる、これはむしろ普通のことです。しかし、これが交通事故によるものなら、認知症や寝たきりの責任をすべて加害者に求めることができるのでしょうか?
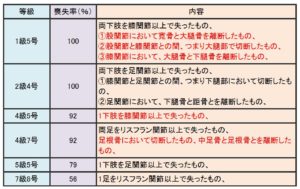
二次的な障害の発症・進行は、”間接損害”と呼ばれ、常に賠償上の難しい問題となっています。交通事故によって直接破壊された部位でなければ、また、直接の原因がなければ、その後遺症は自賠責保険の認定基準から外れます。すべての障害を、老若男女・十把一絡げで判定する自賠責保険の限界を感じるところです。自賠責は良くも悪くも平等、個別具体的な事情は後の賠償交渉で決着するしかありません。
本件は、受傷初期からそのような事情をご依頼者に説明、症状固定をいたずらに伸ばすことなく、骨癒合をみて8か月目にしました。年齢と骨折箇所から、早期の症状固定と言えます。
 秋葉は内孫、おばあちゃん子でしたから・・
11級9号:中足骨・基節骨骨折(90代女性・栃木県)
【事案】
秋葉は内孫、おばあちゃん子でしたから・・
11級9号:中足骨・基節骨骨折(90代女性・栃木県)
【事案】
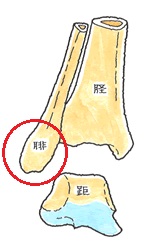
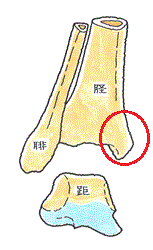
道路を横断中、自動車の衝突を受けたもの。骨折箇所は、上肢は左上腕骨骨幹部、下肢の脛骨・腓骨は骨幹部、右肋骨、左骨盤、右足趾は母指・基節骨、第2~5中足骨。加えて頭部・顔面の打撲。 【問題点】
足趾(足指)を除いては、骨折箇所が関節に直接影響を及ぼさない所ばかり。上肢・下肢は骨幹部で、予後の癒合は良好。また、肋骨と骨盤(恥座骨)も癒合さえすれば、深刻な障害は残らない。しかし、高齢者である。上肢は肩関節、下肢は足関節の拘縮が進み、可動域制限が残存した。






 本件依頼者さんは、依頼した弁護士が秋葉と連携していたので助かりました。しかし、セカンドオピニオンのご相談者さまの多くは、既に交通事故専門を謳う弁護士や行政書士に依頼又は相談中ながら、困り果てて秋葉を訪ねてきます。事情を伺うと、「ストレスXPが必要です、主治医にお願いして下さい」と、弁護士(行政書士)からの指示ですが、主治医から「できない」と言われ、立ち往生しているようです。依頼している交通事故専門家はアドバイスだけなのです。つまり、検査先を確保していない。知識だけで実動と実力が伴わない、まるで絵に描いた餅です。
本件依頼者さんは、依頼した弁護士が秋葉と連携していたので助かりました。しかし、セカンドオピニオンのご相談者さまの多くは、既に交通事故専門を謳う弁護士や行政書士に依頼又は相談中ながら、困り果てて秋葉を訪ねてきます。事情を伺うと、「ストレスXPが必要です、主治医にお願いして下さい」と、弁護士(行政書士)からの指示ですが、主治医から「できない」と言われ、立ち往生しているようです。依頼している交通事故専門家はアドバイスだけなのです。つまり、検査先を確保していない。知識だけで実動と実力が伴わない、まるで絵に描いた餅です。 続きを読む »
続きを読む »
 地味な仕事でしたが、十二鬼月クラスの認定です。
地味な仕事でしたが、十二鬼月クラスの認定です。
 病院の協力なしの戦いはキツいです
病院の協力なしの戦いはキツいです

 えらく大変でしたが、今後に活きる仕事となりました
えらく大変でしたが、今後に活きる仕事となりました
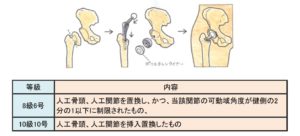 続きを読む »
続きを読む »
 周到な準備が勝利を呼びます
周到な準備が勝利を呼びます 
 審査時間は短いが一番です
審査時間は短いが一番です
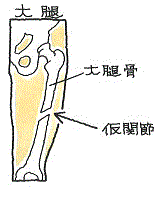
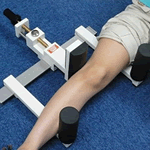
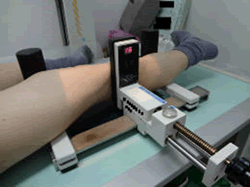
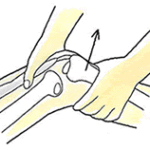 断言します、テロスより徒手による撮影がベターです。機会あれば、依頼者さまのご許可を頂き、徒手によるストレス画像をお見せしたいと思います。
断言します、テロスより徒手による撮影がベターです。機会あれば、依頼者さまのご許可を頂き、徒手によるストレス画像をお見せしたいと思います。
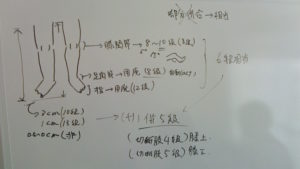 ←別の件ですが、実際の設計図
←別の件ですが、実際の設計図