寝落ち、皆様もご経験の”お酒を飲んで帰宅してバタンキュー”とは違います。前触れの無い、突然の寝落ちです。
 (1)病態・症状
ナルコレプシー(Narcolepsy)とは、日中、突如として眠り込む、寝落ちする睡眠発作です。夢遊病、眠れない等、睡眠障害とは逆の症状です。以下に整理します。
◆ 睡眠障害(パラソムニア)
(1)病態・症状
ナルコレプシー(Narcolepsy)とは、日中、突如として眠り込む、寝落ちする睡眠発作です。夢遊病、眠れない等、睡眠障害とは逆の症状です。以下に整理します。
◆ 睡眠障害(パラソムニア)
続きを読む »

寝落ち、皆様もご経験の”お酒を飲んで帰宅してバタンキュー”とは違います。前触れの無い、突然の寝落ちです。
 (1)病態・症状
ナルコレプシー(Narcolepsy)とは、日中、突如として眠り込む、寝落ちする睡眠発作です。夢遊病、眠れない等、睡眠障害とは逆の症状です。以下に整理します。
◆ 睡眠障害(パラソムニア)
(1)病態・症状
ナルコレプシー(Narcolepsy)とは、日中、突如として眠り込む、寝落ちする睡眠発作です。夢遊病、眠れない等、睡眠障害とは逆の症状です。以下に整理します。
◆ 睡眠障害(パラソムニア)
続きを読む »
秋葉も頭痛持ちで、仕事上でも「(予期せぬ)非該当」を食らうと生じることがあります。
 交通事故によって生じた頭痛で後遺障害が認められるのか? 以下、弊所の実績から読み取って下さい。
交通事故によって生じた頭痛で後遺障害が認められるのか? 以下、弊所の実績から読み取って下さい。
(1)病態 外傷性頭痛の原因は、主に以下の5つが考えられます。 ① 頭部の挫傷や創傷、脳出血から発症する疼痛
② 動脈の発作性拡張で生じる血管性頭痛、片頭痛はこの代表的なものです。
③ 頚部、頭部の筋より疼痛が発生する筋攣縮性頭痛、過緊張(★)とも言われます。
④ 後頚部交感神経の異常により発生する頚性頭痛、バレ・リュー症候群(※)と呼んでいます。
⑤ 上位頚神経の痛みの大後頭神経痛と後頭部から額面や眼にかけての三叉神経痛、 ①は、頭部外傷・脳外傷による器質的損傷を立証しない限り、後遺障害等級の認定はありません。③ ④ ⑤ は、いわゆるムチウチを原因としたものであり、頚部神経を起因とする一時的な神経症状です。それが何か月も続くことは稀で、普通は後遺障害の対象ではありません。やはり、頭痛単独での認定例は少なく、他の神経症状と丸めて14級9号の認定のケースが普通です。
※ バレ・リュー症候群とは、頚部交感神経の暴走を原因としたもので、外傷性頚部症候群の周辺症状と言われており、治療先は、麻酔科医のペインクリニックでの治療として、交感神経ブロック療法が行われています。受傷後、早期に整形外科と併用すれば、大多数は2、3カ月で改善が得られています。 ① を原因とする認定 👉 14級9号:外傷性くも膜下出血・頭痛(40代男性・千葉県) ③ を原因とした、よくある認定パターン 👉 続きを読む »
(5)後遺障害のポイント 1、めまい・平衡機能障害の原因である頭蓋骨骨折、とくに側頭骨骨折については、ターゲットCTの撮影で、三半規管や耳石の前庭系が損傷されたことを描出すること、つまり、画像所見が後遺障害の立証の第一歩です。 2、眼科での眼振検査は、画像所見の有無に関わらず、めまいの種別・状態を明らかにできます。 3、あとは、耳鼻咽喉科におけるロンベルグなどの検査で、障害のレベルを明らかにすれば完成です。
(Q)頭部外傷後のめまいについて?(交通事故110番に寄せられた相談例)
私は21歳ですが、10/1の深夜、原付に乗っていたところ自動車との交通事故で受傷しました。医師の診断書には、外傷性くも膜下出血・脳挫傷・背挫傷とありました。幸い、出血量も少なく、1週間の入院で退院となりました。
先日までは、支障や異常を感じることはなかったのですが、最近、頻繁にめまいが起きます。1、2分程度でおさまるめまいですが、頻度が高く、横になっているときでも起こります。やはり、ヤバイめまいでしょうか? 事故からまだ日が浅いので少々心配なところです。
12/12に脳外科への再診が入っていますが、それ以前にでも病院に行くべきでしょうか?ご意見を聞かせてください。 (A)宮尾氏の回答
ヤバイめまいかどうか? 私では分かりません。やはり、12/12を待たずに、脳外科を受診、めまい症状を訴えてください。脳外科がめまいを扱っていなければ、眼科もしくは耳鼻咽喉科の専門医が紹介されると考えます。専門医による赤外線眼球運動検査等を受け、めまい改善の治療を続けることです。
続きを読む »
(4)めまいの類型 ① 平衡感覚を感知する器官の障害
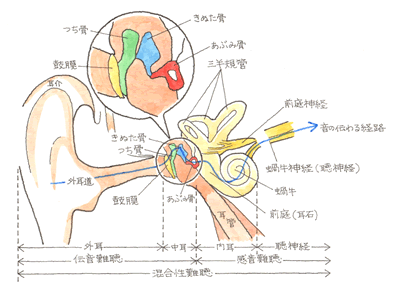
耳には、音を聞く働きの他に、身体のバランスをとる、平衡感覚の役割があります。耳の平衡感覚を感知する器官としては、耳石器と半規管があります。耳石器は2つあり、卵形嚢は水平に、球形嚢は垂直に位置していて、この2つの袋の中には、リンパ液と炭酸カルシウムでできている耳石という小さい石が入っています。
耳石器の内部は、薄い膜で覆われており、その奥には有毛細胞という細かい毛の生えた感覚細胞があって、耳石がリンパ液のなかを動くと、この有毛細胞の毛が刺激されて、位置を感知することができるのです。卵形嚢は水平方向の動きを、球形嚢は垂直方向の動きを感知しています。
半規管は、前半規管・後半規管・外側半規管の3つがあり、まとめて三半規管と呼ばれています。半規管は3つの中空のリングから構成されており、内部は内リンパ液で満たされています。前庭の近くに膨大部と呼ばれるふくらみがあり、そこには感覚毛をもった有毛細胞があります。感覚毛の上にはクプラと呼ばれるゼラチン状のものが載っています。内リンパ液が動くことによって、クプラが押され、感覚毛が曲がり、有毛細胞が興奮します。頭部が回転すると、内リンパ液はしばらく静止したままなので、感覚毛が逆に曲がります。この情報と視覚の情報から体が回転したと認識します。
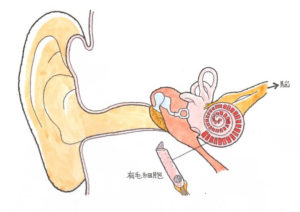
三半規管は、それぞれ別の面にあるので、あらゆる回転方向を認識することができます。これらの半規管はそれぞれ直角に交わっていてX・Y・Z軸のように3次元空間の回転運動の位置感覚を感知しています。G難度、E難度をいとも簡単に達成する体操の内村航平さんは、研ぎ澄まされた3次元空間の回転運動の位置感覚を有しているものと思われます。 三半規管を原因とするめまいを立証 👉 12級13号:目眩症(70代男性・静岡県) ② 末梢性めまい
中枢性めまいの外にも、末梢性めまいと頚性のめまいがあります。末梢性めまいは、大多数は内耳の異常によるもので、交通事故では、内耳の外傷となります。その他の疾患としては、事故との因果関係はありませんが、メニエール病、前庭神経炎、突発性難聴に伴うめまい、中耳炎や中耳真珠腫に伴うめまいなどがあります。良性発作性頭位めまい症も病的疾患の可能性が指摘されます。 続きを読む »
 事務所の売り上げ表を見ては、毎月襲われる症状でもあります。
事務所の売り上げ表を見ては、毎月襲われる症状でもあります。
頭部外傷後の「めまい」について、失調・平衡機能障害と併せてまとめます。
(1)病態
めまいは、通常、内耳、内耳神経、脳幹の前庭、小脳の障害で発症すると考えられています。人間の身体の平衡機能は、三半規管や耳石の前庭系、視覚系、表在・深部知覚系の3系統から発信された情報を小脳および中枢神経系が統合して左右のバランスを取り、維持されています。したがって、平衡機能障害を来す部位は上記の3つの系統以外にも脳幹・脊髄・小脳の中枢神経系が考えられるのです。
失調とは運動失調のことですが、平衡機能障害によって複雑な運動ができない状態のことと言われており、深部知覚、前庭、眼、小脳、大脳の障害によって発症すると考えられます。
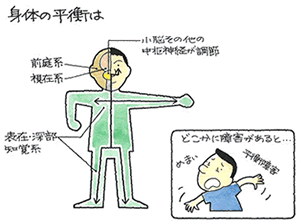
(2)症状
側頭骨骨折、頭蓋骨陥没骨折、頭蓋底骨折など頭部外傷後に、めまいを訴える被害者さんを何人も経験しています。頭部の器質的損傷を原因としためまいは、中枢性めまいとして、後遺障害の対象となっています。大多数は、側頭骨の骨折により、三半規管や耳石の前庭系が損傷されたことで、平衡機能障害を発症しているのですが、以下の検査を受けて立証しなければなりません。 (3)診断と検査 A:耳鼻咽喉科、めまい外来などでの検査 ① ロンベルグテスト
両足をそろえて開眼でまず立たせ、ついで閉眼させ身体の動揺を調べます。
昨日は久々に甲府でセミナーを開催しました。
コロナ収束を見越して準備しておりましたところ、またしてもBa-5の蔓延がかつての感染を上回る勢いです。開催が危ぶまれる程の状況ではありますが、行政指針は「行動制限をしないで感染対策をする」とのこと、それに準えてセミナーを開催しました。実に2年4か月ぶりです。
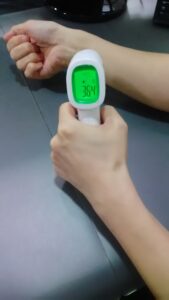 36.4℃ 検温もバッチリ
36.4℃ 検温もバッチリ
今回の内容は近時の人身傷害の約款改定です。とくに、主要社において交通乗用具特約に動きがありましたので、その比較を特集しました。
感染対策は抜かりなく、出来るだけ継続開催を試みたいと思います。
甲府の夜、駅前の信玄公を後ろから(かなりピンボケ、まるで油絵)。
続きを読む »
(4)後遺障害のポイント ① 脳実質に損傷の無い、軽度(亀裂骨折等)の側頭骨骨折・迷路骨折
高次脳機能障害のような重篤な認知障害を残すことは、ほとんどありません。しかし、難聴、耳鳴り、めまい、ふらつき、顔面神経麻痺など、日常生活上、見過ごせない後遺障害を残すことになり、シッカリと立証して等級を獲得しなければなりません。
本件の後遺障害では、症状を訴えるだけでは、等級の認定に至りません。画像などにより、器質的損傷を突き止め、自覚症状との整合性を立証しなければなりません。治療先の多くは、耳のXP、頭部のXP、CT撮影のみですが、側頭骨のターゲットCT(※)の撮影は、後遺障害の立証では必須となります。
 ③ 画像検査
③ 画像検査
★ 側頭骨のターゲットCT
耳を中心に、耳小骨の細かい変化を撮影する方法です。耳の構造は、骨によって作られているので、骨の変化を見ることにより、種々の外傷性変化を確認することができ、撮影時間が短く、小さな子どもでも耐えられる検査です。
頭蓋骨の骨折も最後です。側頭骨骨折(迷路骨折)を解説します。軽度の亀裂骨折は未経験ですが、弊所の受任例では重傷例に連なりました。当然に緊急手術の対応です。脳実質への損傷もあり、高次脳機能障害も3級~5級の重度な障害を残しています。
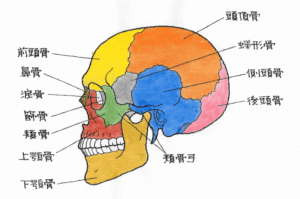 (1)病態
(1)病態
側頭骨は、下のイラストの青線で囲まれた部分、耳の周りにある骨で、脳を保護している頭蓋骨の一部です。側頭骨は、大きくは、上部の鱗状部と下部の錐体部の2つに分類されています。
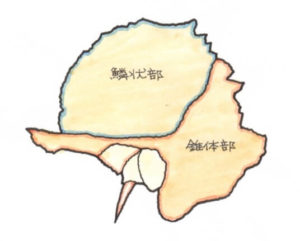
交通事故による直接の打撃では、耳介の上の部分、鱗状部の縦方向の亀裂骨折が多く、この部位の縦骨折では、大きな障害を残すことはありません。しかし、後頭部からの衝撃により、錐体部を横方向に骨折すると、内耳や顔面神経を損傷することになり、オペが実施されたとしても、治癒は困難であり、確実に後遺障害を残します。
側頭骨骨折の内、骨折線が迷路骨包を横切るものは、迷路骨折とも呼ばれています。 (2)症状
錐体部は、頭蓋の内側に入りこんでいて、中耳や内耳、顔面神経などを保護しています。錐体内部には、内耳・内耳道が走行しており、この部位を骨折すると、感音性難聴やめまいの症状が出現し、また、錐体部を構成する鼓室骨、錐体骨、乳様突起に囲まれた形で中耳があり、外耳道と耳管で外へ通じているのですが、耳小骨の離断や鼓膜の損傷・中耳腔ヘの出血により伝音性難聴をきたすことも十分に予想されます。聞こえが悪いときは、骨折が中耳におよんで、鼓膜が破れ、耳小骨が損傷していることが予想され、耳鳴り、めまいを合併していると、内耳も障害されていることを示唆しています。
顔面神経は、脳を出てから側頭骨、耳骨の中を走行し、骨から外に出ると、耳下腺の中で眼、鼻、口と唇に向かう3つの枝に分かれて、それぞれの筋肉に分布しています。顔面神経麻痺は、通常、顔面のどちらか半分に起こります。
<ベストカーwebさま より>
1億円を越える例はさすがに稀だとしても、もっと身近なモノを事故で壊してしまった場合も、意外に高額な請求が来るので要注意。
例えば、街中でよく見かける飲み物の自動販売機。標準タイプでも80万円すると言われ、大型のものだと200万円級も珍しくない。カーブミラーだとモノ自体は2~4万円と安価だが、設置費用などを加えると20万円は必要。ガードレールは1メートルあたり5000円~1万円が相場だが、工賃や人件費などを考えると30万円ぐらい請求されることも。ETCのゲートのバーは、1本6万5000円ほど。通常、左右一対になっているので、2本折ってしまうと13万円!
よくニュースになっている、ブレーキとアクセルの踏み間違いで、コンビニの店舗に突っ込んでしまった場合はどうか。これはもちろん程度にもよるが、修理のために店舗が営業できなくなったとすると、店舗休業損害が10日間でおよそ60万円。その他修理費が実費で200万円ぐらいかかったりする。
電柱は15mタイプで1本約15万円。これに折れた電柱の抜き替え作業が加わると、30~70万円ぐらいは覚悟した方がいい。馬鹿馬鹿しいのは道路標識で、オーソドックスなモノでも40~50万円もかかるらしい。特定企業(天下り系)が受注を独占しているため、強気な価格設定になっているともいわれている!?
人身事故、とりわけ後遺症を残すような被害事故を追いかけている秋葉事務所です。しかし、物損事故と人身事故の比率は、地域や年度にもよりますがおよそ25:75と言われています。被害額については、圧倒的に人身事故が高額で、また相手保険会社との交渉では、その賠償額が高額になるほど、増減が激しいものです。対して、物損事故は、相手が対物賠償(任意保険):1000万円でもつけていれば、車1台の損害なら間に合うことが大半で、見積金額の折り合いをつけるだけの交渉とも言えます。 しかし、中には洒落にならない程の高額賠償のケースもあります。今回は「ベストカー」さんのweb記事を参照、お借りして、その事例を紹介したいと思います。 <ベストカーweb 分/藤田隆太さま より> 車を運転するなら保険加入が当たり前。特に最近の判例を見ると、人身事故の際は大変な金額となるため任意保険への加入は必須で、なるべく手厚い保証に設定したい。だが「対物に関しては通常の保証で十分」などと考えていないだろうか? 今回の記事を読んでいただければ、そんな考えは消し飛ぶに違いない。過去にあった高額な事故から、標識や自動販売機など、身近なアイテムとの事故について、その保証額をご紹介しよう。 ○ 対物賠償の加入率は75.1%!!保険なしでは怖すぎる!!
 今回は歩行者の何気ない行動が過失に影響する事例をご紹介します。
今回は歩行者の何気ない行動が過失に影響する事例をご紹介します。
(今回は通勤経路内ではありませんが、病院へ向かう際に危険を感じた場所です。)
 続きを読む »
続きを読む »
 歩行者は守られています
今回は歩行者側に問題のある事例を紹介します。年齢・性別を問わず目立つのが歩行者の信号無視です。ドライバー側からしてみれば、歩行者が違反を繰り返したとしてもお咎めなしというのは正直納得できません。違反切符を切られてもいいような気がしますが、それはさておき歩行者の赤横断と自動車の青信号進入の過失について見てみましょう。
歩行者は守られています
今回は歩行者側に問題のある事例を紹介します。年齢・性別を問わず目立つのが歩行者の信号無視です。ドライバー側からしてみれば、歩行者が違反を繰り返したとしてもお咎めなしというのは正直納得できません。違反切符を切られてもいいような気がしますが、それはさておき歩行者の赤横断と自動車の青信号進入の過失について見てみましょう。
(前回同様、私の通勤経路内で最も信号無視をする歩行者が多い交差点です。)
 続きを読む »
続きを読む »
 銀ブラではなく、銀座サク(サクサク歩いて通勤)
最近、運動も兼ねて最寄りの八丁堀駅よりも3つ前の銀座駅で降りて、歩くようにしています。猛暑のおかげで、事務所に到着する頃には汗だくになっていますが、たまに吹く風が心地よく、今後も続けられそうです。さて、今回は通勤中によく目にする歩行者VS自動車の事例についてまとめてみます。
銀ブラではなく、銀座サク(サクサク歩いて通勤)
最近、運動も兼ねて最寄りの八丁堀駅よりも3つ前の銀座駅で降りて、歩くようにしています。猛暑のおかげで、事務所に到着する頃には汗だくになっていますが、たまに吹く風が心地よく、今後も続けられそうです。さて、今回は通勤中によく目にする歩行者VS自動車の事例についてまとめてみます。
危険な場面に遭遇することが特に多いのは、「信号のない横断歩道」です。(下の写真は私が普段から横断している交差点です。)

(4)後遺障害のポイント ○ 受傷機転と予想される症状
交通事故では、眉の部位や耳介後部の強い打撲などで、頭蓋底骨折が発生しています。車VS車では側面衝突、バイク、自転車では、転倒時に強く打撲することで予想される骨折です。頭蓋底骨折のみの傷病名であれば、意識障害もなく、高次脳などの深刻な後遺症を残しません。
しかし、視神経損傷では、視力低下、調節障害、めまい・失調・平衡機能障害、聴神経損傷でも、難聴、耳鳴り、嗅覚や味覚の脱失、めまい・失調・平衡機能障害などの症状が出現し、日常生活で大きな支障を残すことになります。
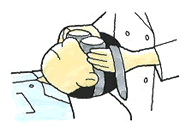 めまいの検査の定番は眼振検査です
○ 必要な検査
めまいの検査の定番は眼振検査です
○ 必要な検査
骨折であっても、デコボコで厚みの薄い骨が、パリンと亀裂骨折しているに過ぎません。頭蓋底骨折の最大の問題点は、この傷病名が見逃されることが多いことです。救急搬送先が単なる整形外科で、レントゲンしか撮らなかったら・・この傷病名の発見は絶望的です。
事故現場、搬送先病院で、サラサラした水が、耳や鼻から漏出していないか確認することです。この訴えがあれば、CTもしくは眼窩部のMRI撮影で頭蓋底骨折を発見できるかもしれません。 ○ 見逃された場合
頭蓋底骨折が見逃されてしまった場合です。事故後に、めまい、失調、平衡機能障害、視力低下、調節障害、難聴、耳鳴り、嗅覚や味覚の脱失症状が見られるときは、被害者やその家族が、頭蓋底骨折を疑わなければなりません。
その立証は、受傷から2~3カ月以内に、眼窩部のターゲットCT撮影を受けることであり、最新鋭のCT、HRCT(ヘリカルCT)による眼窩部のターゲット撮影まで行えば完璧です。頭蓋底骨折が立証されていれば、めまい、失調、平衡機能障害、視力低下、調節障害、難聴、耳鳴り、嗅覚や味覚の脱失症状は、その症状・程度に応じて、神経症状や感覚器の障害として3~14級の6段階にて評価されます(各部位の等級表、実績ページをご参照下さい)。
(5)交通事故110番に寄せられた相談、その失敗例? ① 医師の協力が得られなかったケース
大学生が、バイクを運転して直進中、対向右折車と出合い頭衝突、左方向に飛ばされ転倒しました。救急搬送された治療先で、XP、CT撮影を受け、診断書には、左鎖骨遠位端骨折、左橈骨遠位端骨折、頭部打撲などの傷病名が記載されています。
左鎖骨は保存療法で、左橈骨遠位端骨折に対しては、オペによりプレート固定が行われました。本人の訴えは、左鎖骨および左手関節の痛み、強いめまい、耳鳴り、難聴です。それらの症状から、頭蓋底骨折を疑診した家族は、眼窩部のターゲットCT撮影をお願いしたのですが、医師はその必要はないとして拒絶、そのままとなりました。
医師は、診断権を有する、プライドの高い人達です。素人の患者側から、「○○検査をして下さい」などと、治療上の指図を行えば、大きく嫌われ、往々に拒絶されます。町の個人開業医はCT設備がないことが普通で、他院に紹介状を書くだけの”お金にならない検査”は積極的ではありません。話のわかる医師もおりますが・・。
米つきバッタの如く、低姿勢でお願いすることになりますが、意味が通じないこともあります。こんなときは、日常的に医師と面談を繰り返し、治療先のネットワークを確保している私共に頼って下さい。先の例では、高次脳機能障害の立証で、日頃から交流のある治療先と医師を紹介、その治療先に同行して、HRCTによる眼窩部のターゲット撮影を受け、頭蓋底骨折を立証しました。毎度、苦労が絶えません。
続きを読む »
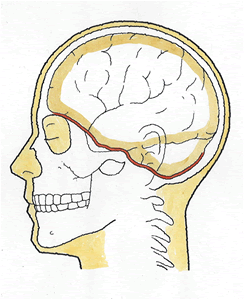 頭蓋骨の底面となる頭蓋底は、脳を乗せている、上のイラストで赤い太線の部分です。
頭蓋骨の底面となる頭蓋底は、脳を乗せている、上のイラストで赤い太線の部分です。
(1)病態
頭蓋底は、厚さの異なる骨が、でこぼこ状に形成されており、多くの孔が開き、視神経、嗅神経、聴神経、血管などが出入りする複雑な構造となっています。眉部の打撲、耳介後部の打撲などで、頭蓋底骨折は発生しています。
パンダ目症候群やバトルサイン(※)が見られるときは、診断の補助になりますが、XPやCTでは骨折の診断が困難なことが多く、やはり、診断の決め手は髄液漏の事実で確定されているのが実情です。髄液漏とは、頭蓋底骨折により、耳や鼻から脳脊髄液が漏れ出てくる状態で、耳なら髄液耳漏、鼻であれば髄液鼻漏と呼ばれています。
続きを読む »
(1)病態
震盪とは、激しく揺れ動かすという意味で、脳震盪は回転加速度による衝撃により揺さぶられると生じると考えられています。画像で損傷部位が特定できない脳損傷は「びまん性」と定義されており、脳震盪は”脳損傷のない”軽度の病態と区別されています。
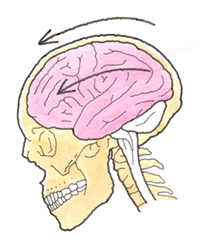
交通事故では、歩行者や自転車と自動車の衝突の衝撃で、被害者が気絶したが、ほどなく、むっくり起き上がり、周りが安堵しているイメージです。軽度な脳損傷であっても、脳震盪を繰り返すと、将来、パンチドランカーのようなダメージが出てくることが明らかとなっており、受傷直後は、深刻に対応すべき傷病名です。
フルフェイスのヘルメットでバイクを運転中、交差点で自動車と出合い頭衝突し、投げ出された被害者に、事故後のCTに画像所見は得られないものの、重篤な見当識障害、記憶障害などの高次脳機能障害が出現し、MRIのT2スターでびまん性軸索損傷、脳表面の広範囲の点状出血が確認され、後遺障害として2級1号が認定されたことも複数回経験しています。脳は、直接的な打撃でも損傷しますが、回転加速度による衝撃により揺さぶられることで損傷します。幼児を執拗に揺さぶって、急性硬膜下血腫で死亡させた幼児虐待例も新聞を騒がせています。脳は、揺さぶりの衝撃に弱いことを覚えておいてください。 (2)症状
脳震盪では、頭部に加えられた衝撃により脳細胞が一時的に機能を停止したのか、あるいはその一部が損傷されるかして、一過性の意識障害を発症します。症状としては、受傷時の記憶喪失=健忘が起こるため、受傷当時のことを思い出せません。日付や場所、周囲の人のことが分からない見当識障害や意識消失が見られます。大半は、健忘だけが残り、その他の脳の機能異常は認められません。
(3)診断と治療
6週間程度で脳神経伝達物質の代謝は正常化するので、経過観察だけで正常に回復します。頭痛や嘔吐があれば、安静、点滴、対症療法として鎮痛薬や吐き気止め薬などが処方されます。
失われていた記憶の一部はもどりますが、怪我をしたときのことは思い出せないのが普通です。ただし、大部分で、その後に記憶障害が後遺症として残ることはありません。
受傷時に意識障害があったときは、脳震盪が疑われます。頭をぶつけた子どもに対して、医師や看護師は、「すぐ大泣きましたか?」 と質問しています。これは、意識障害の有無を確認しているのです。すぐ泣いて、念のために撮影したCTで出血がなければ、脳震盪自体は心配ありません。
交通事故で、脳震盪と診断されたが、休まずにラグビーの試合に出場、タックルを受けて気絶した?これは、大変危険で、最初の脳震盪の症状が残っている状態で、再度衝撃を受けたときは、セカンドインパクト症候群を発症し、死に至ることや重篤な後遺障害を残すことが報告されています。 ※セカンドインパクト症候群、SIC
頭部に外傷や打撲などの衝撃を受け、脳震盪を発症した後、時間が経過しないうちに再び頭部に衝撃を受けることで発生する症状のことで、脳に損傷が生ずるリスクが高まり、より重篤な症状を呈することが報告されています。脳震盪のレベルは、①失神を伴わない軽度、②失神がしばらく続く中等度、③失神が比較的長く続く高度に分け、検証されています。 ① 軽度では、一過性の意識消失で、バランス感覚の消失や見当識障害などを伴い、②③中等度以上では、頭痛が持続し、四肢のしびれ感や吐き気のほか、健忘や記憶障害を伴うことがあります。 アメリカでは、中学の女子サッカー選手に多く脳震盪が見られることで、成人に比べて衝撃の大きいヘディングを10歳以下の選手に禁止することをアメリカサッカー協会が公表しています。また、ラグビー選手が脳震盪となったとき、3週間は試合に復帰せずに様子を見ることをアメリカ神経学会から勧告されています。日本においても、全日本柔道連盟が、脳震盪を起こした柔道選手に対し、2~4週間の練習休止を求めています。脳震盪を起こして頭痛や吐き気などが持続するときは、検査結果で異常が認められなくても、1週間は、安静にして経過観察をすべきです。 (4)後遺障害のポイント
脳震盪では、2週間以上の安静、スポーツの禁止を守っていれば、後遺障害を残すことはありません。 次回は様々な障害が懸念される・・ ⇒ ⑤ 頭部外傷 ...
(1)病態
交通事故では、軽い衝突事故で、多くは、歩行中の子どもに発生しています。皮下血腫、帽状腱膜下血腫、骨膜下血腫、いずれも、広義には、たんこぶです。
頭皮は、表面から順に皮膚→皮下組織→帽状腱膜→骨膜で形成され、その下に頭蓋骨があります。たんこぶであっても、血腫の部位により、皮下血腫、帽状腱膜下血腫、骨膜下血腫に分類されます。たんこぶは、皮下血腫であり、帽状腱膜下血腫や骨膜下血腫は、子どもに多い、特殊なたんこぶで、帽状腱膜下血腫、骨膜下血腫となると、やや大きく、触るとブヨブヨしており、触るとその部分が陥没しているかに感じますが、決して、頭蓋骨の陥没骨折ではありません。 (2)症状
打撲部の痛みを訴え、みるみる腫れてきます。直後に大泣きしたときは、重大な脳損傷の可能性は低く、安心できる状況です。反対に、暫くボーッとして意識が朦朧としているときは、病院に走らなければなりません。 (3)治療
放置しておいても、自然に治癒しますが、帽状腱膜下血腫、骨膜下血腫では、特に子どもでは、血腫の吸収が不良で、1週間位経過しても、逆にブヨブヨと溜まってくることがあります。そんなときは、小児科を受診、穿刺して水様の血腫を吸引すれば、治癒します。 (4)後遺障害のポイント
たんこぶ三兄弟で、後遺障害を残すことはありません。
昔、祖母が頭を打った時に「たんこぶが出たら安心だよ。たんこぶがでないと危ないんだ。」と言っていたのを思い出しました。確かに、たんこぶの出ない脳内出血(硬膜下血腫、硬膜外血腫、クモ膜下出血)なら、処置が急がれます。 次回も軽傷? ⇒ ④ 脳震盪
頭部外傷のシリーズにて、てんかんを集中的に取り下げています。脳を原因とするてんかんは「症候性てんかん」の診断名がつきます。交通事故による外的な破壊=高エネルギー外傷からも多くみられます。 最後にまとめ・総論と後遺障害について。 <総論は医療情報のトップサイト、メディカルノート様から引用しました> (1) 概要
症候性てんかんとは、腫瘍しゅようや脳出血、脳梗塞などの脳疾患が原因となり生じるてんかんのことを指します。てんかんは、脳の慢性的な病気のひとつであり、脳の神経細胞に異常な電気的興奮が起こることで、けいれんなどのさまざまな発作を繰り返す病気です。
症候性てんかんは後天的に発症するものが多く、すべての年齢層で生じる可能性があります。特に、近年では高齢者の症候性てんかんが多くなっており、発作時の転倒による骨折などが問題となっています。 (2)原因
症候性てんかんは、脳の異常によって生じます。小児の場合には、先天性の脳奇形や出産時の低酸素脳症、脳内出血などの障害が原因になり、成人の場合には、脳梗塞や脳内出血、くも膜下出血などの脳血管障害、腫瘍しゅようなどの脳の器質的な病気が原因となります。小児から高齢者まで共通する原因としては、頭部外傷や髄膜炎、脳炎などの感染症が挙げられます。
これらが原因となって脳に障害が加わると、神経細胞が異常興奮を生じることがあります。その結果、けいれんなどてんかん特有の発作が引き起こされます。 (3)症状
てんかんには、大脳半球の一部のみに電気的興奮が限局している部分てんかんと、両方の大脳半球に電気的興奮が生じている全般てんかんがあります。症候性てんかんは、部分てんかんがほとんどです。
脳の異常がある部分によって、生じるてんかんも異なります。それぞれ側頭葉てんかん、前頭葉てんかん、頭頂葉てんかん、後頭葉てんかんと呼びます。側頭葉てんかんと前頭葉てんかんが多いとされています。
先の宮尾氏の実例、その詳細と顛末、そして教訓は以下の通りです。てんかんはそれなりに珍しく、相手損保も不慣れです。重傷例では、毎度のことですが、被害者さんは相手損保の対応に唯々諾々ではなく、よくよく考えて自ら判断し動く必要があります。 【宮尾氏の実例】外傷性てんかん2級1号
この事故は、1995-3、大阪の郊外で発生しました。被害者は39歳の男性です。4トントラックの荷台から運転席後部のはしごを伝って道路に降りる際、通りかかった2トントラックのバックミラーに跳ね上げられ、頭部から路面に落下しました。
加害者は後日に出頭しましたが、事故現場から逃走、いわゆるひき逃げ事故でした。傷病名は、脳挫傷・急性硬膜下血腫・頭蓋骨陥没骨折で、搬送先の病院でただちに開頭の上、骨片と血腫の除去、硬膜修復術を受けました。さらに、2カ月後に頭蓋骨形成術を行う極めつけの重篤でしたが、順調に回復し1995-6には退院までに漕ぎ着けました。
通院で左半身不全麻痺の猛烈なリハビリ訓練中の1995-10、最初のてんかん発作を発症したのです。意識喪失・尿失禁を伴う大発作です。この直後から、大阪大学医学部付属病院脳神経外科に転院、再入院となりました。病院では脳神経外科と神経内科が共同で治療に当りましたが、この被害者は症状固定の1999-5までの5年間にわたって苦しみ続けました。
私が彼を担当したのは、1998-12です。すでに事故から4年が経過していました。損保は、例によって休業損害の内払いを停止し、打ち切り攻勢です。治療は、労災保険の適用を受けていたので、私は労災保険の特別支給金の申請を急ぎました。12月中の支給は間に合いませんでしたが、翌年の1/末に振込みがなされました。特別支給金は、給与の20%に相当する金額です。損保から、休業損害の内払いを受けていても申請すれば支払われる労災保険独自の恩典なのです。しかし請求そのものは、2年で時効が成立するのです。
この被害者ですが、97、98年分は支給を受けたのですが、95、96年分、金額にして168万円は、時効成立により棒に振ってしまったのです。入院直後に治療先で、「治療費を労災保険の扱いにしてほしい!」 と懇願したのは相手損保です。その手続きを担当したのは、損保から依頼を受けたリサーチ会社です。「知らなかった?」 と言えば、それまでのことですが、大変やるせなくなりました。
もう一つあります。治療費は、初診の病院が労災保険の扱い、大阪大学医学部付属病院が健康保険の扱い、大阪大学医学部付属病院が指定した被害者の自宅近くの治療先はなんと自由診療の扱いです。どうして、そんなアホなことが?「転勤による担当者間の引き継ぎがうまく機能しなかった?」 相手損保の言い訳です。払わなくてもいい治療費を120万円も支払って、その後に20%の過失相殺を押し付けてきたのです。怒る気力も萎えてしまったのを、はっきりと覚えています。拒否したことは言うまでもありません。
泥縄の損保でしたが、1999-5、被害者と家族の同意を得て、症状固定を選択しました。被害者も弁護士に依頼し、後遺障害部分について、被害者請求の委任請求を実施したのです。等級認定までに5カ月を要しましたが、結果、2級1号が認められました。自賠責保険で2590万円を受領したのです。
この傷病の被害者の家族が気をつけなければならないのは、発作の回数にこだわるだけでなく、性格変化・人格低下について日常生活で十分なチェックをすることです。性格変化・人格低下は日常生活の中でよほど注意をしていないと見落としてしまうものなのです。私は仕事で、「小学校2年生程度の知能・情緒」と診断された、被害者の対応をなんども経験していますが、難しい政治や経済も普通に話し、どこから見てもごく普通の一般人が多いのです。なにかの決断に迫られたときに大きな段落に落ち込むとのことですが、分かりやすく表現すれば、なにから、なにまで小学校2年生ではないということです。
先の被害者は受傷から症状固定までに5年を要しました。てんかん発作を多発しておりましたので、やむを得ないと判断されます。これほどの外傷性てんかんを経験したのは30年間でたったの1回だけですが、発作に至らないものはそれこそ無数に経験しています。一般的に外傷性てんかんの症状固定は遅れがちであるとの印象を強く持っています。特に子どもさんの交通事故では、8年間のフォローも珍しくありません。しかし等級認定基準を理解すれば、賠償上の打ち切りは、もう少し早く持っていくのがポイントです。
つまり抗痙攣剤の内服は積極的な治療ではないのです。1カ月に1回程度の脳波検査と抗痙攣剤の内服を8年も続けたとしても、脳波が安定すれば、治癒したことになり、後遺障害部分の評価は0円になるのです。交通事故そのものは、加害者の不注意を原因として発生するものが大半です。しかしこうむった被害の回復は、被害者自身の力でつかみ取っていくものです。加害者や損保の対応に憤っているだけでは、何も前に進みはしないのです。私の持論ですが、ここのところは大変重要な示唆を含んでいるのです。
先の被害者は、2001-5、示談金9000万円で円満解決となりました。自賠分と併せて1億1590万円となりました。これ以外に労災からは月額30万円の障害年金が支給されており、これは一生涯続きます。今後も治療を継続していくのですが、それは労災保険が負担してくれます。てんかん発作の爆弾を抱え、就労のめどは全く立っていませんが、家族4人が生活できる基盤だけは確保できました。 てんかんのまとめ・後遺障害 ⇒ 続きを読む »
(4)後遺障害のポイント
被害者側が注意すべきは、発作の回数に注目するのではなく、性格変化・人格低下の高次脳機能障害を、日常生活でつかみ取ることです。性格変化や人格低下は、被害者本人には自覚がなく、よほど注意していないと見落としてしまうことになるからです。 交通事故110番の宮尾氏によると、宮尾氏は保険調査員時代に「外傷性てんかん2級1号」を経験しています。以下、その経験則から、4段階の症状に分けて対策を提案しています。 【事案】歩行中、自動車に跳ねられ、頭蓋骨陥没骨折となった39歳会社員男性の件。神経心理学的テストの結果は、IQレベルで小学2年生程度の知能・情緒でした。治療先には、10回以上同行しており、季節・出来事・子どもの話も、普通にやりとりがあり、どこから見ても一般人でしたから、神経心理学検査の結果には、その低得点から非常に驚きました。専門医より、「今後、重大な判断や決断で、大きく(数値が)落ち込むことが予想される。」と説明を受けました。 ① 脳波上に、てんかん波を示す棘波=スパイク波が認められないとき
脳波上、大きな異常が認められなくても、予防的に抗痙攣剤の内服が指示されることが大半です。脳波上の異常が確認されないときは、てんかん発作を発症する可能性は、基本的にはありません。予防的に6カ月程度の抗痙攣剤を内服し、3カ月ごとに脳波検査を受けます。脳波上、異常がなければ、内服を停止、さらに3カ月ごとに2回の脳波検査を行って、治療終了です。後遺障害等級が認定されることはなく、将来、てんかん発作を発症することもありません。 ② 脳波検査で、境界波ですねと言われたとき
脳波検査で、α波や徐波が認められるときは、主治医より、上記の説明がなされます。やはり、抗痙攣剤を内服し、3カ月ごとに脳波検査を受けます。脳波検査で、異常波が消失した時点で、内服を停止し、さらに、3カ月ごとに2回の脳波検査を行って、変化がなければ、治療は終了します。後遺障害等級が認定されることはありません。 ③ てんかん発作はないが、脳波検査で、てんかん波=スパイク波が認められるとき
ここから、後遺障害等級の対象となるので、治療先を選択してフォローしなければなりません。抗痙攣剤を内服し、3カ月ごとに脳波検査を受けます。内服をキチンと守って、過激な運動を控えていれば、まず、てんかん発作の心配はありません。
てんかん波の終息時点で、抗痙攣剤の投与量を少なくしながら、さらに、3カ月ごとに脳波検査を続け、2回の脳波検査でてんかん波が認められないときは、内服を停止、さらに、3カ月ごとの脳波検査でチェック、私の経験則では、治療を完了するのに、約3年、最大で5年があります。
長期間に定説はありませんが、一般的に閉鎖的外傷で5年以内、開放性外傷では10年以内とされています。長期であっても、必ず、脳波は正常に復帰するので、過剰な心配は必要ありません。
続きを読む »