SLAP損傷=上方肩関節唇損傷 (じょうほうかたかんせつしん そんしょう) (1)病態
<正常な関節唇>
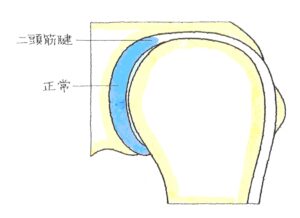
続きを読む »

SLAP損傷=上方肩関節唇損傷 (じょうほうかたかんせつしん そんしょう) (1)病態
<正常な関節唇>

続きを読む »
腱板疎部損傷 (けんばんそぶそんしょう)
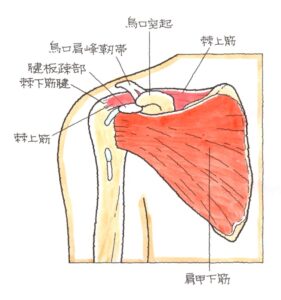
(1)病態
腱板疎部=ローテーター・インターバルは、棘上筋と肩甲下筋の間に存在する隙間であり、関節包が存在していますが、腱板が自由に収縮・伸展・回転するための遊びの部分であり、棘上筋と肩甲下筋のつなぎ目に位置していて、転倒時の打撲などで、捻挫や軟部組織の損傷を受けやすい部位です。 腱板疎部損傷の症状は、若年層の不安定型と、35歳以上の拘縮型の2種類です。 ① 不安定型は若年層、平均23歳に多発し、主たる症状は損傷部である腱板疎部の著明な圧痛で、外転、外旋位で運動痛が増強します。その他には、肩のだるさや、肩から上肢にかけてのしびれ感など肩の不安定性に起因する訴えが多く、 他覚的には肩関節の下方への緩みが認められます。XPでは、挙上位で、肩関節のスベリが見られます。 ② 拘縮型は、年齢層が比較的高く、平均35歳以上であり、肩関節の拘縮=挙上、外旋の可動域制限と運動での疼痛が主な症状となっています。 腱板疎部の損傷は、腱板周囲の組織つまり肩甲下筋や棘上筋の不均衡や鳥口上腕靭帯を含めた関節包や関節上靭帯や滑液包炎あるいは上腕長頭筋などに影響を与え、腱板の血行障害、加齢による変化、関節包内圧の変化などが加わると、不安定肩や五十肩に代表される凍結肩に発展します。 (2)治療 と(3)後遺障害のポイント おおむね、前回の「腱板損傷」と同じですので、戻ってご参照下さい。 👉 ⑤ 肩腱板損傷 肩甲骨の動きを改善する、後方の関節包のストレッチを行い、前後の緩みのバランスをとることで症状は改善するのですが、保存的治療を十分に行っても肩関節機能の改善の得られないときは、腱板疎部縫縮術が行われ、改善を得ます。しかし、拘縮型で3ヶ月以上、放置され続けたものでは、手術で改善が得られることは期待できません。漫然と様子をみるのではなく、早期に専門医の診断を受ける事が大事です。 次回 ⇒ 続きを読む »
肩腱板損傷(かたけんばんそんしょう)
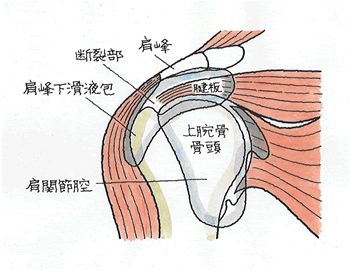 まずは、肩腱板周辺の構造から。肩関節は骨同士が軟骨で接する関節面が小さく、腱板と呼ばれるベルトのような組織が上腕骨頭の大部分を覆うようにカバーしています。そのため、肩は自由度が高く、自由に動かせることができるのです。腕を持ち上げるバンザイでは、腱板は肩峰、肩甲骨の最外側や靱帯からなるアーチの下に潜り込む仕組みとなっています。アーチと腱板の間には、肩峰下滑液包=SABがあり、クッションの役目を果たしています。
(1)病態
まずは、肩腱板周辺の構造から。肩関節は骨同士が軟骨で接する関節面が小さく、腱板と呼ばれるベルトのような組織が上腕骨頭の大部分を覆うようにカバーしています。そのため、肩は自由度が高く、自由に動かせることができるのです。腕を持ち上げるバンザイでは、腱板は肩峰、肩甲骨の最外側や靱帯からなるアーチの下に潜り込む仕組みとなっています。アーチと腱板の間には、肩峰下滑液包=SABがあり、クッションの役目を果たしています。
(1)病態
肩腱板は、肩関節のすぐ外側を囲む、棘上筋、棘下筋、小円筋、肩甲下筋の4つの筋肉で構成されています。このうち、交通事故による傷害ということでは、圧倒的に棘上筋腱の損傷もしくは断裂となっています。これは、事故にあい、転倒した際に、手をついた衝撃で肩を捻ることが多いからです。
棘上筋腱は上腕骨頭部に付着しているのですが、付着部の周辺がウィークポイントとなっており、損傷および断裂が非常によく発生する部位となっています。
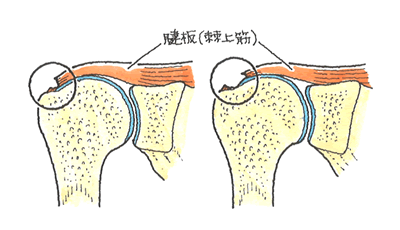 左が部分断裂、右が完全断裂の図です
左が部分断裂、右が完全断裂の図です
腱板の断裂では、激烈な痛みと腫れを生じます。特に、肩を他人に動かされたときに、特有な痛みが生じます。部分断裂の場合には、腕を伸ばし、気をつけの姿勢で、ゆっくり横に腕を上げていくと肩より30°程度上げたところで痛みが消失します。完全断裂のときは、自分で腕を上げることはできず、他人の力を借りても、疼痛のため肩の高さ以上は上がりません。医師は、肩が挙上できるかどうか、肩関節に拘縮があるかどうか、肩を挙上したときに肩峰下に軋轢音があるかどうかをチェックし、棘下筋萎縮や軋轢音があれば腱板断裂と診断しています。断裂が存在する場合には、XPでは、肩峰と上腕骨頭の裂陵が狭くなり、MRIでは骨頭の上方に位置する腱板部に白く映る高信号域が認められます。
また、断裂がある場合に、肩関節造影を行うと、肩関節から断裂による造影剤の漏れが認められます。エコーやMRIにおいても断裂部を確認することができます。なお、腱板は肩峰と上腕骨頭の間に存在し、常に圧迫を受けているので、年齢と共に変性する部分もでてきます。 肩腱板損傷にまつわる年齢変性との関係 👉 続きを読む »
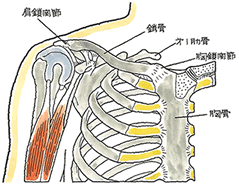
胸鎖関節脱臼(きょうさかんせつだっきゅう)
 (1)病態
(1)病態
胸鎖関節は、鎖骨近位端が胸骨と接する部分で、「肩鎖関節脱臼」において説明した肩鎖関節の反対に位置しています。胸鎖関節脱臼の発生原因としては、衝突や墜落などで、肩や腕が後ろ方向に引っ張られた際に、鎖骨近位端が第1肋骨を支点として前方に脱臼するケースが最も多いと言われています。肩鎖関節脱臼に比べて非常に発生頻度の低い脱臼です。 (2)治療
完全脱臼で肩甲骨の骨折など重度の場合は手術対応で、ワイアーなどで固定します。骨がズレてしまう転位がなければ、そのまま保存療法になります。 (3)後遺障害のポイント Ⅰ.
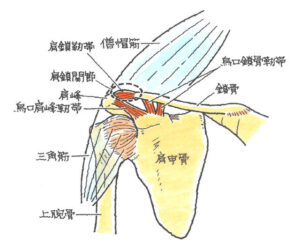
肩鎖関節脱臼(けんさかんせつだっきゅう)
鎖骨骨折に並び、秋葉事務所では認定例が豊富です。別途、実績ページをご覧下さい。
 (1)病態
肩鎖関節とは鎖骨と肩甲骨の間にある関節のことです。転倒の際に手をついた時や、バイクで正面から衝突(ハンドルを握ったままで前方から強い衝撃を受けた)時に好発します。鎖骨が折れなかった場合に起きている印象です。肩鎖関節の脱臼によって、鎖骨と肩甲骨をつなぐ肩鎖靭帯が伸びてしまうことになり、鎖骨の遠位(肩側)が上に出っ張ってしまいます。これをピアノキーサイン(※)と呼びます。視認すればわかることですが、症例に慣れていないのか、町の整形外科では見逃されることが多々あります。
見逃された例 👉 12級5号:肩鎖関節脱臼(60代男性・神奈川県)
※ 突出した部分を指で押すと浮き沈みするので「ピアノキーサイン」といいます。
(1)病態
肩鎖関節とは鎖骨と肩甲骨の間にある関節のことです。転倒の際に手をついた時や、バイクで正面から衝突(ハンドルを握ったままで前方から強い衝撃を受けた)時に好発します。鎖骨が折れなかった場合に起きている印象です。肩鎖関節の脱臼によって、鎖骨と肩甲骨をつなぐ肩鎖靭帯が伸びてしまうことになり、鎖骨の遠位(肩側)が上に出っ張ってしまいます。これをピアノキーサイン(※)と呼びます。視認すればわかることですが、症例に慣れていないのか、町の整形外科では見逃されることが多々あります。
見逃された例 👉 12級5号:肩鎖関節脱臼(60代男性・神奈川県)
※ 突出した部分を指で押すと浮き沈みするので「ピアノキーサイン」といいます。
自転車やバイクと自動車の交通事故で、自転車等に乗っていた被害者が転倒して、手・肘・肩などを打撲したとき、その衝撃が鎖骨に伝わり、鎖骨骨折を発症します。車同士の場合には、追突、出合い頭衝突、正面衝突では、シートベルトの圧迫で鎖骨が骨折することもあります。
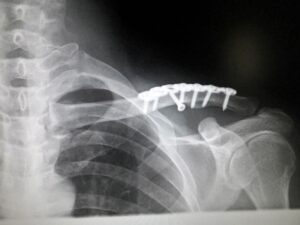
秋葉事務所での骨折案件では一番多く、上肢の骨折に限ってはおよそ60%は鎖骨です。鎖骨にまつわる数々のドラマは、別途、実績ページをご覧下さい。 (1)病態
鎖骨の横断面は、体の中央部から外側に向かって三角形の骨が、薄く扁平しています。三角形から扁平に骨が移行する部位が鎖骨のウィークポイントであり、鎖骨骨折の80%が、かかる部位で発生しています。この部位は、より肩関節に近いところから、遠位端骨折と呼ばれています。
その次の好発部位(よく発生する傷病)は、肩鎖関節部です。肩鎖靱帯が断裂することにより、肩鎖関節は脱臼し、鎖骨は上方に飛び上がります。 (2)治療
鎖骨骨折の治療は、その折れ方によって、手術でプレート固定か、外固定による保存療法が選択されています。胸を張り、肩をできる限り後上方に引くようにして、クラビクルバンドを装着、固定します。一般的には、成人で4~6週間の固定で、骨折部の骨癒合が得られます。
 ⇐ ...
⇐ ...
(1)エピローグ 肩関節の構造
鎖骨骨折、肩の腱板断裂等、傷病名ごとのご説明をさせていただく前に、まず、肩関節の構造について解説します。
肩関節は上腕骨と肩甲骨、さらには鎖骨からなります。また、それらに付着する各種軟部組織により構成されています。軟部組織には筋肉、腱、靭帯、滑膜、関節包、滑液包などがあります。
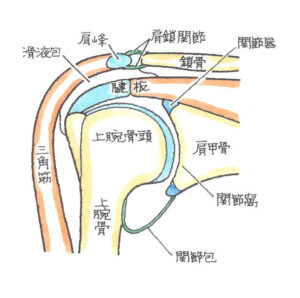
骨だけで肩関節を見ると、丸い上腕骨頭が肩甲骨の窪みにひっついているだけで、肩甲骨は鎖骨につり下げられるように連結し、他方で、肋骨に乗りかかっているだけの頼りなげな構造となっています。
このように、肩関節は、上肢に自由度の高い運動範囲を与えていますが、その自由度を確保するために不安定な状態にあるといえ、外傷の衝撃により、骨折や脱臼を起こしやすい関節構造となっているのです。これらの不安定性を補う必要から、肩関節は、関節唇、関節包や腱板によって補強されています。
最近の相談者さんとの会話から、ふと思いました。 事故のケガによって、会社を長期間休んだ場合と、会社をあまり休まなかった場合を比べての話です。この比較は、14級9号「局部に神経症状を残すもの」の認定に限ります。それも、骨折等、明らかな人体への破壊がないケースです。どうも、会社をあまり休まない人の方が認定が良い傾向に思います。被害者毎に、症状の重さ、職務内容が違いますので、単純比較が難しく、統計数字にできない点はご容赦頂きたいと思います。 痛みや不具合が改善せず、受傷から半年後に後遺障害申請をします。14級9号「局部に神経症状を残すもの」が認定される方と、非該当となる方に分かれます。その決め手について、ネットでも侃々諤々、様々な説明がされています。診断書の書き方やら、神経学的所見やら、通院日数やら・・どれも参考にしつつも、勝負を決める要素は一つではないと思います。そして、秋葉事務所が毎度訴えていることですが、それらの要素以上に、① 受傷機転や、② 症状の一貫性、を含めた③ 信憑性に尽きると思っています。 ① 受傷機転とは、どのような事故状況で、どのような衝撃を受け、どのようなダメージが残ったのか、審査では、これらを重視していると思います。対向車とすれ違いざまサイドミラーがこすった程度では、「それで、どうやってケガしたの?」と思われるのが普通です。バンパー交換程度の軽い追突も同様です。自賠責は、被害車両の修理費から、大破・中破・小破と分類します。小破では軽く見られて当然です。説得力のある衝撃かどうか、検討されているはずです。「この程度の衝撃で、生涯に渡り残る症状になるのか?」・・まず、常識判断をしていると思います。。 ② 受傷から症状固定まで、”診断名と症状が一貫しているもの”が認定の対象です。治療中、あっちも痛い、こっちも痛くなったと、部位が増えたり変わったり・・こうなると、事故による受傷か、そもそもの既往症か、はたまた二次的症状か、直接因果関係がわからなくなるからです。
治療する部位が増えていくこと、かつて接骨院等で目立ちました。接骨院では、部位ごとに施術期間と施術料を設定しますので、1部位3か月が過ぎると、次の部位が無いと施術が終わってしまうので、次々と部位が増える現象を起こします。最近は「部位渡り」は厳しく見られるようになったので、減ったようです。 ③ 最後に信憑性ですが、打撲や捻挫では、一定期間で腫れや炎症が引くことが普通です。骨折等と違い、画像や検査数値など、明確な証拠・データが残りません。神経学的所見も、完璧に異常所見が揃う事の方が珍しいのです。すると、せいぜい治療日数しか参考になりません。これら、すべての状況から認定を決めるのは、結局のところ人です。自賠責保険・調査事務所の人間が調査・判断をしているのです。彼らはAIではありません。そして、14級9号は、「医学的に症状の説明が可能」な場合に認定されるもので、AIの審査にもっとも馴染まないと思うのです。 仮に、受傷機転はまあまあ重大事故で、頚椎捻挫の診断名は終始変わらず、通院日数も十分あり、後遺障害診断書もそれなりに的確・・・でも、その被害者さんが保険金詐欺の常習者だったら、自賠責ご担当は認定をためらうはずです。そこまで、極端ではなくとも、事故現場で怒鳴り散らし大騒ぎ(すごい元気です)、救急搬送されず3日後にやっと通院(その後、何故か急に悪化して毎日通院)、物損交渉でも、保険会社ともめにもめて、休業損害証明書も大盛請求(職場とグル?)・・このような、賠償意識の高すぎる被害者さんも、その症状は大げさ、保険金目当てと思われて然りです。また、長引く通院に業を煮やした保険会社(任意保険)が病院に医療照会をしたところ、医師が「大したことはない」、「改善傾向」などの回答をした場合、それが自賠責保険の後遺障害審査に伝わる可能性を否定できません。
そして、冒頭の話に戻りますが、打撲・捻挫ながら会社を何か月も休む・・やはり、大げさに取られかねません。たくさん休んだ方が、症状が重いとアピールできると考えているのでしょうか。一方、仕事中、「痛い痛い」と言いながら、頑張って会社帰りに通院している方もおります。そもそも、まともな会社であれば、”むち打ち程度”で何日も休めるはずがありません。がん手術した人でさえ、部位や程度によりますが、1月程で職場復帰しています。大体、打撲・捻挫程度で何カ月も会社を休んだことなど、人生で「ない」はずです。どちらの被害者が訴える「痛い」が信用されると思いますか? (もちろん例外はあります。強度の頚部神経症状から、さらに職種によって、数か月休業を強いられる被害者さんも稀に存在します)。 審査基準にでてくる言葉で、「故意の誇張」があります。大げさや保険金目当てなど、賠償意識が高いあまり、故意の誇張と判断されたら認定はありません。14級9号の審査、突き詰めると「人間性」が決め手になると思えてなりません。だからこそ、被害者さんに対して「いい子にしていなければ、訴える症状が信用されなくなりますよ」と強弁しているのです。
(5)腰椎の神経学的所見 ~ 検査のまとめ ① SLRテスト(下肢伸展拳上 = Straight leg raising)
L4/5ならびにL5/S1の椎間板ヘルニアの疼痛誘発テスト。下肢を伸展させたまま、上げさせる。70°未満で坐骨神経に沿った疼痛が誘発されれば陽性。
 ② 続きを読む »
② 続きを読む »
(3)側屈制限、あるいは痛み・しびれ ② ケンプ徴候
下肢痛のある側に、腰を起点に上半身を側屈させると、下肢痛を誘発します。 ⇒ ケンプ徴候あり
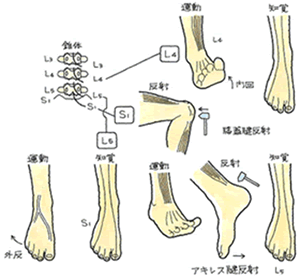
この症状を示せば、まず腰部脊柱管狭窄症 (神経根性)と推定できます。さらに以下、腱反射の検査を行い、神経根の圧迫箇所を特定します。それが画像と一致すれば、確定診断となります。
<神経根障害の高位診断> L4~S1の運動・反射・知覚は以下の通りです。
 ⇒ ケンプ徴候なし 以下、AB二分類します
A 間欠跛行(かんけつはこう)あり
⇒ ケンプ徴候なし 以下、AB二分類します
A 間欠跛行(かんけつはこう)あり
※ 間欠跛行・・・歩行などで下肢に負荷をかけると、次第に下肢の疼痛・しびれ・冷えを感じ、一時休息することにより症状が軽減し、再び運動が可能となること。 ・神経症状、膀胱・直腸障害がある場合 ⇒ 腰部脊柱管狭窄症(馬尾型) ・神経症状、膀胱・直腸障害がない場合 ⇒ 閉塞性動脈硬化症(の疑い) B 間欠跛行なし 以下の検査を重ねます。 ③ FNSテスト
(腰椎捻挫の部位別解説を整理するため、13年前の記事をブラッシュアップします。)
人気の深夜番組「アメトーク」で、かつて、こんな放送回がありました。タイトルの「腰が痛い芸人」です。腰痛を抱える芸人の皆さんが集まって、その苦労を語りあいました。不謹慎ながら大笑いしてしまいました。しかし、腰椎間板ヘルニアの切除術後も、完全回復していない芸人さんおり、本人にとっては笑い事ではありません。 日本人の5人に1人が慢性的な腰痛に悩まされていると聞きます。交通事故外傷の世界でも、かなり難儀するが外傷性腰椎間板症です。なぜなら、急性腰椎症(ギックリ腰等)、椎間板ヘルニア、脊柱管狭窄症は、外傷ではなく、あくまで内在的な原因、年齢変性の関与、つまり、病的なもの、と説明されています。当然、保険会社はこれを全面的に支持しています。しかし、年齢変成、経年変化など、内在的な関与があったとしても、外的衝撃によって痛みを発症、または、悪化することは、いくつかの裁判判例で認められいます。何より、自賠責保険は、一定の条件、審査から、「局部に神経症状を残すもの」として認定しています。
そもそも、40才を過ぎて腰椎に変化がない人の方が珍しいのです。しかし、それを加齢や身体的特徴から、外傷性を全面否定するのも暴論と思います。実際、「事故前はまったく痛みもなく、普通に生活できていたのに・・・」という被害者さんが後を絶ちません。 前置きが長くなりましたが、腰痛をスタートとして、その症状についての検査と、傷病名・分類を整理していきます。 (1) 安静時の痛み
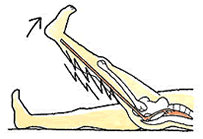
それぞれ画像(MRI)検査にて描出します。病的原因として、以下3つが挙げられます。 ・転位性脊椎腫瘍 ・化膿性脊椎炎 ・脊椎・馬尾腫瘍 (2)前屈制限、あるいは前屈時の疼痛・しびれ 主に前に屈んだ時の痛みです。検査では下のイラストのように、仰向けに寝た状態で、片脚ずつ上げます。膝を曲げずに上げることから、ストレート・レグ・ライジング(SLR)と呼びます。 ① SLRテスト
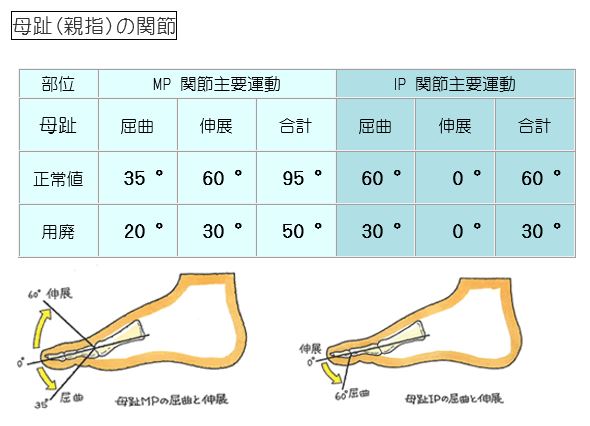
・下肢を拳上したとき、ピリピリとした放散痛が走ります。 ・正常であれば ... 下肢シリーズ、最後に足指を解説します。骨折や脱臼、指の腱の断裂から物理的に指が曲がらなくなることもあれば、脛の神経(腓骨神経、脛骨神経)の断裂や麻痺から、自らの意思で動かなくなります。まれに、骨盤部の坐骨神経や、腰椎の神経根症状から、麻痺が足趾に及ぶこともあります。その可動域制限は以下の表にまとめてあります。
下肢シリーズ、最後に足指を解説します。骨折や脱臼、指の腱の断裂から物理的に指が曲がらなくなることもあれば、脛の神経(腓骨神経、脛骨神経)の断裂や麻痺から、自らの意思で動かなくなります。まれに、骨盤部の坐骨神経や、腰椎の神経根症状から、麻痺が足趾に及ぶこともあります。その可動域制限は以下の表にまとめてあります。
機能障害以外の後遺障害は「欠損」でしょうか。最後には、しびれや痛み等の神経症状、お馴染みの12級13号か14級9号で評価されます。今回は後遺障害だけ解説すれば十分でしょう。何より、実例を参考にして下さい。 (1)計測
ここ10年の自賠責保険の認定数の推移をみると、確かに認定率は低下の傾向です。理由は分母、そもそも申請数が増加しているからです。交通事故全体では、人身事故数は低下していますが、反比例に後遺障害申請が増えているのです。とりわけ、むち打ちの14級9号審査は右肩上がりに増えたと思います。
個々の認定実績をみていると、認定基準自体に大きな変化はないようです。ただし、人が審査するものですから、審査担当者の判断で、”調査の範囲”が違うようです。本件でも、執拗に医療照会がかけられました。初診からすべての医療機関に「頚椎捻挫・腰椎捻挫の症状の推移について」等を依頼するケースです。一方、主たる治療先だけの同書から再審査・判定するケースもあります。このような調査範囲の違いは昔からの事ですが、前者が原則になったのか?、多くなったように感じます。
症状の一貫性が命の「むち打ち14級9号」、治療先が多いと、それぞれ医師の判断にばらつきが起きやすく、一貫性の維持が難しくなるのです。
 今回もハラハラ、薄氷を踏むような認定でした
今回もハラハラ、薄氷を踏むような認定でした
【事案】
バイクで走行中、減速したところ、後続の自動車に追突され負傷した。直後から頚部痛等、強烈な神経症状に悩まされる。
【問題点】
事前認定で非該当、次いで既に相手方から賠償額の提示が出ている状況からのご相談であった。症状固定日後、3ヶ月は通院していたが、相談時は既に通院を止めており、再申請を急ぐことに。
【立証ポイント】
資料を精査すると、整形外科と鍼灸を併行受診していたが、「整形外科と鍼灸が連携している」ことが判明したため、異議申立手続きで認定の可能性を感じた。急ぎ、面談の2日後に病院同行した。後遺障害申請に理解ある主治医だったため、記載内容について踏み込んだ打合せをすることができ、勝負できる医証が仕上がった。
面談から40日あまりで提出、結果を待つばかりだったが、調査事務所から「救急搬送先(最初にたった1回しか通院していない)治療先」に医療照会をかけたいとの連絡があったた。先回りして、主治医の記載した資料をそれぞれの病院に提出し、やれるだけのことをして結果を待った。
受理日から3ヶ月の審査期間を経て、無事に14級9号が認定された。1回だけ通院の病院に対して、経緯書を確認したところで、新たな発見や経過について分かるはずないと思うが、最近は全ての病院に医療照会がかかる傾向にある気がする。14級9号の認定には、通院先をなるべく少なくすることも留意すべきか・・。
1回目の事故で治療中に、重ねて事故に遭うことがあります。そのケガが、同一の部位で同じようなケガが重なった場合、1回目事故と2回目事故の保険会社は、治療費支払いを引き継ぐことになります。これは、保険業界のルールに思います。
ただし、部位が違うのであれば、それぞれのケガについて、二つの保険会社に(別々に)対応頂きたいと思います。当然、後の慰謝料もそれぞれ別個にもらいます。一緒にされたら、慰謝料が一本化されて損します。
自賠責保険の後遺障害審査ですと、同じ部位であれば「異時共同不法行為」として、二つの事故のダメージが重なった障害として評価することがあります。この場合、後遺障害の限度額が2つ分の自賠責保険金になりますので、自身の過失から大きく減額される場合や、相手に任意保険が無い場合、大変助かります。この場合は、二つの事故を混ぜた方が、被害者にとってメリットになります。
さて、本件は、「1つの事故として賠償金支払いを済ませたい」1回目事故担当の損保の思惑から、担当者が無理やり1つの事故として、2回目の会社に治療費支払いをリレーしようと画策しました。結果は、私達が付いていますから、以下の通り、切り分けて解決へ進めています。
切り分けた方が得のケース、混ぜた方が助かるケース・・・正しい知識と誘導が必要です。
 混ぜるな危険
混ぜるな危険
【事案】
自転車を押して歩いていたところ、左折してきた自動車に巻き込まれ転倒した。直後から腰背部痛等、強烈な神経症状に悩まされる。 【問題点】
この事故から1ヶ月も経たないうちに、今度は歩行中に自転車にひかれてしまい負傷した。1回目の保険会社としては、連続事故として2回目事故の保険会社に引継対応してもらいたいようであった。2回目事故の担当者も危うく応じそうであった。
また、高齢なため、MRIなどの検査を受けることが困難であった。 【立証ポイント】
まずは1回目と2回目での負傷部位をそれぞれ確認。「頭部打撲傷」という、一部の診断名が重なっているとはいえ、それぞれの負傷した主要の部位が異なり、救急搬送先や治療・リハビリ先も異なるため、連続事故とはせず、それぞれ治療を継続していく方針とした。治療部位・内容については、各病院に事情を説明し、切り分けて頂いた。
受傷機転と症状の一貫性、通院実績を根拠に打撲傷で後遺障害申請を実施したが、MRI検査未実施でも14級9号が認定された。MRI検査の重要度は年々下がっているように感じてはいたが、検査を受けることができるのであれば、それに越したことはない。誤解なきよう追申します。
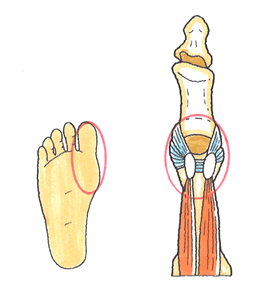
種子骨々折(しゅしこつこっせつ)
 (1)病態
(1)病態
種子骨は、親趾付け根裏の屈筋腱内にある2つの丸い骨であり、種子骨の周辺には筋肉や腱が集まり、これらの筋肉や腱が効率よく動くことを助けています。
種子骨の骨折は、歩行中に交通事故による外力で踏み込みが強制されて、母趾球を強く打撲したときに発生しています。 (2)症状
直後は激痛を感じますが、しばらくすると痛みは和らぎます。症状が進行すると足を地面につけただけでも痛みがあり、歩行も困難になってきます。 (3)治療
足を安静下におき、足の裏にかかる負担を軽減するために柔らかい素材のパッドを靴の中に入れて使用します。パッドは母趾球部がくり抜かれており、体重をかけたときに圧力がかかりません。
大多数は、改善しますが、効果が得られないときは、手術で内側の種子骨を摘出しています。 (4)後遺障害のポイント
足指や足部では、打撲や捻挫の傷病名で後遺障害認定は、例外がありますが、多くは非該当です。損保では、DMK136という言葉で語られており、D打撲は1カ月、Mムチウチは3カ月、K骨折は6カ月をおおよその治療の目安としているのです。したがって、「DMK136は治るもの」が原則です。
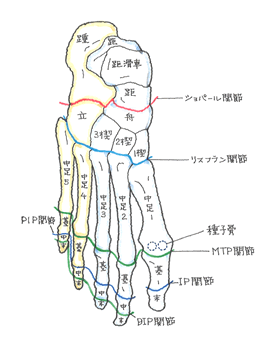
例外的に秋葉事務所では、捻挫や挫傷で多くの認定を得ています。 なんとか認定 👉 14級9号:足背部挫傷(60代男性・東京都) 脱臼や骨折、靱帯断裂など、器質的損傷をCT、MRIの撮影で立証しなければなりません。もちろん、受傷から2カ月以内に撮影しないと、事故との因果関係の立証が困難となります。 ◆ 足指の関節 親指では、指先に近い方からIP、MTP関節、その他の足指にあっては、趾先に近い方からDIP、PIP、MTP関節、これが手指となると、親指では、IP、MCP関節、その他の手指にあっては、指先に近い方からDIP、PIP、MCP関節と呼ばれています。
現実的には、足趾の後遺障害は関節の機能障害よりも、痛みの神経症状で14級9号、12級13号の獲得を目指すことが多くなります。12級13号であれば、骨癒合の不良もしくは変形癒合を緻密に立証しなければなりません。2方向のXPだけでなく、3DCTによる立証が有用です。 ◆ 医師に不審を感じたときは、ネットで、「日本足の外科学会」を検索してください。ホームページでは、専門医が紹介されています。近くの専門医に、急いで、セカンドオピニオンを求めるのです。 次回 ⇒ 足趾(足指)の機能障害 下肢シリーズ最終回です。
足の甲をタイヤで踏まれるなどで、中足骨が折れます。中足骨は、足趾(足の指)の骨につながる足の甲の部分です。その数本がバキバキに折れて、リスフラン関節が脱臼する重症もあれば、レントゲンを撮ったら第5中足骨が折れていた、などの軽度の骨折もあります。
 バキバキの例 👉 7級相当:脛骨・腓骨・第2~5趾リスフラン関節脱臼骨折(60代男性・千葉県)
よくある第5中足骨のみ骨折 👉 14級9号:中足骨骨折(30代男性・山梨県)
上のバキバキのケースは、建設業の方でした。現場作業への復帰は相当に厳しいものです。それでも、足底版つきのシューズ、補装具をつけて働いている方もおります。一方、第5中足骨にひびが入った程度、保存療法とした方はほぼ完治します。骨の癒合は年齢はもちろん、個人差があります。それでも、深刻な障害を残すものではありません。
第5中足骨折だけでも、痛みから体重をかけて足をつけないものですから、松葉杖の使用となる方もおります。もちろん、受傷直後は仕方ありません。しかし、痛みがあるからと1か月が経ち、2カ月目も杖は離せず、3カ月目になって「骨は癒合しています」と言われても、痛みから仕事を休み続ける被害者さんも少なくありません。
バキバキの例 👉 7級相当:脛骨・腓骨・第2~5趾リスフラン関節脱臼骨折(60代男性・千葉県)
よくある第5中足骨のみ骨折 👉 14級9号:中足骨骨折(30代男性・山梨県)
上のバキバキのケースは、建設業の方でした。現場作業への復帰は相当に厳しいものです。それでも、足底版つきのシューズ、補装具をつけて働いている方もおります。一方、第5中足骨にひびが入った程度、保存療法とした方はほぼ完治します。骨の癒合は年齢はもちろん、個人差があります。それでも、深刻な障害を残すものではありません。
第5中足骨折だけでも、痛みから体重をかけて足をつけないものですから、松葉杖の使用となる方もおります。もちろん、受傷直後は仕方ありません。しかし、痛みがあるからと1か月が経ち、2カ月目も杖は離せず、3カ月目になって「骨は癒合しています」と言われても、痛みから仕事を休み続ける被害者さんも少なくありません。
確かに「痛み」は残っているかもしれません。全体重をかけての歩行は辛いと思います。しかし、杖が無いとまったく歩行ができない、すべての仕事が不可能・・とはないはずです。明らかに大げさと取られてしまうのです。極端な例でしょうが、私の剣道部の仲間はテーピングをぐるぐる巻きして、翌日から休まず稽古をしていました。ほとんど休まずに、仕事帰りに通院している方も多いのです。
骨折様態、程度にもよりますが、骨の癒合さえ進めば、お医者さんも復職可能としているはずです。何より、長期の休みとなれば、職場でのキャリア・信用も駄々下がりです。交通事故被害者全般に言えますが、その被害者意識から、一層痛みを強く感じ、治療が長期化することが多いのです。休業損害や労災の休業給付がでるものですから、無理して復職をしません。気持ちはわかりますが、社会復帰の遅れや日常生活の犠牲が最も大きな損害のはずです。被害者とは言え、ケガに甘えていられないのです。
 昨年、中足骨の亀裂骨折から1年も休職、保険会社の打切り後もずっと治療中の方がおりました。確かに痛みは辛いものですが、その過保護とも言える長期間のギプス固定によって、足指から足関節まで関節拘縮を起こしていました。わずか中足骨のひびから、二次的な障害へ発展しているのです。これは、完全に被害者さんの治療方針に問題があると思います。しかし、誰を恨もうと、悪化させた責任は他でもない、患者自身なのです。
被害者さんの義務は2つあります。
① 損害賠償で実利ある解決を果たすこと。
② 早期に回復を図り、社会復帰し、日常生活を再建すること。
①はお金の獲得、②は治療努力と日常を取り戻すことです。
昨年、中足骨の亀裂骨折から1年も休職、保険会社の打切り後もずっと治療中の方がおりました。確かに痛みは辛いものですが、その過保護とも言える長期間のギプス固定によって、足指から足関節まで関節拘縮を起こしていました。わずか中足骨のひびから、二次的な障害へ発展しているのです。これは、完全に被害者さんの治療方針に問題があると思います。しかし、誰を恨もうと、悪化させた責任は他でもない、患者自身なのです。
被害者さんの義務は2つあります。
① 損害賠償で実利ある解決を果たすこと。
② 早期に回復を図り、社会復帰し、日常生活を再建すること。
①はお金の獲得、②は治療努力と日常を取り戻すことです。
続きを読む »
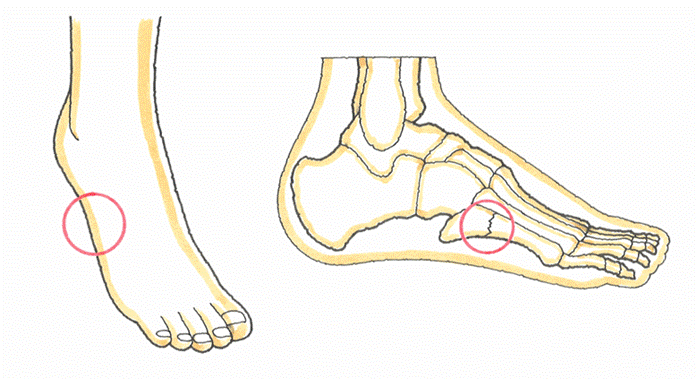
第5中足骨々幹端部骨折 = ジョーンズ骨折(Jones骨折)
(1)病態
ジョーンズ骨折は、つま先立ちの姿勢で足を捻挫したときに、第5中足骨の基部に発症する骨折です。この骨折は、サッカー、ラグビー、バスケットボールなど、走っている最中に方向転換をする際、前足部でブレーキをかけて捻る動作を繰り返すうちに、第5中足骨の後方端と骨幹部の境界辺りに物理的ストレスが蓄積し、徐々に疲労性の骨折を生じると考えられています。長時間の歩行の結果、折れたとする行軍骨折、疲労骨折などの好発部位でもあります。
剣道部時代、同期の仲間が連日の稽古から「なんか足が痛い・・」と、それでレントゲン撮ったら折れていたことがありました。交通事故でもわりと多くを経験しています。足の甲をタイヤにひかれたケースなどです。 (2)症状
下駄骨折よりは弱い痛みで、腫れることは少ないのです。直後は歩くこともできますが、痛みは徐々に強くなってきます。 (3)治療
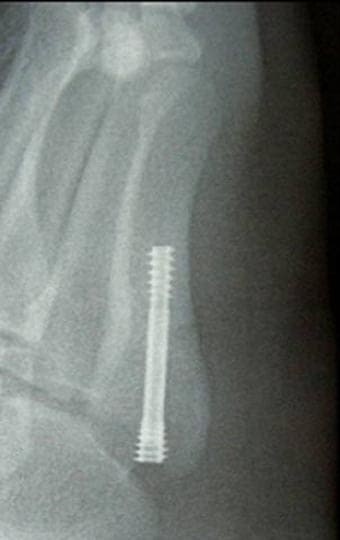
ジョーンズ骨折は、骨折部の癒合が悪く、偽関節に陥りやすい骨折であり、やや難治性です。骨癒合が不良のときは、低周波や超音波による骨癒合促進刺激を実施し経過観察となりますが、現在では、積極的に、小さなスクリューで固定されています。そして、このスクリューは、再骨折を防ぐ目的で留置され、抜釘されません。
 続きを読む »
続きを読む »
下駄が庶民の履物であった時代に、多発した骨折であることから、下駄骨折の名前がついています。もちろん、現在でも、足が捻転したときに、この骨折が発生しており、第5中足骨基部骨折とは、小趾側の甲にある中足骨の根元が骨折したものです。 (2)症状
受傷直後から足部の強い痛みと腫れ、皮下手血が出現し、足の小指側に痛みがあり、足を着いて歩けない状態になります。 (3)治療
XPで確定診断され、徒手整復できるものでは、3~4週のギプスシーネ固定を行います。徒手では整復困難な転位があるときは、ワイヤーで締結もしくは小さなスクリューで固定されます。 (4)後遺障害のポイント
ジョーンズ骨折でまとめて解説しています。 次回 ⇒ 続きを読む »
交通事故では、足の甲を自動車のタイヤに踏みつけられた、自転車で交差点を横断中に自動車の巻き込みで足が自動車と自転車に挟まれた、変わった例ではフォークリフト、積み荷のリフトが足の甲に落ちたなどの受傷を経験しています。
中足骨とは、足の指につながる足の甲、5本の骨です。5本ある中足骨の小指側の一本が最も折れやすく、長距離の歩行により折れることがあるので、行軍骨折との呼称もあります。疲労が重なり、いつの間にか折れていた・・疲労骨折の好発部位でもあります。

(1)病態
細い骨なので、折れやすく、癒合し易いとも言えます。ただし、足には体重がかかるので、当然に痛みから歩行に支障はあります。後遺障害の対象となるのは、複数の中足骨に、転位のある骨折をしたとき、粉砕骨折や挫滅骨折したときに限られ、単独骨折で、早期に固定術を受けたものは、後遺障害を残すことは少なく、14級の認定を取るにも工夫が要ります。 (2)症状
受傷直後から足部の強い痛みと腫れと皮下手血、足に体重をかけて立つと激痛でしょうか。 (3)治療
亀裂骨折(ひび)程度ですと、レントゲンで骨折様態を確認後、消炎鎮痛処置で帰されます。亀裂骨折の多くは、3~4週のギプスシーネ固定(わずかな亀裂なら、テーピングも用います)を経て、保存療法のようです。折れ方により転位(骨がズレてくっつく)の危険性があれば、ようやく手術で固定します。固定と言っても、細い骨なのでプレートより、小型のスクリュー(ネジ)やワイヤー(針金のようなもの)固定が多くなります。
深刻な例は、足首側のリスフラン関節、足指側のMTP関節の脱臼を伴うケースです。足裏のアーチ構造が崩れるので、体重をかけて立つことができなくなります。そのようなケースでは手術での整復は必須となります。折れ方により、軽重症の差が広い部位と言えます。
すべての骨折に言えますが、癒合までは患部を動かさないようにします。ただし、固定が過度に長期間になると、関節拘縮を起こします。したがって、癒合の進行に問題がなく、転位が無ければ、固定の解除を急ぎたいところです。 (4)後遺障害のポイント
普通に癒合が進めば、深刻な障害を残すことはありません。自賠責保険は、他の骨折に同じく、折れ方と癒合状態に注目しています。破裂骨折、挫滅骨折の類は元通りの整復が難しく、手術でどこまで整復させるかにかかります。やっかいなのは、リスフラン靭帯断裂を伴う剥離骨折(はくりこっせつ)です。靭帯が付着している部分が「べりっ」とはがれ、靭帯がゴムのように骨片を引っ張るので、くっつきが悪いのです。その場合、スクリューを打ち付けて骨折部を固定します。 ○ 変形や転位を残せば、12級13号「局部に頑固な神経症状を残すもの」が対象となります。もっとも、部位的に変形や転位を残さないように治療します。歩くと痛いので。 ○ 手術で整復した場合や、保存療法でも癒合に問題がない場合、痛みや不具合の一貫性から、14級9号の余地を残します。 ○ MTP関節の脱臼を伴う場合は、足指の可動域制限に注目します。指の可動域を丁寧に計測して、足趾の機能障害を審査に付します。 軽い障害から重い障害まで、以下、数々の認定例を見て頂いた方が早いと思います。理屈より実例です。 微妙な骨折だが認定の例 👉 14級9号:中足骨不全骨折?(20代女性・千葉県) ボルト3本で固定した例 👉 14級9号:第1中足骨骨折(50代男性・神奈川県) 珍しい第5以外すべて骨折の例 👉 続きを読む »
扁平足とは、足の裏が平たく、扁平化し、土踏まずが、ほとんど見られない足のことをいいます。上のイラストにあるグリーンのカーブが平坦になった状況です。
交通事故などで、踵骨の骨折により距踵関節面が陥没すると、それに伴って舟状骨も落下することで、アーチの後部が低下し扁平足になります。 (2)症状
距骨と踵骨の関節面は整合性を崩し、後脛骨静脈圧迫による血行障害、腓骨筋腱鞘炎などを合併して、慢性の疼痛とむくみに悩まされます。アーチの低下により、足の靱帯や関節などに、直接的な衝撃が加わり、蹴り出す力を生み出すことが困難になります。
中足骨の脱臼・骨折でも扁平化を生じ、このときは血行障害が著しく、大きなむくみとなります。比較的に強い足関節捻挫であると診断され、放置されると、徐々にアーチが低下し⇒下肢の支持性が低下し、蹴り出しが不十分となり、⇒足裏の筋、下腿三頭筋のポンプ作用が低下し、⇒血流量が低下、⇒足はむくみ、⇒足裏の筋、下腿三頭筋の筋力が低下、⇒さらに、アーチが低下する悪循環に陥ります。 (3)治療
保存的治療が中心で、①足指じゃんけんの運動療法、②血流を促進させる温熱療法、③靴底にアーチパッドを装着し、土踏まずに当てることで、一定程度の改善が得られます。
改善が得られないときは、後脛骨筋の移行術や骨切り術、最悪では、関節固定術などで足のアーチを作成することになります。 (4)後遺障害のポイント
関節固定術が行われたときは、足関節の用廃で8級7号が認定されます。それ以外では、それぞれの症状に合わせて立証していくことになりますが、現在、外傷性扁平足は未経験です。 次回 ⇒ 中足骨骨折シリーズ