動眼神経麻痺(どうがんしんけいまひ)
⇒ 複視・眼球の運動障害・眼瞼下垂・瞳孔散大
(1)病態
動眼神経麻痺は、眼本体の外傷ではなく、頭部外傷、脳幹部損傷や脳圧の亢進により、第3脳神経が圧迫を受け、これが引き伸ばされたときに発症するものです。
 (2)症状
(2)症状
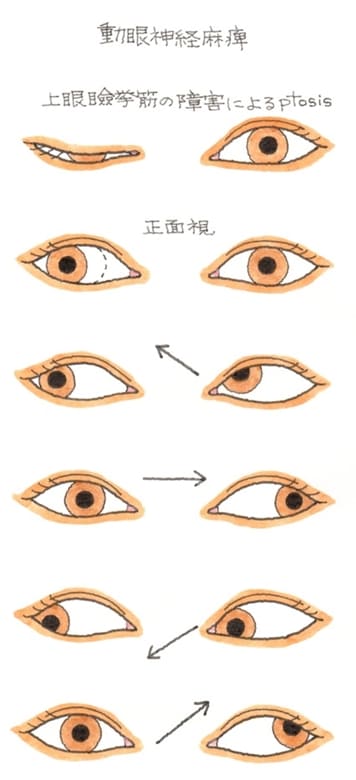
動眼神経が麻痺すると、真っ直ぐ正面を見ているときでも、麻痺が生じた眼は外側を向いており、モノが二重に重なって見える=複視を発症します。

動眼神経麻痺(どうがんしんけいまひ)
⇒ 複視・眼球の運動障害・眼瞼下垂・瞳孔散大
(1)病態
動眼神経麻痺は、眼本体の外傷ではなく、頭部外傷、脳幹部損傷や脳圧の亢進により、第3脳神経が圧迫を受け、これが引き伸ばされたときに発症するものです。
 (2)症状
(2)症状
動眼神経が麻痺すると、真っ直ぐ正面を見ているときでも、麻痺が生じた眼は外側を向いており、モノが二重に重なって見える=複視を発症します。
【2】まぶたの運動障害
まぶたの運動障害は、顔面や側頭部の強打で、視神経や外眼筋が損傷されたときに発症します。ホルネル症候群、動眼神経麻痺、眼瞼外傷による上眼瞼挙筋損傷、外転神経麻痺が代表的な傷病名となります。 まぶたには、 まぶたを閉じる=眼瞼閉鎖、
まぶたを開ける=眼瞼挙上、
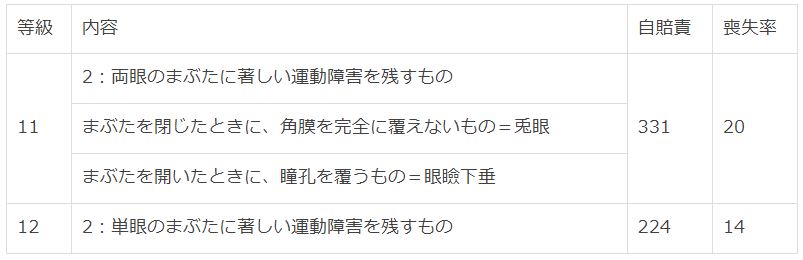
瞬き=瞬目運動 以上の3つの運動があり、後遺障害である、まぶたに著しい運動障害を残すものとは、瞼を閉じたときに、角膜を完全に覆えないもので、兎眼と呼ばれています。同じく、まぶたを開いたときに、瞳孔を覆うもので、これは、眼瞼下垂と呼ばれています。

単眼で12級2号、両眼で11級2号が認定されますが、男女とも、相当に深刻です。 実務上では、顔面の醜状障害として上位等級の9級16号も視野に入れます。
 続きを読む »
続きを読む »
外傷性眼瞼下垂(がいしょうせいがんけんかすい)
⇒ まぶたの欠損・運動障害
(1)病態
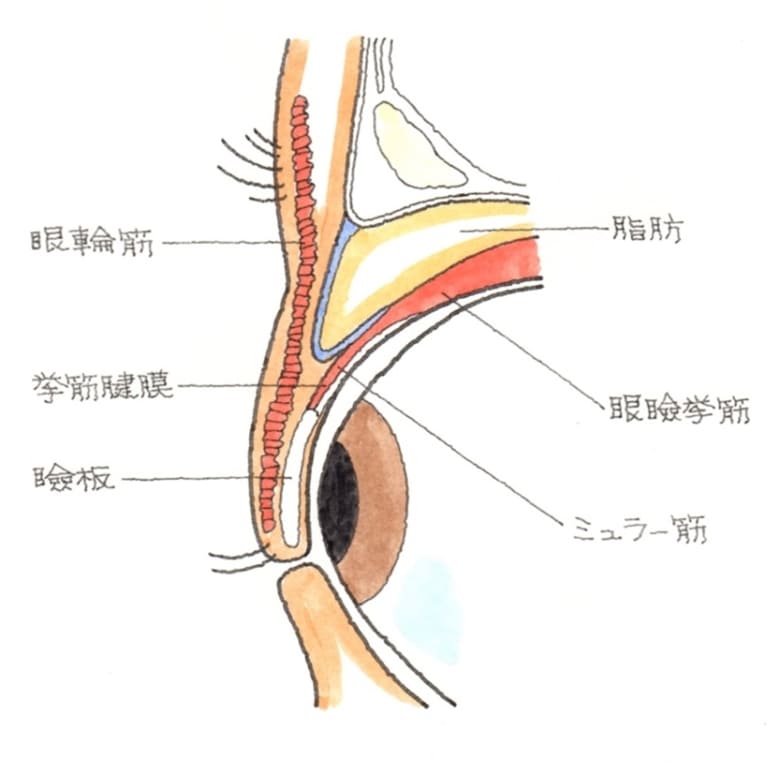
眼瞼挙筋は、まぶたや眼球の運動に関わる動眼神経が支配しており、自分の意志でまぶたを開けたり閉じたりすることができる筋肉です。ミュラー筋は自律神経が支配しており、自分の意志で動かすことはできません。また、額の筋肉の前頭筋も眉毛を上げる作用があります。眼瞼下垂などで、まぶたが開けにくい状態では、前頭筋を使ってまぶたを上げることが癖となり、額のしわが深くなります。
外傷性の眼瞼下垂は、腱膜性眼瞼下垂と呼ばれるものと動眼神経麻痺の2つに分類されます。腱膜性眼瞼下垂は、挙筋腱膜の断裂や瞼板との付着部分が分離するなどにより、瞼板を正しく持ち上げることができず、まぶたが開きづらくなっている状態です。上まぶたが下垂し、まぶたが開きにくくなることで、物が見えにくい状態を眼瞼下垂と呼び、先に説明の、まぶたの切創=裂傷で、眼瞼挙筋や挙筋腱膜を損傷することでも発症します。 (2)後遺障害のポイント
【1】まぶたの欠損
交通事故によるまぶたの切創=裂傷では、縫合や形成術を行っても、著しい欠損を残すことが予想されるのです。
後遺症なく、完全に治すことが医師の目標であり、使命です。
しかし、元通りになっていなければ、自賠責保険に基準に照らして評価してもらいたいのです。確かに臨床上は骨癒合が得られ、完治と言える結果でも、自賠責保険は画像から「変形」の有無を判断します。骨に器質的変化があれば、「変形」の12級や神経症状の12級13号に判定されます。この点、臨床上の判断と賠償上の判断が異なると感じるところです。
頑なな医師に苦戦するも、14級だけは確保しました。
 医師の立場もわかりますが・・
医師の立場もわかりますが・・
【事案】
自動車の後部座席に搭乗中、右折してきた対向車と衝突して負傷、頬骨(きょうこつ:ほほの骨)を骨折した。直後から顔面の痛み、神経症状に悩まされる。 【問題点】
診察の度に医師が変わるため、長期的な話をすることができなかった。最終診察時の医師が後遺障害に無理解であり、何が何でも「完治」とする姿勢であった。

(1)病態
まぶたの皮膚は、まつ毛側に近づくにつれて薄くなり、眉毛側は分厚く固い皮膚となっています。薄い皮膚の直下には、皮膚と密に癒着している眼輪筋、まぶたを閉じるための筋肉があります。眼輪筋の下には脂肪層があり、脂肪層の下には、目の縁に瞼板という軟骨があります。 まぶたを開けるのに使われる筋肉には、眼瞼挙筋ミュラー筋5の2つがあります。これらは共に瞼板に付着していますす。 交通事故によるまぶたの外傷では、 ① まぶたの打撲による腫脹 ② まぶたの皮下出血 ③ まぶたの切創=裂傷 ④ 外傷性眼瞼下垂 ⑤ 涙小管断裂が予想されます。 ① まぶたの腫脹 上下のまぶたの打撲による軟部組織の腫脹で、交通事故では、自転車やバイクの運転者に多発しています。眼球内に炎症がおよんでいなければ、安静とアイシングにより、1週間前後で治癒するので、後遺障害を残すことはありません。 ② まぶたの皮下出血
上下のまぶたの打撲で、まぶたの皮下血管が損傷を受け、内出血します。目の周りが黒ずみ、皮膚が紫色に腫れ、目が開けられなくなることもあります。視力や眼球運動に異常がなければ、安静、アイシングで1、2週間で皮下出血は吸収され、予後も良好で、後遺障害を残しません。
③ まぶたの切創=裂傷
刃物による切創ではなく、ボクシングでも、不意のバッティングや拳の打撃により、また、交通事故の打撲でも、まぶたが切創することがあります。
まぶたの創は、ひどい出血を伴いますが、厚く重ねたガーゼで15分ほど圧迫すると、ほとんど止血することができます。止血後に、眼科あるいは形成外科で縫合することになります。普通は、2週間程度で治療は完了します。
複雑で大きな裂傷では、まぶたに瘢痕を残し、顔面醜状として後遺障害の対象になります。 続きを読む »
眼底・網膜・硝子体・脈絡膜出血(しょうしたい・みゃくらくまくしゅっけつ)
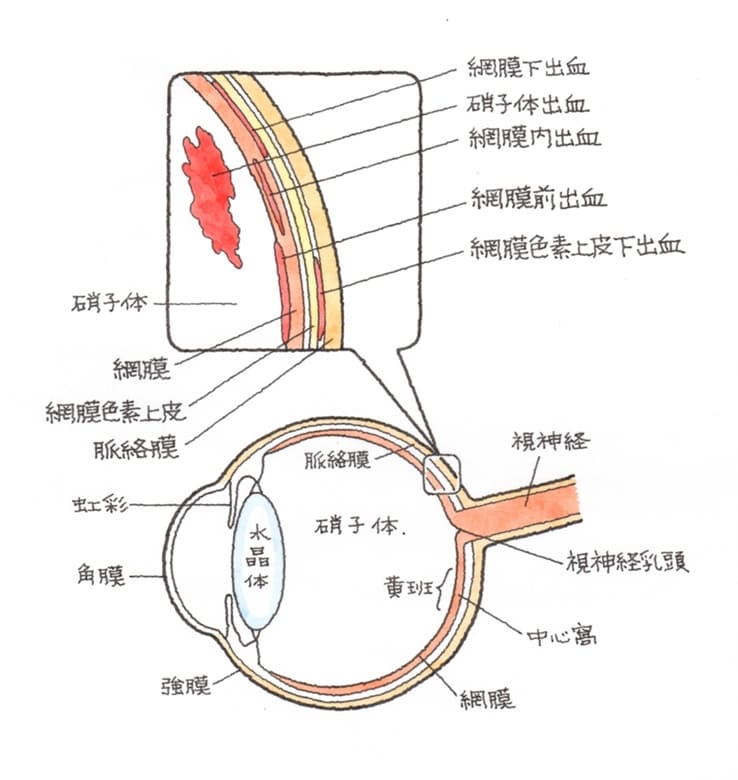
(1)病態
交通事故の衝撃をまぶたに受けて、網膜や脈絡膜、硝子体に出血を起こすことをいいます。とりわけ、黄斑部に出血を起こすことが多いのですが、黄斑部は、外傷性黄斑円孔で解説していますが、モノを見る最も大切な部位であり、出血すると、出血が吸収されたとしても、黄斑部の視細胞が損傷され、中心部だけが見えない中心JL暗点と視力低下を残すことがあります。
治療は、安静と止血剤や消炎酵素剤を投与しますが、視力改善は困難で、オペもできません。 (2)治療
治療は、止血剤や血管強化剤などの投与や、レーザー光での凝固術が行なわれています。レーザー光凝固術は、出血部の網膜を焼き固めて、網膜の血流をスムーズにし、出血の吸収と再出血を防止させるために有効なオペですが、改善が得られないときは、硝子体切除術を行ない、出血で濁った硝子体を取り除いて、視力回復を試みます。
硝子体は眼球の丸みを保つために必要な組織であり、切除では、代わりにシリコンオイルやガスが注入されています。 (3)後遺障害のポイント
Ⅰ 後遺障害は、視力低下がポイントになりますが、黄斑部以外の出血では、程度が軽ければ、後遺症を残すことなく治癒しています。 Ⅱ 硝子体出血とは、網膜やブドウ膜の出血が、硝子体に流れ込んでいる状態です。出血が軽度では、出血した血液は徐々に吸収され、眼底が十分に見えるようになると、視力は回復し、後遺障害を残すことはありません。 Ⅲ 大量出血のとき、また、出血が完全に吸収されたものの、膜状の混濁が硝子体に残ったときは、この膜を切除して視力の改善をさせるなどの手術が行われています。網膜剥離を合併しないときは、後遺障害を残しません。 次回 ⇒ 眼瞼=まぶたの外傷
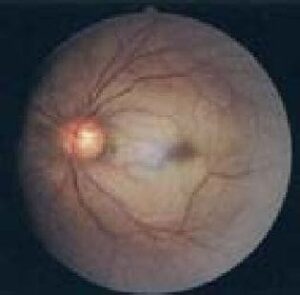
網膜振盪症(もうまくしんとうしょう)
 (1)病態
(1)病態
交通事故では、自転車、バイクの運転者の眼球打撲で発症しています。
打撲の衝撃が眼底に加わることで、網膜の黄斑部に浮腫を起こした状態です。皮膚にモノが当たると、内出血はしないものの、腫れることがあります。そのことが、眼底の一部に起こったと想像してください。眼の奥を見ると、黄斑部が乳白色に混濁し、小出血を伴っていることもあります。 (2)症状
視力は、ダブって見える、ぼやけることもありますが、安静加療で、2、3日で元通りとなります。外傷の程度が強いときは、次に説明する黄斑円孔、脈絡膜出血などが予想されます。 (3)治療
交通事故による眼球の打撲では、後に緑内障の原因となる外傷性の虹彩離断、外傷性白内障、水晶体亜脱臼、硝子体出血、網膜剥離などを合併することがあります。眼球の打撲では、眼科の受診など、神経質な対応が求められます。 (4)後遺障害のポイント
平均的には、2、3週間で治癒し、網膜振盪症で後遺障害を残すことはありません。 次回 👉 眼底・網膜・硝子体・脈絡膜出血
角膜上皮剥離(かくまくじょうひはくり)
 (1)病態
(1)病態
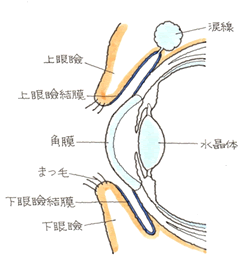
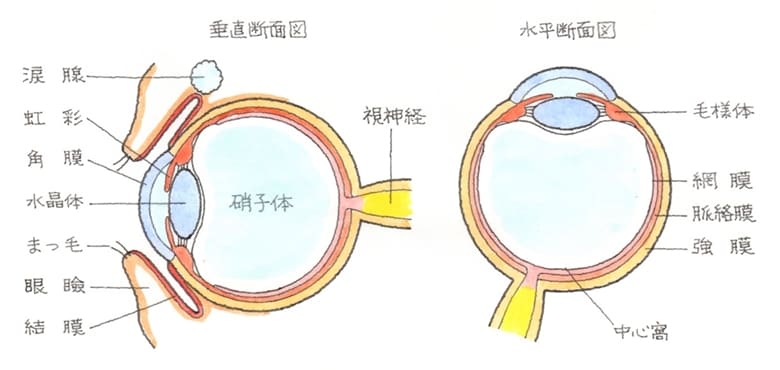
角膜とは、眼球の正面に見える黒目を覆う透明な膜です。虹彩と水晶体を保護し、光学レンズとしての働きも有しています。
角膜の構造は、表面から上皮、実質、内皮に分かれ、角膜上皮は、外気に晒されており、角膜を外界から守るバリアとしての働きと、酸素を取り入れる働きがあります。角膜実質は、最も厚い層ですが透明であり、光をそのまま通すことができます。角膜内皮は、眼球内の房水という栄養分に富んだ水を実質部分に供給しています。
角膜は、ゴミなどによる刺激や、微生物による感染を受けることがあり、外傷で角膜の透明性が失われ、また変形すると視覚に障害を残します。 (2)症状
角膜の外傷では、強い眼の痛みを伴います。角膜上皮剥離ですが、皮膚の擦り傷と同じで、黒目に直接、モノが当たり、あるいは、突き刺さり、角膜の上皮が剥がれた状態を角膜上皮剥離と呼んでいます。
交通事故、特にバイクの運転中、まぶたを閉じる間もなく電柱などに激突する、装用しているメガネのグラスが破損して飛び散る、コンタクトにより傷つけることで発生しています。
交通事故110番の相談例では、バイクで転倒した際に、栗のイガが眼に刺さった、自動車を運転中に、蜂が飛来し、メガネと眼の間に閉じ込められた蜂が、パニックとなり、目を刺された方がおりました。バイクに搭乗中に蜂で眼を刺された場合、偶然・急激・外来の要件を満たしており、自動車保険の人身傷害保険で補償されます。
 角膜の上皮は、外力に対して弱く、容易に傷つき、一部が剥がれたりするのです。症状は、痛みが強く、涙が止まらない、モノが見えない、異物感があり、まぶたを開けることができない、眩しさを感じるなどの症状が出現し、大騒ぎとなります。
(3)治療
角膜の上皮は、外力に対して弱く、容易に傷つき、一部が剥がれたりするのです。症状は、痛みが強く、涙が止まらない、モノが見えない、異物感があり、まぶたを開けることができない、眩しさを感じるなどの症状が出現し、大騒ぎとなります。
(3)治療
一方で、角膜上皮は再生力が非常に強く、小さな傷であれば2~3時間で治ることもあります。ビタミンB2の点眼は、この再生力を促進させる働きがあります。感染症予防の必要から抗生剤の点眼も行われています。 (4)後遺障害のポイント
角膜上皮に限定された外傷であれば、後遺障害を残すことなく治癒します。眼科で薬の処方をお願いしましょう。 次回 👉 網膜振盪症
(4)後遺障害のポイント
外傷性網膜剥離の予後は、オペを受けたときでも、芳しくありません。特に、剥離が大きく、中心におよんでいるときは、オペが成功しても、高い確率で、視力の低下、視野欠損、飛蚊症や光視症、モノが歪んで見える変視症を残すことが予想されます。 Ⅰ.視力の低下 (眼の後遺障害の立証、その視力低下の基本の流れ)
眼の直接の外傷による視力障害は、前眼部・中間透光体・眼底部の検査で立証します。
前眼部と中間透光体の異常は、細隙灯顕微鏡検査で調べます。眼底部の異常は、眼底カメラで検査します。
視力検査は先ず、オートレフで裸眼の正確な状態を検査します。例えば、水晶体に外傷性の異常があれば、エラーで表示されるのです。
その後、万国式試視力検査で裸眼視力と矯正視力を計測します。前眼部・中間透光体・眼底部に器質的損傷が認められるとき、つまり、眼の直接の外傷は、先の検査結果を添付すれば後遺障害診断は完了します。 Ⅱ.視野の欠損、変視
眼で見た情報は、網膜から大脳の視中枢に伝達されるのですが、右目で捉えた実像と、左眼で捉えた実像は、左右の視神経は、実は、途中で半交差しています。
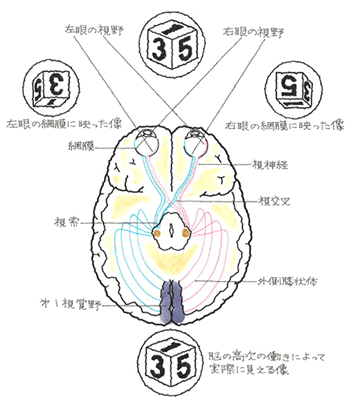
これにより、左右の目で感知された情報を脳内で合体させ、モノを立体的に見ることができるのです。この視覚伝達路に損傷を受けると、視力や視野に異常が出現することになります。
受傷後、見ようとする部分が見えにくい、目前や周りが見え難い自覚症状から、気付くことが多いのですが、視野とは、眼前の1点を見つめているときに、同時に見ることのできる外界の広さのことで、半盲症、視野狭窄、視野変状について後遺障害等級の認定が行われています。
 続きを読む »
続きを読む »
外傷性網膜剥離(がいしょうせいもうまくはくり)
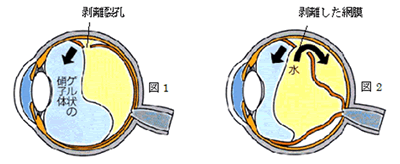
(1)病態
網膜は、モノを見るための重要な役割を担っています。網膜は、眼の奥にある厚さ約0.1~0.4mmの薄い膜で、モノを見る重要な部分で、10層に分かれており、内側の9層は神経網膜といい、外側の1層は網膜色素上皮細胞といいます。
神経網膜には光を感じる細胞が並んでいます。網膜の中で一番重要な部分は、中央にある黄斑部で、黄斑部には、視力や色の識別に関係している細胞があり、網膜はカメラでいうフィルムの役割を果たしています。
 続きを読む »
続きを読む »
相手方保険会社の等級認定前に、労災や傷害保険などで先に後遺障害等級を得て、それらを添えて申請をかける・・事前審査方式は秋葉事務所の得意技です。
自賠責保険・後遺障害の認定は、調査事務所による調査・審査になります。よって、専門機関による信用性、信頼性があります。対して、個人賠償責任保険や傷害保険、共済は保険会社の担当者が審査するのですから、少し心配です。もちろん、難しい案件は自賠責・調査事務所に諮問することになります。それでも、保険金を支払う側が審査するのですから、心配は尽きないのです。
この場合、弊所ではその他の補償制度や保険での等級認定を先に得てから提出します。丸々他の結果を踏襲することはないと思いますが、意識する、あるいは参考にすると思います。このやり方で、数々の成果をあげてきたつもりです。他の審査結果を付すことは、被害者有利への意図だけではなく、審査側にとっても助けになっているはずです。
 ウーバーイーツの傷害保険と都民共済で等級認定を得ておきました。
ウーバーイーツの傷害保険と都民共済で等級認定を得ておきました。
【事案】
自転車にて直進中、自転車と正面衝突し、負傷。転倒によって顔面を強打、顔面に痣が残った。
 続きを読む »
続きを読む »
続発性緑内障(ぞくはつせいりょくないしょう)
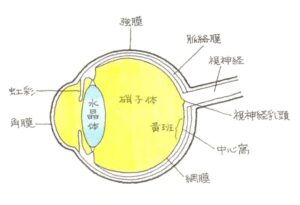
(1)病態
緑内障は、眼圧が高くなることで、視神経の入口部、つなぎ目の視神経乳頭陥凹が潰される、圧力で視神経が萎縮することで、視野欠損を生じ、重症例では、失明する可能性のある目の病気です。本来、視神経の病気ですから、事故との因果関係は認められません。ところが、交通事故の外傷をきっかけとして緑内障を発症することがあり、これは、続発性緑内障といい、事故との因果関係を否定することができません。 続きを読む »
前房出血(ぜんぼうしゅっけつ)
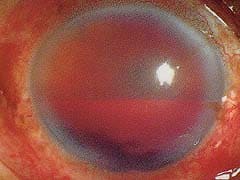 (1)病態
(1)病態
前房出血とは、外傷により角膜裏面と虹彩の根元が傷つき、出血するものです。角膜と虹彩の間の液体が充満している空間を前房と言いますが、そこに流出した血液が溜まります。程度によりますが、症状が長引くと視力障害をきたすことがあります。
交通事故では、眼に対する鈍的な打撲で、眼球が陥没し、虹彩や毛様体が傷ついて出血します。眼球破裂となったときも、虹彩や毛様体が傷ついて前房出血が起こります。 (2)症状
鈍的外傷の直後から、程度の軽いものでは、まぶしさ、重症のものでは視力の低下が認められます。治療により改善しますが、受傷後2~7日後、再出血を起こすことがあります。
前房出血の症状は、外傷の直後、虹彩から出血した血液が前房全体に散らばり、しばらくすると下部の方へ溜まります。前房出血がおこると、光が当たると眩しさや痛みを感じます。出血が少ないときは、見た目では分からないこともありますが、出血が多いときは、前房全体が血液で満たされる状態になります。 (3)治療
眼球破裂、異物の有無をCTや超音波検査で確認、視力・眼圧・細隙灯顕微鏡検査にて眼底検査を行います。出血の吸収、再出血の予防のため、ベッドを30~45°に傾けて安静加療とします。虹彩炎の強いときには、散瞳薬=アトロピン点眼薬の投与、ステロイド薬の点眼、止血薬の内服などが実施され、高眼圧に対しては点眼、内服治療を行います。 高眼圧が続くと、緑内障などの視力障害を引き起こすからです。
大量の前房出血、コントロールできない高眼圧、角膜血染に対しては、前房内を洗浄します。再出血して血液が吸収されないままの状態が長く続くと、視力低下を残します。通常、溜まった血液は1週間ほどで吸収され消失します。
(4)後遺障害のポイント
Ⅰ.
角膜穿孔外傷(かくまくせんこうがいしょう)
 (1)病態
(1)病態
交通事故では、バイクの運転者が転倒した際に、眼に対する強い打撲や、ガラスやプラスティック片、金属片などが、目に突き刺さることで発症しています。自動車事故であっても、横転、崖下落下などでは、フロントガラスや眼鏡の破損により、発生するようです。交通事故ではまだ未経験ですが、草刈り作業中の石・鉄片飛来での事故例を聞いています。
飛来異物、裂傷などにより、眼球に穿孔創=孔が開いた外傷を角膜穿孔外傷といいます。眼球に穿孔を生じると水晶体や硝子体、網膜、脈絡膜などの眼内組織が損傷し、重い合併症を生じることがあります。 (2)症状
受傷直後から、眼の疼痛、角膜損傷、前房・硝子体出血、硝子体混濁、低眼圧などを原因とした急激な視力障害の症状が現れます。 (3)治療
穿孔外傷では、全て、神経眼科の専門医による治療が必要となります。点眼麻酔後に、静かに開眼させると、角膜あるいは強膜に穿孔創が認められます。周囲には出血が認められ、大裂傷では虹彩や硝子体などの眼内組織が創にはみ出しています。虹彩や脈絡膜が眼外に飛び出したときは、黒褐色の組織が創口に付着しているのが見られます。先端が鋭いモノが、眼に突き刺さる、また金属の破片が欠けて眼の中に飛び込むと、角膜を突き抜けて眼の奥に深く突き刺さることもあります。
解説していても、眼が痛くなる悲惨な例ですが、交通事故は不可逆的損傷であり、あり得るのです。眼内異物が疑われたときは、異物を発見する必要から、超音波検査、XP、CTなどの画像診断が実施されています。また眼内組織の損傷レベルを知るために、細隙灯顕微鏡検査(※)、眼底検査などの一般的な眼科検査以外に、超音波検査、ERG検査なども行われています。 ※ 細隙灯顕微鏡検査(さいげきとうけんびきょうけんさ)👉 続きを読む »
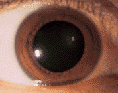 👈 正常
👈 正常 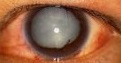 👈 外傷性白内症
👈 外傷性白内症
(1)病態
白内障といえば、老人性のイメージですが、交通事故外傷でも白内障は発症しています。バイクや自転車の運転者に多いのですが、交通事故の衝撃を眼に受ける、なにかが突き刺さることで、水晶体を損傷し、外傷性白内障を発症することがあります。
交差点における出合い頭衝突で、バイクが田んぼに転落、刈り取りが終わった稲藁で目を突いた被害者で、相談記録があります。交通事故以外では、ゴルフコンペで、眼に打球を受けた、卓球のスマッシュでピンポン球が眼に当たった、喧嘩で目を殴られたことなど、交通事故110番にて相談を受けています。
続きを読む »
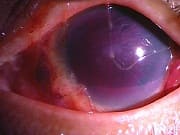
眼球が破裂し、中身が漏出した分、眼圧が低くなっています。
(1)病態
眼球破裂とは、交通事故により、強い外力が眼球に加わり、角膜や強膜が破裂し、中の硝子体やブドウ膜が、傷口から脱出している状態をいいます。 (2)症状
受傷直後から、視力の低下、目の充血、浮腫、眼痛などの症状が出現します。片目の眼球破裂では、健側の眼球にも同様の症状が現れることがあります。
異物の混入、細菌による感染など、眼球に付着する異物を早急に除去しないと失明する可能性が高く、非常に危険な状態です。適切な治療が行われても、ほとんどで、視力の低下を残します。 (3)治療
細隙灯顕微鏡検査(※)、超音波検査、CT検査などで眼球破裂の部位、異物混入の有無、合併症の有無がチェックされ、その後、オペに入ります。
 続きを読む »
続きを読む »
骨折後の骨変形、この後遺障害は画像で等級が決まります。私共は「画像勝負」なんて呼んでいます。
骨折後の癒合状態で判断されますから、本人の治療努力は別として、私共の立証作業は等級の軽重に寄与しない、とも言えます。すると、弊所にご依頼頂き、医療調査費を依頼者さんにご負担頂く意味は薄れるものでしょうか? 確かにそのようなケースもありますが、審査する担当者、あるいは顧問医が変形の程度をどのように判定するのか・・変形の度合いを重度か軽度か、その判断が微妙なケースもあるわけです。後遺障害の判定全般に言えることですが、軽重を分ける基準が存在するも、審査員の判断に左右されることもあると思います。
↓ 椎体の圧壊率は椎体の前方高(A)・後方高(P)から計算しますが・・
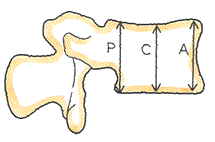 本例は受傷直後の画像から、早くも「11級確定だが、8級に及ぶか」を検討していました。そして、6か月後の症状固定を計画し、経時的に胸椎のCT、MRIの観察を続けました。だらだら治療を続け、症状固定を遅らせることにより、基準を超えた骨癒合での審査を避けたかったのです。結果、11級を覚悟しましたが、運よく8級判定となりました。ご依頼者から報酬を頂ける仕事をしたと思います。
本例は受傷直後の画像から、早くも「11級確定だが、8級に及ぶか」を検討していました。そして、6か月後の症状固定を計画し、経時的に胸椎のCT、MRIの観察を続けました。だらだら治療を続け、症状固定を遅らせることにより、基準を超えた骨癒合での審査を避けたかったのです。結果、11級を覚悟しましたが、運よく8級判定となりました。ご依頼者から報酬を頂ける仕事をしたと思います。
 やった!
やった!
【事案】
自転車で片側一車線の道路を直進中、後方から走行してきた自動車が自転車を追い越した後、急に左折したため、避けきれず衝突し負傷。救急搬送され、即日入院となった。 【問題点】
事故当日にご家族より事故報告が届いた。受傷直後~解決までの計画を策案、問題なく進めることができた。 【立証ポイント】
事故に理解がある医師であったため、後遺障害診断書の出来はばっちりであった。しかし今回は、画像で勝負が決まる案件であったため、受傷時と症状固定時に撮影したMRI・CT画像の比較を資料として打出し、後遺障害診断書を補強して提出した。