山本です。現在、高次脳機能障害の依頼者様を担当しています。
交通事故で高次脳機能障害となる方の家族や本人から相談が来ることがあります。
山本です。現在、高次脳機能障害の依頼者様を担当しています。
交通事故で高次脳機能障害となる方の家族や本人から相談が来ることがあります。
脳を損傷したり、血腫で脳を圧迫したりした場合、様々な症状が現れます。記憶力が低下してたり、事故前と事故後で人格が変化したりした、等多種多様です。
高次脳機能障害を立証するにあたっては、その人の事故前と事故後の変化を分析し、病院にその症状の立証に必要な検査を依頼したり、検査ができない病院であれば検査先を紹介して頂いたりする必要があります。医師は被害者の事故前を基本的に知りません。よって、人格が変化したり、記憶力が低下してももともとそういう人だったとしか見ない場合があります。脳を損傷した場合には、医師に事故前と事故後との変化を伝える必要があります。
高次脳機能障害は脳の損傷部位によって現れる症状が変化します。これは、脳の部位によって働きが異なるからです。
一般的には以下のように考えますが、その部位を損傷したからといって必ずその症状が現れるとは限りません。これも個人差があります。また、その部位を明確に損傷したわけではないが、その部位を損傷した場合にあらわれる症状を発症することもあります。現状の考え方はまだ脳の構造が明確になっていないところがあるからです。
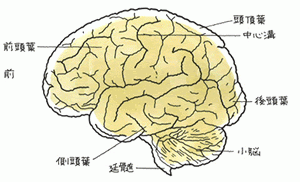
(1)前頭葉
前頭葉(左右含む)→遂行機能障害(旅行の計画を立てたりできなくなる)
左前頭葉→非流暢性失語(話すとき突っかかってしまう・ブローカー失語)
(2)側頭葉
左側頭葉→流暢性失語(話し方は流暢であるが、中身が意味不明な会話になってしまう)・聴覚失認(会話を理解できない)
右側頭葉→地誌的障害(迷子になったり、自分がビルの何階にいるのかわからなくなったりする)
両側側頭葉の内側→記憶障害(見当識障害)(日時、場所、人の名前を憶えられない等)
(3)頭頂葉
頭頂葉→失行症(日常生活の動作がわからなくなる、道具の使い方がわからなくなる)
右頭頂葉→半側空間無視(視界に入る情報の半分が脳で認識できず、何かにぶつかっても気づかなかったり、並べられた食事を半分は全く手を付けずにいたりする)
(4)後頭葉
後頭葉→視覚失認・相貌失認(人の顔を覚えられない)
先月の某新聞に、脳の構造や働きに関して180の領域に分けたと米ワシントン大のチームが英科学雑誌ネイチャー(電子版)に発表したという記事が掲載されていた。脳の構造はいまだ謎なところが多くあり、前述したように、損傷部位と症状が合致しないこともあります。
しかし、脳の構造が解明されていけば、医師が家族でしか知りえない症状についても、脳の損傷部位から推測でき、効率的に検査ができれば治療やリハビリ、今後の生活で起こりうる支障等について診察ができるようになる可能性もあります。
続きを読む »


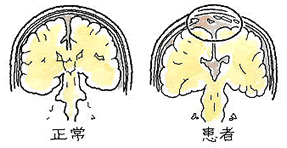 (1)症状(自覚症状)
(1)症状(自覚症状)

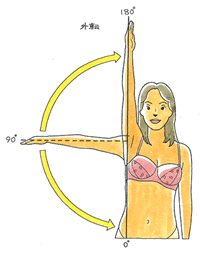
 当時の所属バンドは70年代のディスコソングをカバーする”Rosso Nero”でした。ドラムはプロデビューを目指して岡山から上京のO君、年齢詐称の怪しい素性でしたが、気のいい奴で誰からも好かれていました。
心配で翌日アパートを訪ねると、同居者から、「前日、交通事故で重傷、即入院した」ことを聞かされました。早速、病院に行くと、包帯でグルグル巻きのミイラ男が横たわっていました。「あ、こりゃダメだ・・しばらくライブはできないな」と覚悟しました。診断名は右鎖骨粉砕骨折だったでしょうか、あと、いくつか骨が折れていたようです。
O君は当初、痛みでひぃひぃ言ってましたが、しばらくすると右腕がまったく動かないことに気付きました。上腕神経麻痺を併発したようです。わずかながら手首・指先の自動運動できますので、正確には神経の完全断裂や引き抜き損傷のない不全麻痺でしょうか。リハビリ次第で、ある程度の回復の希望は残ります。それでもドラムの演奏は致命的、本人も「これで音楽人生は終わった」と・・。
当時の所属バンドは70年代のディスコソングをカバーする”Rosso Nero”でした。ドラムはプロデビューを目指して岡山から上京のO君、年齢詐称の怪しい素性でしたが、気のいい奴で誰からも好かれていました。
心配で翌日アパートを訪ねると、同居者から、「前日、交通事故で重傷、即入院した」ことを聞かされました。早速、病院に行くと、包帯でグルグル巻きのミイラ男が横たわっていました。「あ、こりゃダメだ・・しばらくライブはできないな」と覚悟しました。診断名は右鎖骨粉砕骨折だったでしょうか、あと、いくつか骨が折れていたようです。
O君は当初、痛みでひぃひぃ言ってましたが、しばらくすると右腕がまったく動かないことに気付きました。上腕神経麻痺を併発したようです。わずかながら手首・指先の自動運動できますので、正確には神経の完全断裂や引き抜き損傷のない不全麻痺でしょうか。リハビリ次第で、ある程度の回復の希望は残ります。それでもドラムの演奏は致命的、本人も「これで音楽人生は終わった」と・・。
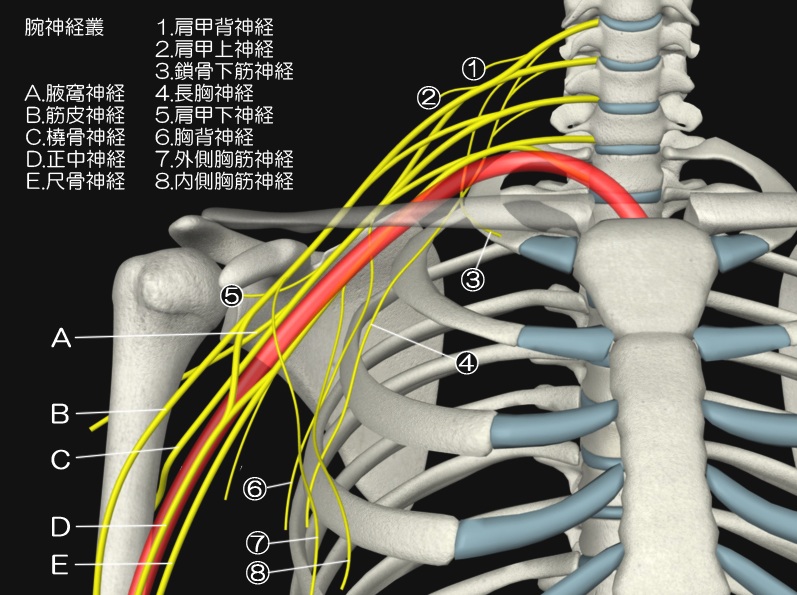
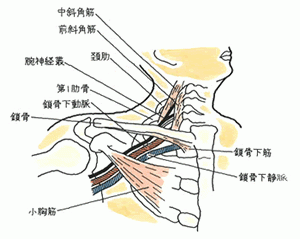



 続きを読む »
続きを読む »