毎度、言い続けている事ではありますが、最近も頻出している問題です。
弁護士が事故後、比較的早期に受任するも、症状固定まで、ただ「待っている」状態を指します。被害者さんは、事故後、自らの治療・回復努力はもちろん、健保や労災手続きや、物損交渉、その他手続きの洪水に晒されます。それが、重傷であったり、高齢者であったり、独居者であったりすれば、もう本当に大変なのです。
もちろん、契約した弁護士さんにそれぞれフォローを期待したいのですが、実は、ほとんどできない、やらない先生ばかりなのです。「労災手続きは専門ではないので労基に聞いて下さい」、「物損交渉は契約に入っていませんので、ご自身でやって下さい」、「後遺障害手続きは、相手保険会社に任せれば十分です」、・・・最後の賠償交渉まで、一切の事務をしません。これで、本当に交通事故の専門家なのか疑問ですが、確かに契約書にうたわれた事務しかやらない事を責めることはできません。それでも、ほとんどの依頼者さんは、「人間的に冷たい」と感じるでしょう。
だからこそ、秋葉事務所のような、交通事故の前段階、言わば”弁護士先生の交渉前の地ならし”をする存在が求められていると思います。問題は、その求めが「潜在的」であることでしょうか。生れてはじめて交通事故被害に遭い、四苦八苦する中、見栄えの良いHPにつられて弁護士先生に依頼したものの・・・秋葉事務所に電話・メール相談が入る数は決して少なくないのです。契約した弁護士先生が、全て助けてくれないことに気付いたようです。
最近も、そのような先生に契約後、(契約上、「物損交渉はない」とやらで)物損は自分で交渉の結果、不利な過失割合で示談となりました。有利な割合なら横目で介入しない選択もありますが、その不利な過失割合を既成事実とされますから、その後の人損交渉で困ることになるはずです。また、相手損保に医療照会をやらせ放題(不利な記録を先取りされてしまった)、保険請求手続きも「契約外なので」と放置状態です。このように、事故の前半戦で失点だらけなのです。何事も先手必勝です。準備不足は最初の勝負所である後遺障害認定はじめ、最終的な過失交渉・賠償交渉にもろに影響します。つまり、数百万円の損失にもつながる、二次被害とも言うべき事態に陥るのです。
明らかに(弁護士の)選択ミスです。このような先生に、最後まで交渉を任せるのか・・先が思いやられます。結局は着手金を捨てて解任、諸々やり直しの作業からお手伝いを始めました。早く手を打つべきことばかり、リカバリーに奔走しなければなりません。
秋葉事務所のやっている仕事が、顕在化 → 普遍化 → スタンダード化、つまり、皆がやってくれればよいのですが・・現実は、弁護士・行政書士はじめ、場当たり的なアドバイスはしますが、実働が伴いません。「自らできない被害者さんであっても」・・手伝ってあげない、「適時相談したくても」・・ほとんど連絡がつかない、契約外の事は・・”意地でも”何もしない、およそ、被害者さんの不安を解消できない自称専門家ばかりです。もう、被害者さんの自力に期待するしかありません。毎度のことで愚痴っぽくなってすみません。
 行きがけの駄賃ではないですが、契約外と言っても少しはフォローして下さいよ。もしくは、契約内に入れて下さいよ。依頼者さんは、交通事故の一切合切のフォローを期待しているのが普通なのですよ。
行きがけの駄賃ではないですが、契約外と言っても少しはフォローして下さいよ。もしくは、契約内に入れて下さいよ。依頼者さんは、交通事故の一切合切のフォローを期待しているのが普通なのですよ。
続きを読む »
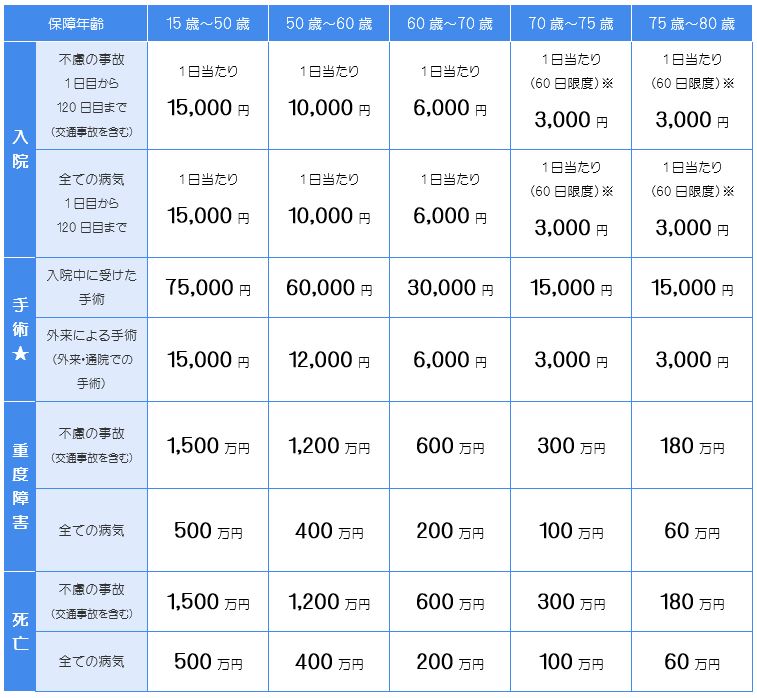 ★(支払い対象外の手術)
1.
★(支払い対象外の手術)
1.


 所沢市民文化センター、ロビーのカフェ。今日は寒かったのでホットコーヒーで一息でした。
所沢市民文化センター、ロビーのカフェ。今日は寒かったのでホットコーヒーで一息でした。
 続きを読む »
続きを読む » 保険会社の思惑を知る必要があります
保険会社の思惑を知る必要があります


 病院同行を終えて、急いでひかりへ飛び乗り、車内でサンドイッチを頬張り東京に戻りました。今月はあと二日しかありません。相談案件がほとんど毎日、かつての激務期に戻った感があります。
病院同行を終えて、急いでひかりへ飛び乗り、車内でサンドイッチを頬張り東京に戻りました。今月はあと二日しかありません。相談案件がほとんど毎日、かつての激務期に戻った感があります。
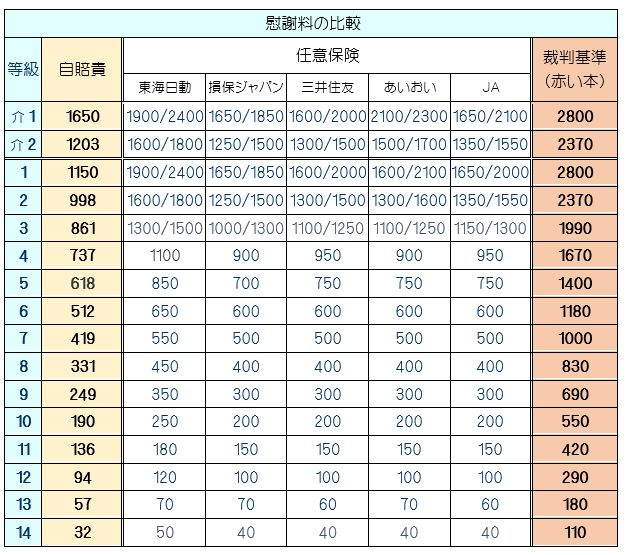

 来月は、熊谷、所沢に行きます!
来月は、熊谷、所沢に行きます!
 行きがけの駄賃ではないですが、契約外と言っても少しはフォローして下さいよ。もしくは、契約内に入れて下さいよ。依頼者さんは、交通事故の一切合切のフォローを期待しているのが普通なのですよ。
行きがけの駄賃ではないですが、契約外と言っても少しはフォローして下さいよ。もしくは、契約内に入れて下さいよ。依頼者さんは、交通事故の一切合切のフォローを期待しているのが普通なのですよ。
 近年は、そのような担当者にあたることはなく、普通に使わせてくれます。なぜなら、健康保険に同じく、「使うか否か」、「その順番」でさえも、請求者の意思が第一と法で定められています。以下に結論します。
近年は、そのような担当者にあたることはなく、普通に使わせてくれます。なぜなら、健康保険に同じく、「使うか否か」、「その順番」でさえも、請求者の意思が第一と法で定められています。以下に結論します。
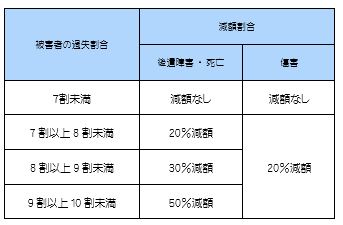 自身に7割の過失があっても、2割しか減額されません。死亡・後遺障害の場合は、上表の通り、程度に応じて20~50%です。それでも、大いに助かります。
自身に7割の過失があっても、2割しか減額されません。死亡・後遺障害の場合は、上表の通り、程度に応じて20~50%です。それでも、大いに助かります。
 来週は、いよいよ埼玉ロードがスタート、ご参加予定の皆様、乞うご期待です!
来週は、いよいよ埼玉ロードがスタート、ご参加予定の皆様、乞うご期待です!






