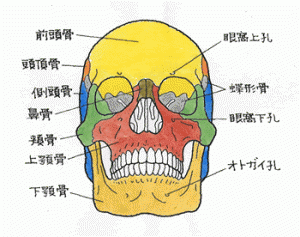
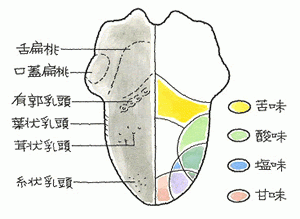
よい休暇をとっていますか? 私は一向にはかどらないのですが、溜まった事務仕事です。息抜きに記事を書きましたのでよかったらご覧下さい。
(やや長文です)
・・・・
昨年から減少傾向ですが、相変わらず、労災や自賠責の認定上、グレーな扱いとなっている傷病名の相談がみられます。
代表的な2大傷病名は「脳脊髄液減少症」と「MTBI」です。これらの傷病名を冠した被害者の皆さんは、事故以来、頚部・頭部の疼痛・しびれに留まらず、めまい、吐き気、動悸、不眠、起立痛、関節痛、生理不順、意欲低下、健忘、鬱(うつ)、情緒不安定・・あらゆる神経症状、脳障害・精神疾患症状をきたすことになります。しかし、画像や検査にはっきりとした原因が現れません。
それらの症状は交通事故を契機としますが、多くに共通することは高エネルギー外傷ではないことです。高エネルギー外傷とは曖昧な表現ですが、「強い外力により、身体内部の広い範囲で組織が破壊されているケガ」です。自賠責では「器質的損傷を伴う外傷」と読み替えることができます。高エネルギー外傷の反対は骨折や靱帯損傷のない、打撲・捻挫の類で軽傷となります。
軽傷かつ軽い衝撃ながら、長引く症状に悩まされる被害者の皆さんは、捻挫の診断名では納得できず、自分の傷病名を血眼で捜します。医師も原因がわからず、患者は病院を転々とする、ドクターショッピングに陥ります。骨折や人体組織に相当の破壊があれば、医師も症状を解明すべく、懸命に検査を実施し、経過観察を続けます。しかし、軽い衝撃であること、さらに検査上「異常なし」となれば・・どの医師も「心因性?」と相手にしなくなるからです。実際、症状を訴える患者のほとんどが心身症、または別の原因(加齢による神経症状、更年期障害)と言われています。
もちろん、事故との因果関係はあるが、器質的損傷が判然としないだけで、嘘偽りなく苦しんでいる患者さんも存在します。極めて少数ですが。
また、この2大傷病名はなぜか特定の病院、専門外の医師の診断に集中しています。まったくもって不思議です。一方、脳神経外科や脊椎の専門医にお会いすることが多いのですが、多くの医師はそれら傷病名に懐疑的です。臨床上、原因不明の患者の存在を否定はしませんが、確定的な診断を控えます。つまり、医学的にすべての症状が解明されているわけではないのです。謙虚に言えば、まだ推論の段階でしょう。
この5年間、私も大勢の「脳脊髄液減少症」「MTBI」患者にお会いしました。どうみても心因性か、外傷性頚部症候群、バレリュー症候群、自律神経失調症にしかみえない被害者さんがほとんどです。そもそも、専門医すらわからない症状について、素人の私に判断できようがありません。
前提として、労災・自賠責の認定基準は、それらの診断名を直接に後遺障害とは認めていません。多くは、因果関係なし=非該当か、神経症状の一環として14級9号の判断とします。14級を超える立証は私の努力では不可能です。稀に弁護士が裁判での認定を目指しますが、ほとんどが負け戦です。医師が証明しきれないもの、特定の医師による推論的な診断しかないものを争うわけですから、当然に苦しい戦いとなります。
そのような状況でありながら、この2大傷病名に積極的に取り組んでいる弁護士先生には頭が下がる思いです。
私達は医療調査及び保険請求から「事実証明」を果たすことが使命です。医学的な解明は医師の範疇、それも臨床医ではなく研究医の分野です。私達は医学の進歩を待つしかないのです。したがって、「出来ること」と「出来ないこと」を明確に表明することが被害者様に対する誠意と思っています。
事実証明とはサイエンス(科学)に則った証明なのです。ある専門医は「医学的な根拠がない傷病名は、サイエンスではない」とバッサリです。
つまり、推論の段階である傷病名を追うことは、UFOや心霊現象、超能力の存在を証明する作業と同じなのです。
現在の科学が万能とは言いません。医学的な解明が進み、自賠責の認定基準も変わるかも知れません。しかし、現状、私達に出来ることは、謙虚に被害者さんの症状を聞き取り、現在の科学をもってできる医証を揃えて審査にふすことです。これが「脳脊髄液減少症」と「MTBI」に対する、純粋なスタンスではないでしょうか。交通事故外傷・立証の現場に、サイエンスの対極である「オカルト」「超自然」を持ち込むわけにはいかないのです。
最後に、かつて経験した最高クラスのオカルト相談を・・
相談者:「自動車に乗っていたら、急に光に包まれてすごい衝撃を受けました。その後、意識を無くしたのですが、気がついたら、自動車は塀にぶつかって止まっていました。数日後から、頭痛、めまい、浮遊感、悪夢に悩まされて・・・病院では頚椎捻挫だそうです。念のためMRIを撮ったら頭に何か写っていると言われました。」
秋葉:「何が写っていたのですか?」
相談者:「わかりません。医師は事故とは関係ない、古い脳梗塞の跡?と言っていました・・。」
秋葉:「いずれにしても、自損事故で外傷性頚部症候群となり、神経症状が起きているのではないでしょうか?医師もそう説明していませんか?」
相談者:「いえ、私は事故を起したのではありません。恐らく、UFOに襲撃され、宇宙人によって頭にチップを埋め込まれたのかもしれません・・きっとそうです。」
(ここでXファイルのテーマが流れる ♪)
秋葉:「(アブダクト=宇宙人による誘拐事件か!)
それでは、保険会社ではなく、宇宙人に埋め込まれたチップを取ってもらい、賠償請求をしましょう」
相談者:「はい、そうします。どこに連絡したら良いでしょうか?」
秋葉:「テレパシーでもう一度、UFOを呼ぶことです。」
相談者:「わかりました。ありがとうございます!」
秋葉:「お大事にして下さい。」
![]() 続きを読む »
続きを読む »
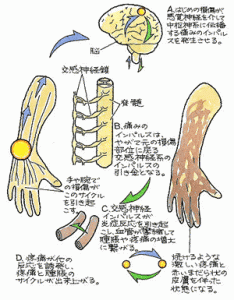 ←「痛み」の構図
←「痛み」の構図





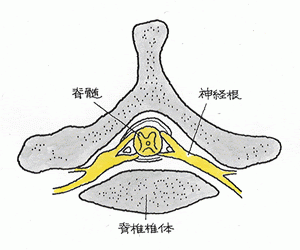



 続きを読む »
続きを読む » 続きを読む »
続きを読む » 続きを読む »
続きを読む »