注目の判決?
注目の判決?
先日、10歳児童が運転する自転車と乗用車の衝突事故で自転車側に過失100%を認める判決が下されたというニュースがありました。ニュースからの情報しかありませんため詳細は分かりませんが、少し記載してみたいと思います。
~下記文章は11月18日の産経新聞より抜粋~
事故現場は信号機のある交差点。男性が運転する乗用車の対面信号は青を示していた。向かって左側に塀があり、見通しは悪い。男性はアクセルペダルを踏まず、徐行して進入。すると左側から赤信号を無視した10歳児の自転車が飛び出してきて、車とぶつかった。車はほぼ停止状態だったため、児童にけがはなかった。
乗用車の運転手は児童側に修理費用を求めて提訴。大阪簡裁は「本件事故の原因は児童にある」との判断を示し、児童側の過失を認定した。判決のポイントは3つ。1つ目は乗用車側が交差点の手前で速度を落とし、徐行していた点。
2つ目はドライブレコーダーの映像から認定した児童側の運転の状況だ。自転車は歩道上を徐行せずに走行し、児童は前方の信号が赤であることを確認しなかった。
3つ目は、車側の事故の予見可能性。この点について裁判所は、現場が見通しの悪い交差点で、赤信号を無視して自転車が飛び出してくることを予見できるとはいえないと指摘した。 児童側は判決を不服として控訴したが、大阪地裁で行われた控訴審でも「児童と男性の過失割合は100対0」と認定された。児童側は上告している。
今回の事故を判例タイムズで照らし合わせると、基本的には【236】自転車80:自動車20となり、そこに児童の修正要素-10が加わり、自転車70:自動車30になることが予想されます。これはお互いに走行していた場合を想定しており、今回の事故では、自動車側がほぼ停止状態にあったということから自転車が勝手に突っ込んできたということになります。また、子どもがケガをしなかったということもポイントかと思います。
当初ニュースを見たときには、画期的な判例が出たと思いましたが、よくよく調べてみると、個別具体的な判断がなされただけであり、この判例をもって基本過失が変わるとは思えません。ちなみにですが、これがバイク対自動車だった場合は【161】0:100となります。やはり免許の有無が関係しているのかもしれません。今後、自転車にも免許が必要になったならば、過失にも変化が生じてくると思います。
続きを読む »


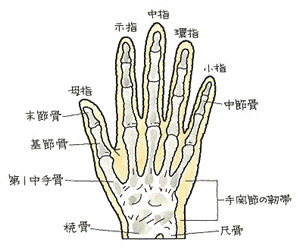 【立証ポイント】
【立証ポイント】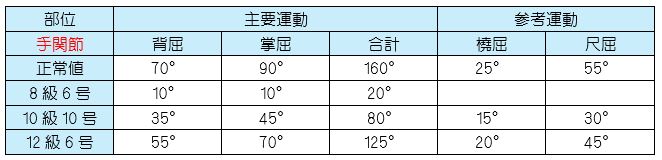 【立証ポイント】
【立証ポイント】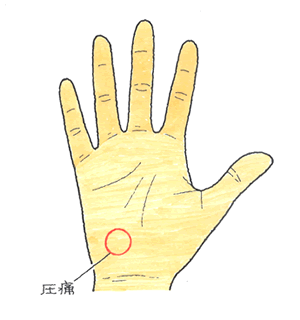
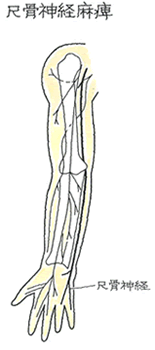
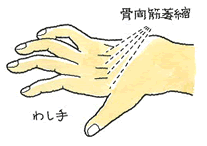
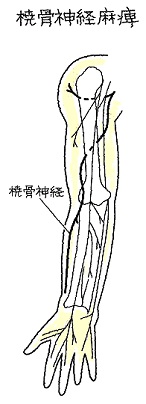
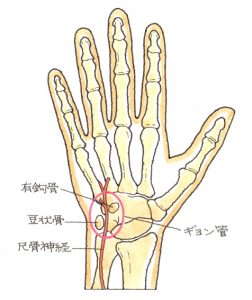
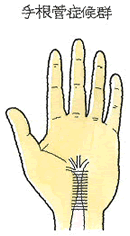
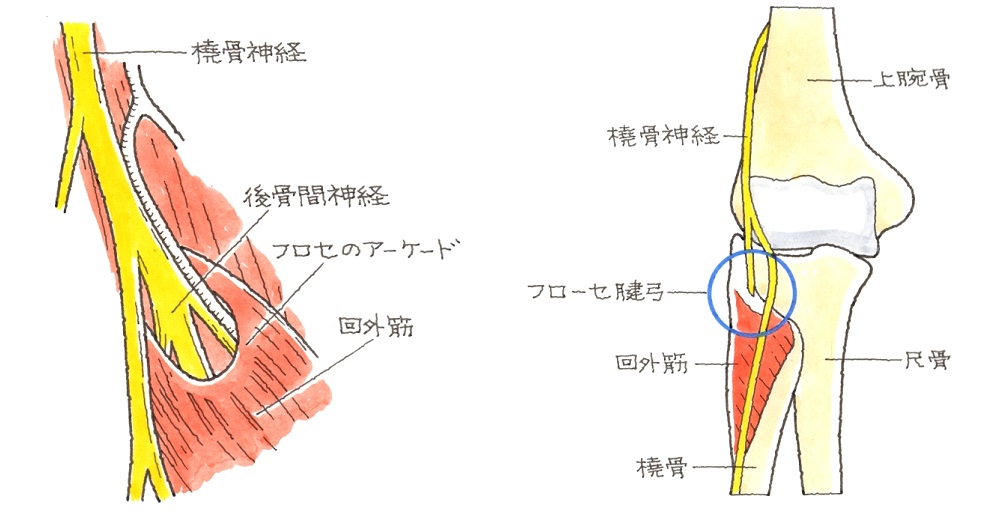
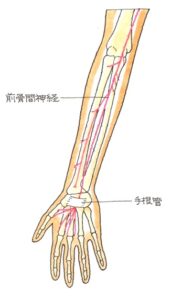
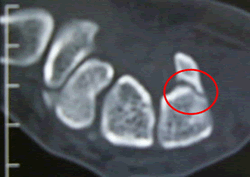 手のひら側のCT画像ですが、突起=鉤が骨折しているのが確認できます。有鈎骨の骨折により、ギヨン管症候群を発症します。
手のひら側のCT画像ですが、突起=鉤が骨折しているのが確認できます。有鈎骨の骨折により、ギヨン管症候群を発症します。
 続きを読む »
続きを読む »
 味覚にも減退がみられたが、微妙な減退から検査の負担を強いたとしても非該当が濃厚であるため、未実施とした。
味覚にも減退がみられたが、微妙な減退から検査の負担を強いたとしても非該当が濃厚であるため、未実施とした。 注目の判決?
注目の判決?

 駐車場のネコちゃん
駐車場のネコちゃん

 ↑ 新しいスマホの試写を兼ねて記録しました。本日は急遽、都内での打合せでした。事務所から近場への移動は、珍しい移動になります。さらに今年は、事務所から徒歩圏内、近所の交差点で2件の事故受傷がありました。都心の事故は、意外と少ないものですが・・。
↑ 新しいスマホの試写を兼ねて記録しました。本日は急遽、都内での打合せでした。事務所から近場への移動は、珍しい移動になります。さらに今年は、事務所から徒歩圏内、近所の交差点で2件の事故受傷がありました。都心の事故は、意外と少ないものですが・・。
 続きを読む »
続きを読む »